成人下颌前行管的锥形束CT影像学研究
2022-01-17丁黔川冯红超韦敬叶彬王朝辉
丁黔川,冯红超,2,韦敬,叶彬,王朝辉
1.遵义医科大学,贵州 遵义(563000);2.贵阳市口腔医院,贵州 贵阳(550002);3.贵阳市口腔医院口腔颌面外科,贵州 贵阳(550002);4.贵阳市口腔医院种植科,贵州 贵阳(550002);5.贵阳市口腔医院影像科,贵州 贵阳(550002)
下颌管是从两侧下颌孔延伸至颏孔的骨密质管道,内含有下牙槽神经血管束[1-2]。在传统的解剖学理论中,下颌管呈单一结构存在于下颌骨体内;在全景片上表现为两条致密骨白线之间的条带状低密度影像[3]。然而,自1980年之后,随着解剖学及影像学研究的发展,一些研究人员发现下颌管并不是一条单一而整体的管道,而是还有着各种变异形态的存在,而下颌管由下颌孔至颏孔向外发出的解剖变异统称为分支神经管(bifid mandibular canal,BMC)[4]。有研究表明分支神经管出现的可能性约为10.2%~65%,由此可见其并不是一个罕见的结构[5-6]。在有涉及下颌骨的相关临床操作中,术者都会有意识地避免损伤下颌管,但往往会忽略BMC这一解剖变异,在正畸支抗钉及种植体植入、局部麻醉以及下颌矢状劈开手术等临床操作中BMC的存在会增加手术风险[7];有研究表明分支管内同样存在神经血管束,不慎损伤后也会有术中大量出血、术后感觉异常、麻木等并发症发生[8]。参考Naitoh's的分类[9],下颌管分支主要分为4类,根据以往研究,在这4类分支中前行管发生率相对较高,且主要走形于下颌管上方,有可能会对种植手术及下颌骨手术有一定影响,因此充分了解前行管的走形及分布有一定的临床意义。
本文通过锥形束CT(cone beam CT,CBCT)对BMC这一变异形态进行观察和分类,总结2018年1月至2021年1月于贵阳市口腔医院放射科行CBCT拍摄的患者中下颌管分支及前行管的发生率及其形态学特征,并测量前行管的直径、长度、到下颌牙槽嵴的垂直距离,期望对临床医师在下颌骨进行相关手术时提供一定的参考。
1 资料和方法
1.1 一般资料
选取2018年1月至2021年1月于贵阳市口腔医院放射科行CBCT拍摄的患者的影像学资料,采用系统随机抽样的方式随机抽取1 000例成年患者的CBCT。
1.2 样本选择
纳入标准:①年龄≥18周岁;②下颌骨无导致下颌管形态及走行受影响的病变或缺损;③CBCT图像包含准确、清晰、完整的下颌骨,允许准确的数据测量。
排除标准:①下颌骨外伤或手术严重影响颌骨形态者;②有占位性病变,如下颌骨囊肿、肿瘤等造成下颌管影像不清晰甚至移位;③CBCT图像不清晰,有严重金属伪影者;④致密性骨炎、颌骨骨髓炎等邻近甚至侵犯下颌管。
所选样本经纳入、排除标准后纳入901例进行后续分析,其中男性患者441例,女性患者460例。
1.3 CBCT参数
所纳入患者拍摄CBCT均使用贵阳市口腔医院放射科CBCT仪(Kava 3D exam CBCT,德国)。CT图像捕获参数设置为:电压120 kV,电流5 mA,扫描厚度0.250 mm,扫描范围:160 mm×130 mm,曝光时间7~9 s,体素0.25 mm[4]。所得CT图像均以医学数字成像和通信格式(digital imaging and communications in medicine,DICOM)传输到同一台计算机上,使用Icat Vision分析软件重建成多平面重建(multiplanar reconstruction,MPR)图像,收集数字影像资料。
1.4 测量内容与方法
1.4.1 寻找分支管及分类 所有纳入研究的CBCT均需要联合矢状面、冠状面及横断面并仔细核对有无分支发生,观察分支管的走向和形态。分支的确认是以下颌管发出的分支管管壁与下颌管主干管壁(骨白线)所形成的三角形骨岛,该三角形骨岛的顶点被认为是BMC的起始部位,是识别BMC的标志;还需通过多个界面对比,调节灰度和角度从而排除骨小梁及骨间隔等干扰。对于已经确认的分支,记录该患者的相关信息,分支类型并测量有关数据,所发现分支按Naitoh's分类法分类(图1)。
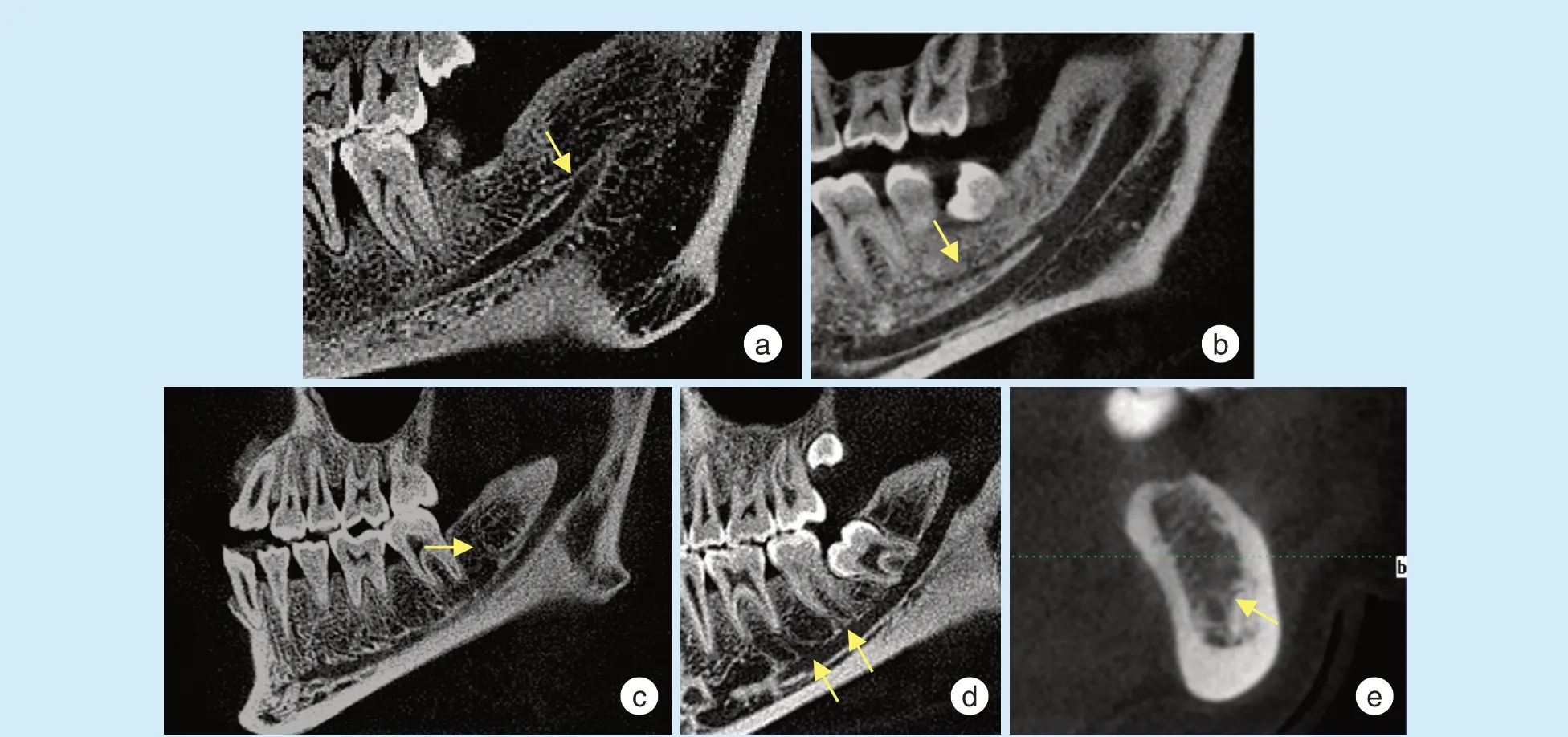
Figure 1 Naitoh's classification图1 Naitoh's分类法
1.4.2 前行管的线性测量[5]在MPR界面中联合矢状面、冠状面、横断面仔细核对前行管走向和形态,统计前行管起止位置及发生概率,记录发生分支的轴切片位置,在矢状面上定位该点,在冠状面确定分叉处起始点,并测量下颌神经管分支-前行管直径r及主干的直径R(图2a)、前行管长度为分叉处起始点至管道末端的水平距离L1、前行管末端至下颌神经管壁上缘的垂直距离L2以及至下颌骨牙槽嵴顶的垂直距离L3(图2b)。
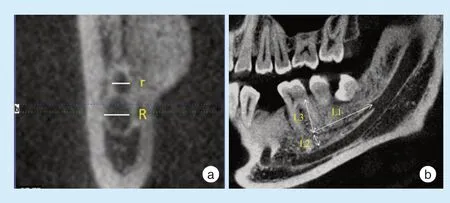
Figure 2 Linear measurement of front pipe图2 前行管的线性测量
以上所有数据均由一名口腔影像专业医师和一名研究者在同一台计算机上进行研究,所有测量数据均需重复测量三次并取均值,在一个月后还需再次测量,作为质量控制。如果对同一个样本三次测量的结果明显不同,则需要口腔放射科医师进行再一次评估。
1.5 统计学分析
本次实验数据使用SPSS 25.0进行数据分析,对于计数资料,使用频数的形式进行描述,使用卡方分析法(包括连续性校正法和Fisher确切概率法)对计数资料进行分析;对不服从正态分布的数据,使用中位数(上下四分位数)进行描述,使用符号秩和检验(配对)和Kruskal-Wallis检验(独立组别)进行差异分析;本次检验均为双侧检验。当P<0.05,认为差异具有统计学意义。
2 结 果
2.1 神经管分支发生率
在901例患者的下颌CBCT影像中,有386例患者发现了下颌神经管分支,下颌分支管的发生率为42.84%(386/901);其中男性185例,发生率为41.95%(185/441),女性201例,发生率43.70%(201/460),女性发生率高于男性(P>0.05)。在1 802侧下颌神经管中有571侧下颌神经管发生分支,发生率为31.68%(571/1 802);右侧下颌样本为50.44%(288/571)、左侧下颌样本为49.56%(283/571),右侧分支管发生率高于左侧(P>0.05)。不同性别、侧别间下颌神经管分支的发生率差异均无统计学意义(P>0.05)。见表1。
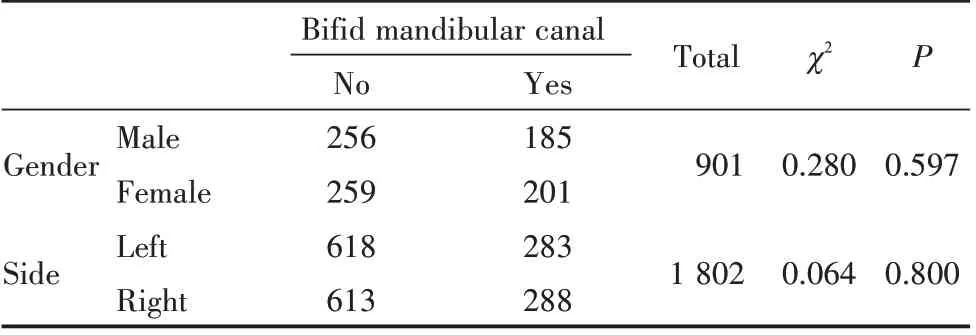
表1 下颌神经管分支的发生率Table 1 Occurrence of bifid mandibular canal n
2.2 神经管分支类型及构成比
Naitoh's分类法中前行管构成比为34.27%(182/531),牙管为35.78%(190/531),磨牙后管为29.76%(158/531),颊舌向管为0.19%(1/531)。上述各类型分支管男性和女性分支管数量占分支管总数的构成比差异均无统计学意义(P>0.05)。见表2。

表2 不同性别Naitoh′s分类法下颌神经管分支类型的构成Table 2 Composition of bifid mandibular canal classified according to Naitoh′s classification in different genders n
在18~39岁年龄组中的下颌管分支最多,有319例,占发现下颌管分支总数的60.08%(319/531);其次为40~59岁年龄组,发现的下颌管分支有170例,占发现下颌管分支总数的32.02%(170/531);在该年龄段发现了1例颊舌向管为0.19%(1/531)。在60岁以上年龄组发现的下颌管分支最少,有42例,占分支总数的7.91%(42/531)。不同年龄段间总分支的发现率差异具有统计学意义(P<0.05),且随着年龄的增大,分支管的发现率逐渐减少。见表3。
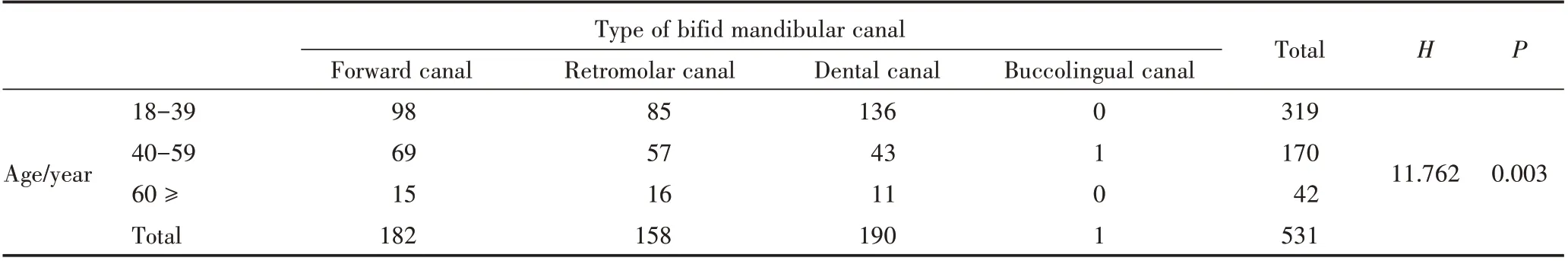
表3 不同年龄段间Naitoh′s分类法下颌神经管分支类型构成Table 3 Bifid mandibular canal percentage classified according to Naitoh′s classification within the age n
2.3 前行管的发生率
在901例患者中,有182例患者发现前行管,约占总人数的20.20%(182/901);其中男性有97例(22.0%,97/441);女性有85例(18.48%,85/460);在1 802侧下颌骨中共发现225侧下颌骨有前行管,发生率约为12.49%(225/1 802);左侧下颌有101例,为11.21%(101/901),右侧有124例,为13.76%(124/901)。不同性别和左右侧别间前行管有无的差异均无统计学意义(P>0.05)。见表4。
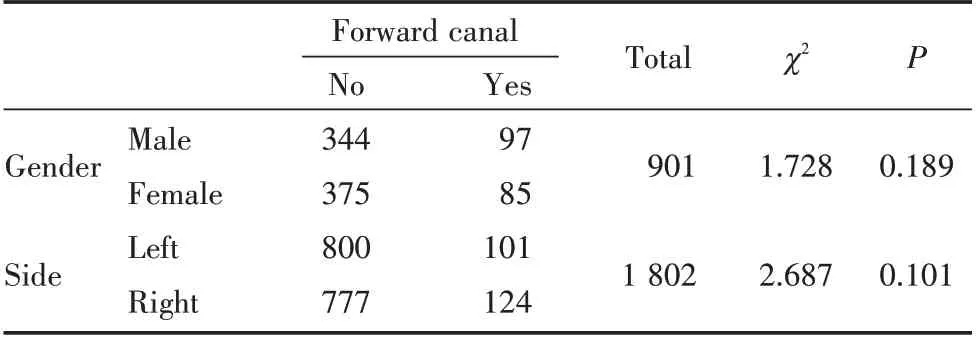
表4 前行管的发生率Table 4 Occurrence of forward canal n
2.4 下颌不同区段前行管的发生率
在全下颌样本中共有225侧下颌骨发现前行管,有的一侧下颌神经管发出了不止一支前行管(图3)。共发现了235支前行管(左侧107支,右侧128支),其中有17支融合型前行管,不融合型为218支。前行管主要发生在磨牙区、磨牙后区和升支区,而前行管起点在升支区最好发,左侧有53支为49.53%(53/107),右侧有68支占53.13%(68/128);前行管止点在磨牙区发生最多,左侧有58支为44.86%(48/107),右侧有73支占57.03%(73/128)。左右侧前行管的起止点在磨牙区、磨牙后区和升支区的分布差异具有统计学意义(P<0.05),升支区起点分布较多,磨牙区止点较多。见表5。
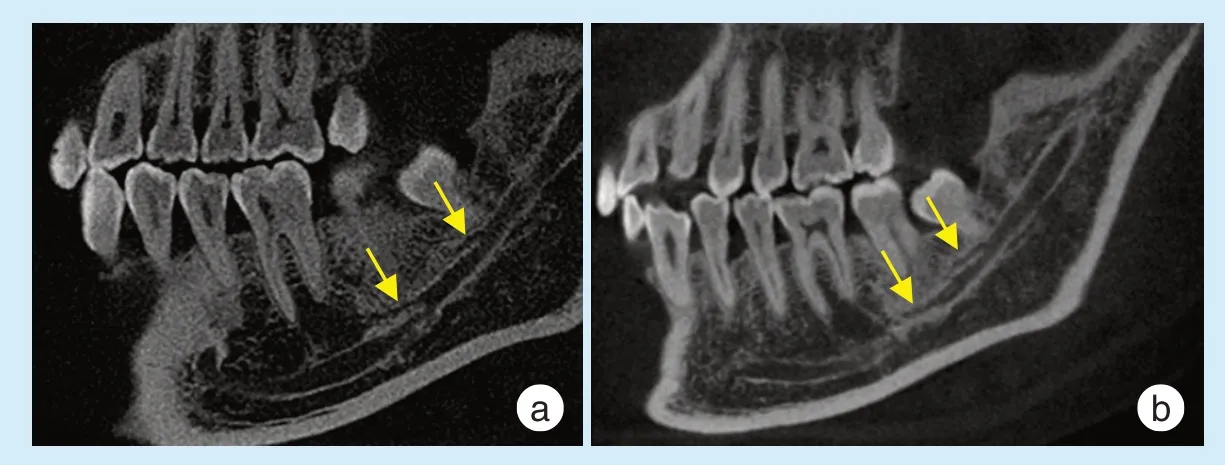
Figure 3 Two cases of double forward canal图3 双前行管2例
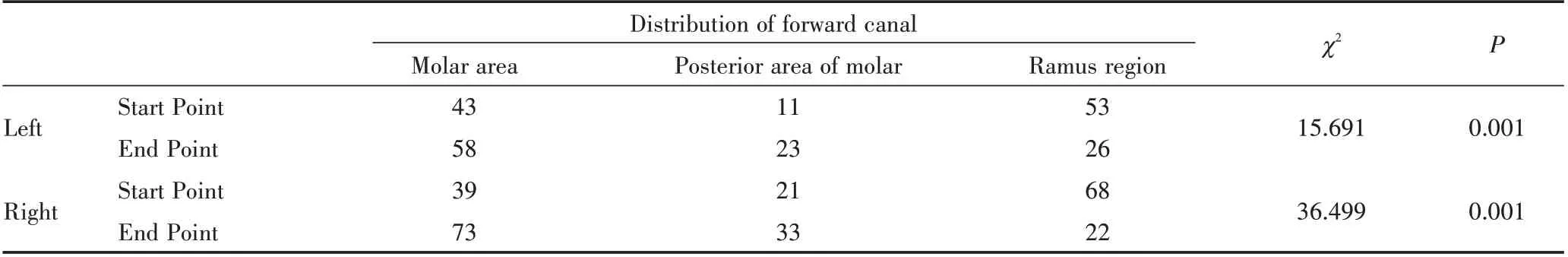
表5 下颌不同区段前行管的分布Table 5 Distribution of forward canal in different sections of mandible n
2.5 前行管与下颌神经管主干的直径
前行管起点的直径(r)和出口的直径(r1)分别为(1.333±0.388)mm和(1.089±0.354)mm;下颌神经管主干起点的直径(R)和出口的直径(R1)分别为(2.803±0.484)mm和(2.766±0.451)mm。起止点宽度有统计学差异,起点管径宽于出口管径(P<0.05)。见表6。

表6 前行管与下颌神经管主干的直径Table 6 Diameter of the forward canal and the main trunk of bifid mandibular canal
2.6 前行管到各位点间线性测量
前行管平均长度(L1)为(10.364±3.833)mm;前行管止点到下颌神经管主干的高度(L2)为(3.623±2.035)mm;前行管止点到牙槽嵴顶的高度(L3)为(9.280±3.240)mm。见表7。
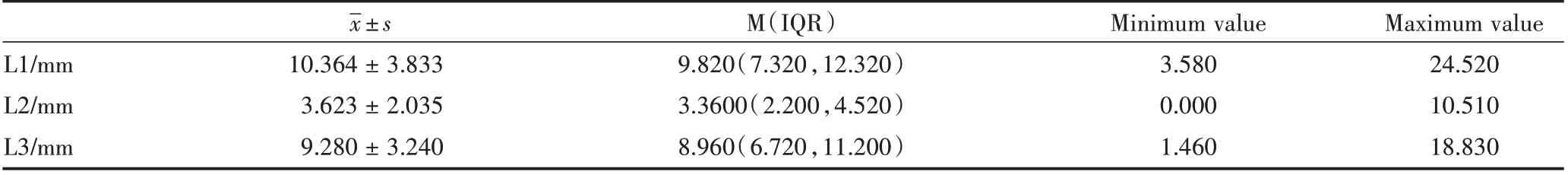
表7 前行管到各位点间线性测量Table 7 Linear measurement between forward canal and each station
3 讨 论
传统的全景X线照相技术曾作为首选拍摄方法,对分支神经管的发现率为0.08%~0.95%[10]。它具有简单易行和价格低廉等优点,但因其将立体结构压缩、图像变形和失真率较高的局限性,使临床医师常常遗漏分支管的存在。而CBCT能提供高分辨率、图像无畸变的三维图像,发现下颌神经管分支的能力显著优于全景片[11]。不仅如此,CBCT的辐射量仅为传统多层螺旋CT(multisliecs helieal CT,MSCT)的几十分之一,但其图像质量却明显优于MSCT[12],因此目前CBCT成为研究下颌管解剖结构的首选方法之一。
下颌管的位置和走行的方向在临床手术中的重要性不言而喻,下颌管分支同样是一个不可忽略的重要解剖结构[13]。既往研究虽然检测到了下颌管分支的存在,但是针对具体类型的分支管,其临床研究及形态学观察并不够深入。此外,以往研究表明同样的研究针对同一对象也表现较大差异。回顾以往对BMC的研究,患病率是不一致的,在Orhan等[14]的研究中土耳其人群分支管的发生率为46.5%,前行管类最多,发生率为29.8%;Rashsuren等[15]研究显示韩国人群为22.6%,前行管类仅为4.1%;在本研究中下颌神经管分支发生率为42.84%,前行管的发生率为20.20%;这与Orhan等[14]的研究结果类似。可能是由于人种和地域差异,检测和观察方法不同,从而造成结果不同,尽管所得数据有一定差异,但以上研究均提示BMC并不少见。
以往的一些研究表明,女性的分支管发生率较男性略高,但差异并无统计学意义[16-17],本研究结果与以往研究一致。在侧别方面,单侧下颌神经管分支发生率为31.68%,左右侧差异无统计学意义。在本研究中全下颌样本分支管的发生率高于单侧下颌样本,可能是因为当右侧及左侧均未发现分支管时才能算作是全下颌样本中未发现分支管,而这其中就有一些仅右侧或左侧没有发现下颌神经管分支的现象存在。
在4种下颌神经管分支中,前行管的发生率相对较高,且与下颌骨手术密切相关。通过Naitoh's分类及以往关于分支神经管的研究可知,磨牙后管起始点从下颌神经主干升支区发出,末端于磨牙后区骨表面开口形成磨牙后孔;牙管是从下颌神经主干上壁发出,末端连接于第一、第二或第三磨牙根尖的骨性管腔;但对于前行管起始点及好发位置的描述则相对较模糊,而了解前行管的起始点及好发位置有助于临床医师操作中评估手术风险。在本研究中前行管的发生率为20.20%,以不融合型占多数,性别和左右侧别间未见显著差异;前行管的起止点在下颌骨的分布差异具有统计学意义,升支区起点分布较多,磨牙区止点较多。这提示在磨牙区进行种植牙手术、正畸支抗钉植入等临床操作时需警惕前行管的发生。
前行管自神经管主干发出后主要有两种走行方式:①在下颌升支与下颌管分离,向前延伸,然后与下颌主管汇合:②从下颌升支的下颌管分离,向前上方走行不与下颌主管汇合。口腔种植手术要求受植区有足够的牙槽骨高度,而下颌管与牙槽嵴顶的距离是决定牙种植手术可用骨高度的重要参考依据。以往研究多主张种植钻头以及种植体尖端与下颌神经管之间至少应保留的安全距离为2 mm[18-19]。在本研究中前行管到牙槽嵴顶的平均高度(L3)为(9.280±3.240)mm,到下颌神经管主干的平均高度(L2)为(3.623±2.035)mm,因此距离下颌神经管上方在5.66 mm以内时应警惕前行管的发生;由此可见前行管的存在影响了种植手术的设计,并且在一定程度上减少种植手术的可用骨高度。需要在下颌磨牙区行种植手术时,术前应详细地评估种植部位的下颌神经管及其分支结构的分布及走形,应选择合适的种植体长度和直径,并注意种植窝洞预备的深度,从而有效地避免对下颌神经管及BMC造成不必要的损伤。
本研究通过CBCT探讨了下颌分支管的发生率、前行管的起止点以及各位点的距离。研究结果提示下颌分支管并不是一个少见的解剖结构,前行管常在下颌神经管上方走形,且在磨牙区发生率较高,对于在该区域行种植手术或其他临床手术有一定的潜在风险,因此需仔细评估CBCT,准确定位下颌神经管,避免损伤下颌神经管分支。
