北京市院前急救老年患者死亡病例流行病学分析
2021-12-30崔甍甍
崔甍甍,杨 桦
人口老龄化是指所在区域≥60岁老年人数量超过总人口的10%[1]。我市正处于中度老龄化阶段,全市常住老年人口340.5万,占常住人口总数的15.7%[2]。老年患者常见病、急危重症发病和死亡具有自身临床特点,在急诊医学、院前急救诊疗救治过程中也有其特殊性[3]。本研究分析北京市院前急救老年患者死亡病例流行病学特征,为积极应对人口老龄化、优化急救资源配置、老年患者医疗急救服务体系构建提供借鉴和参考。
1 资料与方法
1.1 资料来源 本研究收集北京急救中心院前急救病例数据库记录2019-01-01至2020-12-31期间院前急救死亡病例9 901例。其中,纳入老年死亡病例8 560例,纳入标准:(1)年龄≥60岁;(2)呼叫北京120,由院前急救医生出具死亡证明;(3)院前急救病历资料完整。排除其他病例1 341例,排除标准:(1)年龄<60岁;(2)院前急救病历资料不完整。
1.2 死因分类 参照国际疾病分类标准第10版(ICD-10)[4],根据院前急救医生初步诊断将死亡患者病例分为7类:猝死及原因不明、循环系统、肿瘤、消化系统、呼吸系统、损伤性疾病、其他疾病。其他疾病包括神经系统、泌尿系统、内分泌系统、血液系统、传染病等病例数量较少类别。
1.3 研究方法 记录患者年龄、性别、呼叫时间、初步诊断、发病地点等资料,应用描述性流行病学方法,对院前急救老年死亡患者基本情况、呼叫月份及时刻、死亡原因、死亡地点等进行分析。按照国家气象局气候统计学上划分,以3、4、5月为春季、6、7、8月为夏季、9、10、11月为秋季、12、1、2月为冬季。
1.4 统计学方法 采用Excel 2019软件建立数据库,计数资料用例数和构成比表示,死亡数据随时间变化趋势用折线图表示。采用SPSS 25.0软件进行统计分析,计量资料采用非参数检验数据的正态性,P>0.05数据呈正态分布;比较不同性别死亡病例原因间差异采用χ2检验,检验水准α=0.05。
2 结 果
2.1 院前急救老年患者死亡病例基本情况 共收集院前急救老年患者死亡病例8 560例,其中男性4 396例(51.36%),女性4 164例(48.64%),男女比例为1.06:1。年龄最小值60岁,最大值111岁。整体年龄不服从正态分布(t=0.113,P<0.001),中位数84.0(75.0~89.0);男性年龄不符合正态分布(t=0.111,P<0.001),中位数82.0(71.0~87.0);女性年龄不符合正态分布(t=0.105,P<0.001),中位数85.0(80.0~90.0)。80~89岁患者死亡比例最高,为45.27%,其次是90~99岁、70~79岁,分别为20.41%、17.57%。见表1。

表1 院前急救老年患者死亡病例基本情况[n(%)]
2.2 院前急救老年患者死亡病例原因构成 院前急救老年患者死亡病例原因中,除猝死及原因不明例数外(38.79%),循环系统占比最高(36.12%),其次是肿瘤(10.32%),第三是消化系统(6.8%),损伤性疾病占比较少(0.93%)。男女死亡病例原因构成比较,差异有统计学意义(χ2=33.924,P<0.001)。见表2。

表2 院前急救老年患者死亡病例原因构成[n(%)]
2.3 院前急救老年患者死亡病例呼救时间变化趋势
2.3.1 随月份变化趋势 院前急救老年患者死亡病例数春季、夏季、秋季、冬季分别为2 819、1 253、1 559、2 929例,冬春季多,夏秋季少。死亡例数月变化表明,1月为最高月,2月次之,平均1 096例/月。9月为最低月,7月次之,平均369例/月,高发月死亡例数为低发月例数的2.97倍。猝死及不明原因1、2月病例最多,分别占18.49%和15.45%。循环系统12、11月病例最多,分别占12.61%和11.38%。见图1。
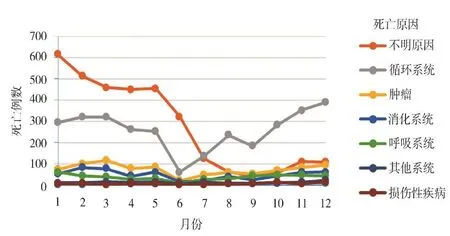
图1 随月份变化趋势
2.3.2 随小时变化趋势 院前急救老年患者死亡病例数白天多于夜晚,上午多于下午。死亡例数小时变化表明,06:00-11:00发生最多,最高值在8:00-9:00时段,平均513例。23:00-5:00发生最少,最低值在23:00-24:00时段,平均226例,高发时段死亡例数为低发时段的2.27倍。猝死及不明原因8:00-9:00、10:00-11:00发生最多,分别占6.84%和6.48%。循环系统7:00-8:00、8:00-9:00发生最多,分别占6.79%和6.31%。见图2。

图2 随小时变化趋势
2.4 院前急救老年患者死亡病例发生地点分布 院前急救老年患者死亡地点绝大多数发生在家中,在其他地点较少。其中,家中7 948例(92.85%),公共场所、道路264例(3.08%),养老院218例(2.55%),其他地点130例(1.52%)。
3 讨 论
本研究结果表明,院前急救老年患者死亡例数男性多于女性,男女比例为1.06:1,与我国2020年末总人口数量男女比例1.05:1[5]基本一致。80~89岁患者死亡比例最高,与北京市2020年居民人均期望寿命82.43岁[6]较为符合。随着老年人年龄增长,机体各器官生理机能衰退,自身免疫力下降,机体调节功能不良,是诱发疾病高发期,死亡风险高。应重点加强对高龄老人健康状况监测,提供定期体检、健康管理、膳食营养、合理用药等健康指导,为老年人提供安全、便捷的医疗和健康服务[7-8]。年龄上男性中位数82岁,女性中位数85岁,60~79岁各年龄段男性占比多于女性,80岁及以上各年龄段女性占比多于男性,与北京市户籍居民期望寿命男性79.85岁、女性84.63岁[9]较为一致。由于男性生理特点,存在更多吸烟、饮酒、运动活动不够和蔬菜水果摄入不足等不健康行为和生活方式,可能是导致男性死亡例数多于女性的原因,应重点加强男性健康意识和自我保健水平,引导老年人自觉养成益于健康的行为和生活方式。
本研究结果表明,院前急救老年患者死亡原因前3位诊断是心脑血管疾病、肿瘤、消化系统疾病,与北京市户籍居民主要死亡原因[9]基本一致,与温州市[10]、成都市[11]等地区结果类似。老年人群因生理机能特点和社会角色转变容易成为慢性病的易感人群,心脑血管疾病正严重威胁老年人的生命安全和身体健康。研究显示损伤性疾病占比仅为0.93%,与国内其他地区[12-13]报道的老年患者死亡疾病谱有所差异。老年人日常户外活动减少,行动较为缓慢,发生交通事故几率减少,创伤不构成老年患者的主要致死原因。此外,死亡病例中38.79%是猝死及原因不明,一是呼救地点可能在宾馆、商场、养老机构、公共道路等公共场所,死亡相关因素较为复杂,急救医生在有限条件下很难短时间内明确死因诊断;二是到达现场患者已死亡病例较多,急救医生无法及时准确获得患者病史、疾病诊断和发病情况,也为明确死因带来一定困难。而在老年患者猝死病例中多数考虑心源性猝死为主要原因[14-15],结合本研究结果表明,心脑血管疾病仍是院前急救老年患者死亡的首要原因,这与《中国心血管健康与疾病报告2020》[16]结论一致。为此,应积极贯彻落实心脑血管疾病防治行动,控制疾病危险因素,提高老年患者急危重症早期识别和诊疗能力,实现信息院前、院内有效衔接和共享,构建快速、高效卒中和胸痛患者急诊急救体系,进一步提升老年患者常见病、急危重症的急救和诊疗水平。
本研究结果表明,院前急救老年患者死亡病例数冬春季多,夏秋季少。这与国内外[17-18]许多研究结果一致。冬季寒冷干燥,春季天气复杂多变,使交感神经兴奋和冠状动脉痉挛,心肌收缩加强,诱发心血管疾病发生。尤其对有心脑血管疾病病史患者,在寒冷空气和气温骤变作用下,易导致血管不通畅,血流供应中断,出现心绞痛、心肌梗死和中风等病症急性发作和复发导致死亡加剧。死亡病例数白天多于夜晚,上午多于下午,8:00-9:00例数最多,23:00-24:00例数最少,与保定市、深圳市[19-20]等地区结果类似。其原因一是清晨人体相对缺水,血液粘稠度增加,交感神经兴奋性增强,循环系统外周阻力加大,使血压升高引起粥样动脉硬化沉积物及结构变化,易导致心肌梗塞和心绞痛发作。二是一些老人有晨练习惯,剧烈运动时人体血液流向运动器官,心肌耗氧量增加,极易诱发心脑血管疾病。三是老年人一般入睡时间较早,夜间经常处于睡眠状态,即使出现症状也不易被发现,在家属醒后发现老人呼之不应呼叫救护车情况较为常见。为此,可依据院前急救老年患者死亡多发季节和高峰时段,制定有针对性的疾病防控措施和预案,合理配置医疗急救资源,提高急救反应速度,构建老年患者医疗急救服务体系。同时要强化老年人在季节气候变化中预防疾病的能力和健康意识,提高对常见急危重症的早期表现认知,做到早发现、早诊断、早治疗,降低老年危重症患者的发病率、病残率和致死率。
本研究存在一定局限性,一是有部分患者死亡发生在医疗机构内或由家中发现自行送院抢救,但相关文献表明,死亡发生在医院机构仅占19.93%,而76.52%死亡病例死于家中[21],本研究结果中92.85%死亡病例发生地点在家中,在一定程度上能够反应北京市院外老年患者死亡整体情况,在今后的研究中可进一步扩大样本量,纳入医疗机构和自行送院部分数据,以期研究覆盖面更全面、结果更准确。二是院前诊断死亡原因情况较复杂,相关病史、社会、家庭等影响因素较多,病例资料人口学信息来源有限,死亡原因诊断准确性可能存在一定程度影响。通过对院前老年患者死亡病例流行病学分析,为积极应对本市人口老龄化、优化医疗急救资源配置及提升老年常见病和急危重症患者的医疗救治水平提供参考依据。
