中性粒细胞与淋巴细胞比值在2型糖尿病周围神经病变中的诊断价值
2021-11-19赖晓阳黄竹仙程峙娟
宣 睿,赖晓阳,黄竹仙,程峙娟
(南昌大学第二附属医院a.内分泌代谢科;b.神经内科,南昌 330006)
糖尿病周围神经病变(DPN)是2型糖尿病(T2DM)最常见的慢性并发症之一,其最终可导致糖尿病足、溃疡和截肢,严重影响患者生活质量[1]。DPN诊断取决于临床检查和神经传导测试,但早期确诊率较低,导致越来越多的感觉和运动神经纤维在疾病发生、发展中不断受损。因此,为早期诊断DPN寻找一个简单、可靠的指标尤为重要。DPN是炎症反应、代谢紊乱、氧化应激等多因素共同作用结果,机制较复杂,而微血管病变和炎症过程在DPN早期发生和发展有重要作用[2]。中性粒细胞和淋巴细胞比值(NLR)作为机体炎症指标,与癌症、心血管疾病、糖尿病微血管并发疾病有密切关系[3-4]。NLR与DPN间关系研究较少,本文通过检测T2DM患者及合并DPN患者血清NLR水平探讨其与DPN之间的潜在关系,为临床医生早期诊断、预防及治疗DPN提供依据。
1 对象和方法
1.1 研究对象
选择南昌大学第二附属医院2019年3月至2020年4月收治的单纯T2DM患者120例为DM组,其中男84例,女36例;平均年龄(65.06±6.50)岁。T2DM合并周围神经病变患者120例为DPN组,其中男68例,女52例;平均年龄(65.57±6.10)岁。本研究经本院医院伦理委员会审核批准,患者和(或)家属均签署知情同意书。
1.2 纳入与排除标准
纳入标准:1)DM组患者为初次确诊,均符合2017年《中国2型糖尿病防治指南》推荐的诊断标准[5],不合并其他并发症;2)DPN组符合DPN诊断标准[6]:符合糖尿病诊断标准;肢体感觉异常,如蚂蚁行走感、麻木、针刺样疼痛、冷觉反应减退;腱反射减退或消失;神经传导及肌电图异常。排除标准:1)1型糖尿病、妊娠期糖尿病及其他特殊类型糖尿病;2)非糖尿病导致周围神经病变;3)正在使用对研究指标有影响药物,如糖皮质激素、非甾体类抗炎药、甲状腺激素类等药物;4)合并其他疾病,如肝脏疾病、恶性肿瘤及其他感染性疾病者;5)吸烟及酗酒者。
1.3 检测指标与方法
记录患者一般资料,包括性别、年龄、糖尿病家族史、既往史及身高、体重、收缩压(SBP)、舒张压(DBP)等。所有入选患者均于入院次日清晨采集空腹8~10 h静脉血,其中血常规检验使用2 mL EDTA抗凝全血,生化、免疫学指标检验使用分离胶管采集全血5 mL,3000 r·min-1离心10 min,分离血清。使用Syemex XN-1000血液分析仪进行外周血细胞计数[包括白细胞(WBC)、中性粒细胞(N)、淋巴细胞(L)等];使用Beckman Coulter AU5831生化分析仪检测总胆固醇(TC)、甘油三酯(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、空腹葡萄糖(FPG)、2 h葡萄糖(2 hPG)水平、肌酐(Cr)、尿微量白蛋白(mAlb);使用Roche Elecsys 2010电化学发光免疫分析仪检测空腹胰岛素(FinS)、空腹C肽(CP);使用Bio-Rad VARIANT Ⅱ测定仪采用高压液相色谱法检测糖化血红蛋白(HbA1C)。以上试剂、校准品、质控品和耗材均为原厂配套产品。根据检测数据计算NLR、体重指数(BMI)及胰岛素抵抗指数(HOMA-IR),NLR=中性粒细胞计数/淋巴细胞计数,BMI=体重(kg)/身高(m)2,HOMA-IR=FPG×FinS/22.5。
1.4 统计学方法
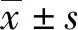
2 结果
2.1 2组一般资料及检测指标比较
与DM组比较,DPN组FPG、2 hPG、mAlb、N、NLR、TG值显著升高,L值显著降低,差异均有统计学意义(P<0.05);其余指标2组比较差异均无统计学意义(P>0.05)。见表1。
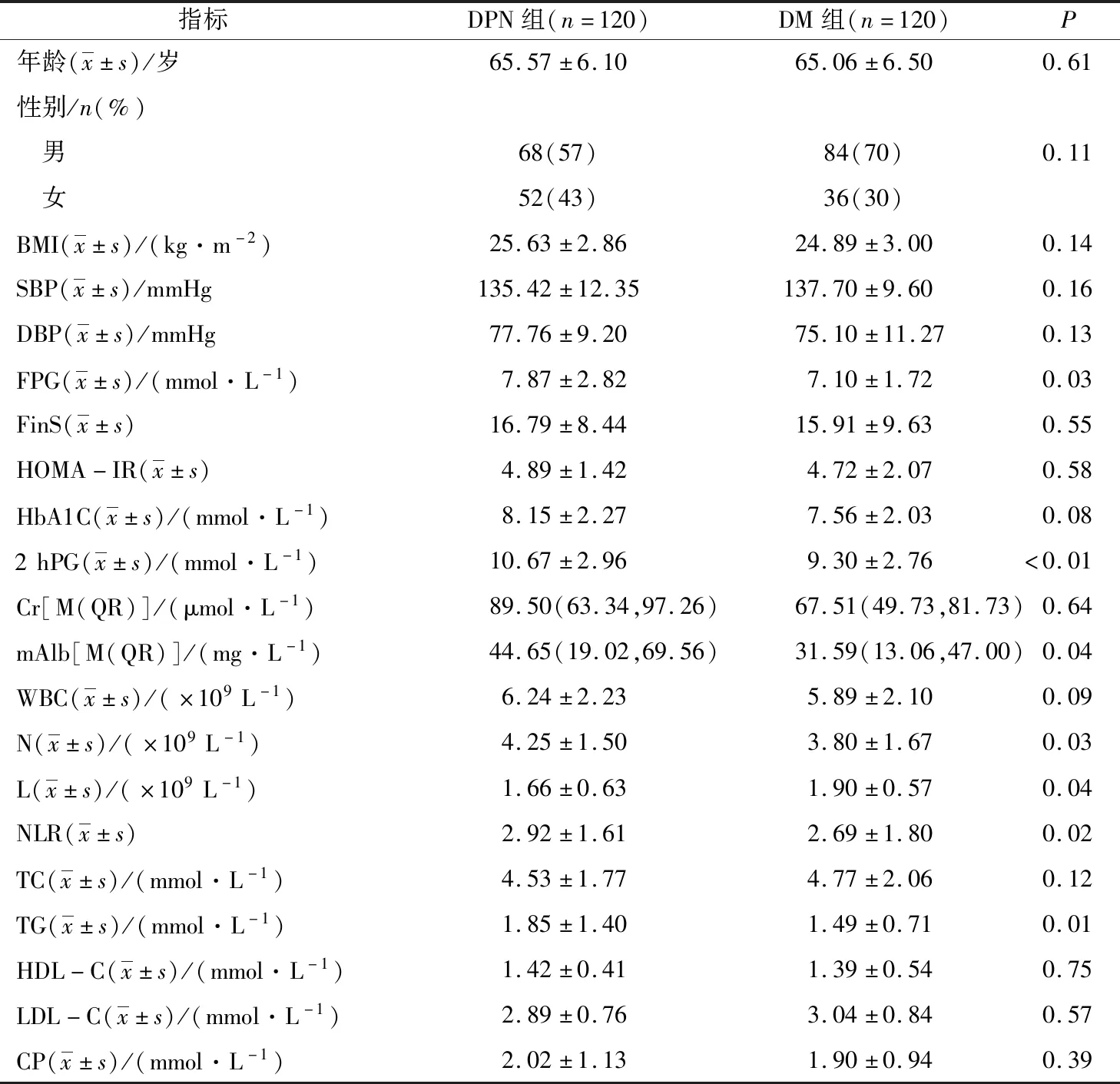
表1 2组一般资料及检测指标比较
2.2 DPN危险因素回归分析
以NLR、N、L、FPG、TG、2 hPG、mAlb为自变量,是否发生糖尿病周围神经病变为因变量,在二分类变量Logistic回归模型进行分析。发现NLR(OR=2.411,P=0.035)、2 hPG(OR=1.241,P=0.049)、mAlb(OR=1.012,P=0.019)、TG(OR=1.416,P=0.047)与糖尿病周围神经病变发生相关,是该并发症发生的独立危险因素。见表2。
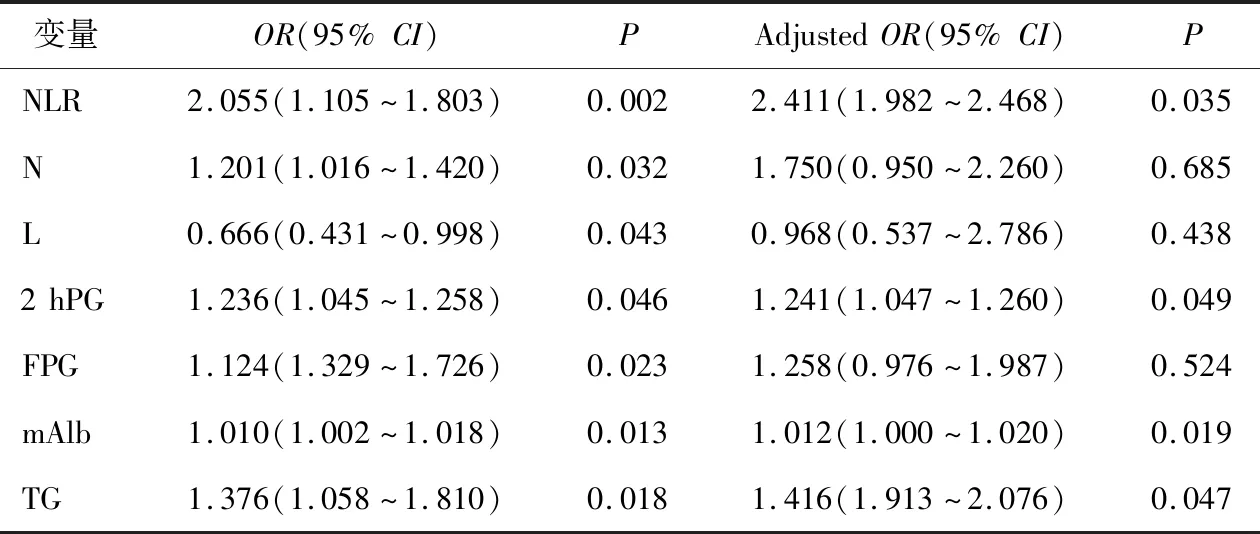
表2 Logistic回归分析DPN危险因素
2.3 NLR诊断DPN的ROC曲线
以NLR为指标,对120例DPN患者及120例DM患者进行鉴别诊断,行ROC曲线分析,当NLR切点(cut-off)为1.645时,敏感性和特异性为0.865和0.583,AUC为0.650(95%CI:0.581~0.720,P<0.01)。见图1。
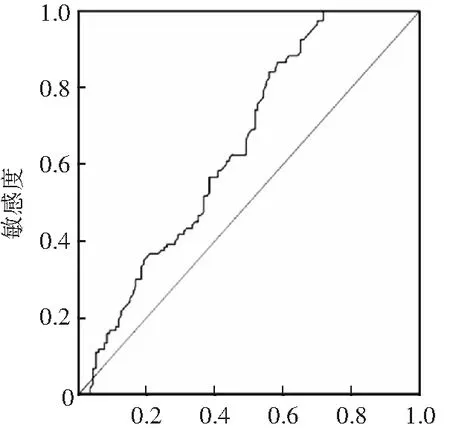
1-特异性图1 NLR诊断DPN的ROC曲线
3 讨论
DPN是糖尿病患者最常见并发症之一,特征包括起病隐袭、进展较慢,早期可出现对称性麻木、疼痛、感觉异常,但晚期出现足部溃疡、坏疽。因此,DPN早期预防和诊断是改善糖尿病患者生活质量的重要途径。
DPN在老年人、肥胖患者中发病率较高,60岁以上老年糖尿病患者周围神经病变发病率高达70%,BMI较高T2DM患者发生DPN危险增大,胰岛素抵抗在肥胖患者体内更易发生,使依赖胰岛素介导血管内皮细胞舒张功能受损,造成神经组织慢性缺血、缺氧,引起神经损伤[7-8]。本研究结果发现年龄及BMI在2组间差异无统计学意义,年龄及BMI与DPN关联的缺失可能原因是由于该研究人数较少、肥胖病例比率较低有关。本研究结果显示,DPN组患者血清中性粒细胞计数明显高于T2DM组,而淋巴细胞计数明显低于T2DM组,与国内外研究结果相似[9-10],表明DPN和T2DM具有不同炎症反应程度。DPN患者外周血中性粒细胞水平较高原因是患者血糖维持在较高水平,刺激核因子κB(NF-κB)活化,导致细胞间黏附分子-1(ICAM-1)水平升高,其过度表达导致炎症细胞聚集,释放更多促炎细胞因子和趋化因子,机体炎症级联反应使中性粒细胞水平增加[11];ELLER等[12]研究结果表明,T2DM患者外周血中淋巴细胞计数降低,CD4/CD8比值较低,导致抗炎能力减弱,机体一直处于低度炎症及氧化应激增加状态,使淋巴细胞氧化性DNA损伤和凋亡增加[13-14]。
DPN组NLR值比DM组显著增高,与LUO等[4]研究结果一致。Logistic回归分析显示NLR是2型糖尿病周围神经病变独立危险因素(OR=2.411,95%CI:1.982~2.468,P=0.035),结合多元Logistic回归分析结果及NLR水平在DPN组显著升高,说明T2DM患者周围神经病变发生率随NLR值升高而增加,在DPN的发生发展中NLR有重要作用。对NLR行ROC曲线分析,当NLR切点为1.645时,敏感性和特异性为0.865和0.583,AUC为0.650(95%CI:0.581~0.720,P<0.01),敏感性、特异性较好,可作为DPN早期诊断辅助指标。中性粒细胞和淋巴细胞在机体内参与炎症反应作用不同,中性粒细胞是炎症反应早期非特异性炎性细胞,在机体炎症起始迅速增殖、释放入血并发挥作用,而淋巴细胞在炎症反应发生、发展中起调节与保护作用,说明在T2DM病程进展中,对慢性炎症状态进行及时有效的临床早期干预,可避免DPN发生或改善预后。同时,NLR可作为抗炎治疗有效监测指标。
DPN组2 hPG、FPG、TG、mAlb水平较DM组显着增高(均P<0.05)。多因素Logistic回归分析显示,TG、mAlb、2 hPG是DPN危险因素(OR=1.416、1.012、1.241),与国外研究结果相似[15-16]。高TG血症增加神经纤维中超氧化物、过氧化亚硝酸盐浓度,产生氧化—硝化应激反应导致前驱糖尿病相关周围神经功能障碍。mAlb不仅是早期肾损害显著标志物且也是微血管系统病变标志[17]。因此,尿微量白蛋白的存在是糖尿病微血管和大血管并发症重要预测因子。2 hPG升高证明是糖尿病和前驱糖尿病患者周围神经病变重要危险因素,高血糖产生促炎性微环境,促进DPN炎症进展[18-19]。
综上所述,2型糖尿病患者易合并周围神经病变,NLR、FPG、TG、mAlb、2 hPG是DPN发生独立危险因素,应给予重视和早期干预,降低DPN发生率,改善DPN患者生活质量。
