Solumbra技术在急性大动脉闭塞性脑梗死中的应用
2021-11-19檀国祥许啟伍
殷 昊,赵 勇,檀国祥,许啟伍
(铜陵市立医院神经内科,安徽 铜陵 244000)
急性大动脉闭塞性脑梗死是一种常见的危重症。该病由于大动脉的急性血栓栓塞而使患者出现一系列缺血、缺氧的表现。由于本病起病十分危急,若不及时恢复缺血半暗带的血液供应,可导致脑神经细胞大面积凋亡、坏死,甚至危及生命[1-2]。临床上对于本病有多种有效的治疗方案,包括动静脉溶栓、机械取栓、抽吸技术等。近年来随着现代取栓装置及取栓技术的发展,介入设备不断更新并相互结合,为血管介入技术提供了支持[3]。有学者[4]认为Solumbra技术将抽吸技术与支架取栓相结合,与单纯支架取栓相比,可优化取栓技术,提高取栓效率。本文回顾性分析铜陵市立医院采用Solumbra技术和常规支架取栓术治疗急性大动脉闭塞性脑梗死患者的效果,旨在为临床提供参考。
1 资料与方法
1.1 一般资料
选取2016年1月至2020年1月期间于本院就诊的急性大动脉闭塞性脑梗死并行机械取栓术患者129例。根据取栓技术不同分为2组:观察组(Solumbra技术)69例、对照组(常规支架取栓术)60例。
所有患者均符合《中国急性缺血性脑卒中诊治指南2014》[5]中对于急性大动脉闭塞性脑梗死的诊断标准。其中,男61例、女68例;年龄53~78岁,平均(64.01±9.47)岁;发病至入院时间2.1~4.9 h,平均(3.42±1.13)h;高血压病49例,糖尿病38例,大脑中动脉M1段闭塞45例,颈内动脉闭塞38例,大脑中动脉M2段闭塞27例,椎-基底动脉闭塞19例。2组一般资料比较,其差异无统计学意义(均P>0.05),具有可比性。见表1。
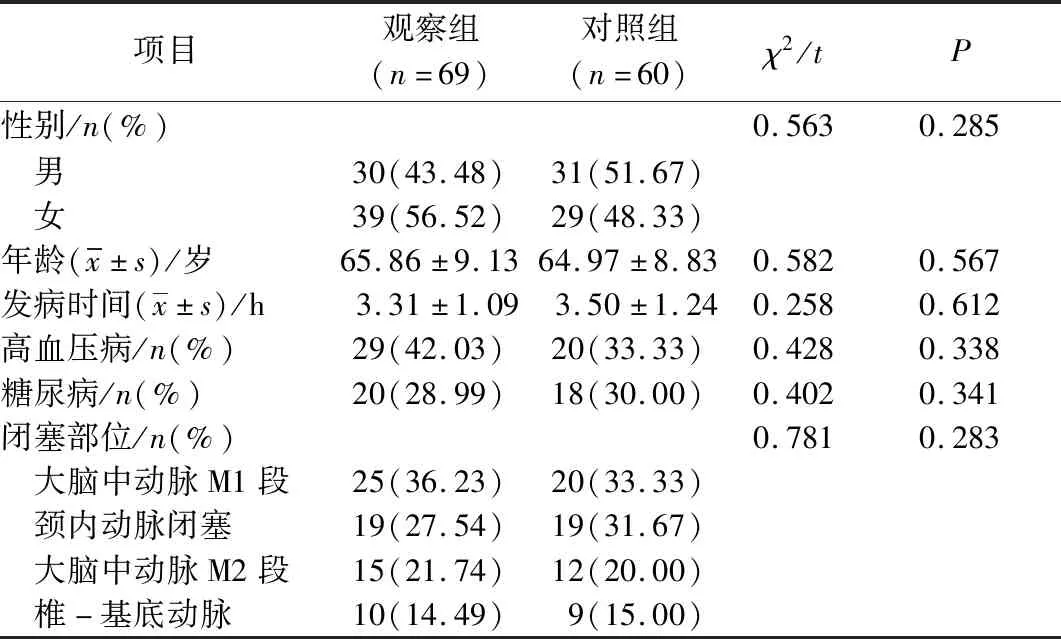
表1 2组患者一般资料比较
纳入标准:1)经脑血管造影(DSA)确诊为急性大动脉闭塞性脑梗死者;2)病程<5 h;3)基本资料完整;4)性别不限,年龄18~80岁。排除标准:1)急性脑出血者;2)行非机械取栓术者;3)临床资料或随访资料不全者。本研究经本院医学伦理委员会审核并批准,患者及其家属对本研究知情同意且已签署知情同意书。
1.2 手术方法
1.2.1 取栓装置
6/8Fr导引导管(Codman,美国),微导管(eV3,美国),微导丝(Boston Scientific,美国),6/8 F长鞘,中间导管(eV3,美国),Solitaire FR支架(Medtronic,美国),50 mL注射器。
1.2.2 手术操作
术前DSA明确闭塞处血管,观察组采用Solumbra技术,取平卧位,在麻醉医师监测下采取局麻或全麻,全程在C型臂下进行操作,将8Fr导引导管或长鞘送入责任血管近端颈内动脉起始部,在中间导管、微导丝指引下,将微导管穿过血栓到达闭塞远端,微导管造影证实闭塞血管远段通畅,中间导管造影证实血栓主体,通过微导管送入Solitaire FR支架并释放在血栓内,支架静置3~5 min使支架与血栓充分贴合,将中间导管引导至血栓近端,回收支架,连同血栓、支架收入中间导管,50 mL注射器持续负压抽吸并同时撤回微导管和中间导管,经导引导管抽出50 mL血液,复查DSA了解血管再通情况,若未再通,可重复取栓,最多不超过3次。对照组采用常规支架取栓术,无中间导管操作,其余操作均与观察组相同。上述手术操作均由同一组介入医生执行,术后送入监护室,密切观察生命体征,控制血压。
1.3 手术相关指标
采用美国国立卫生研究院卒中量表(NIHSS),于取栓前及取栓后不同时间点(24 h、14 d和90 d)评价患者的神经缺损。该量表由意识、语言、运动、感觉、共济运动、眼球运动和视野等7个方面组成,评分0~42分,分数越高表明神经缺损程度越重。
记录患者最终取栓血管再通率和一次性取栓血管再通率,采用改良脑梗死溶栓血流分级(mTICI)来评估血管再通情况,血管再通定义为2b/3。评价术后90 d的改良Rankin评分(mRS),mRS≤2分定义预后良好,mRS≥2分定义预后不良。记录穿刺-再通时间(PRT)、发病-再通时间(ORT)、取栓次数等。
随访结局:术后进行常规随访,观察栓子移位、颅内出血、症状性颅内出血及死亡发生情况。
1.4 统计学方法
应用SPSS17.0软件进行数据处理。计量资料以均数±标准差表示,2组间比较采用独立样本t检验,不同时间点比较采用方差分析(两两比较LSD-t检验);计数资料以百分率(%)表示,组间比较采用卡方检验。以P<0.05为差异有统计学意义。
2 结果
2.1 2组神经功能比较
取栓后不同时间点NIHSS评分:2组患者均较取栓前降低(均P<0.05),且观察组低于对照组(均P<0.05)。见表2。
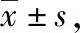
表2 2组取栓前和取栓后不同时间点的NIHSS评分比较 分
2.2 2组手术相关指标比较
对照组一次性取栓血管再通率、最终取栓血管再通率及Rankin预后良好率均低于观察组;对照组PRT、ORT、取栓次数均多于观察组(均P<0.05)。见表3。
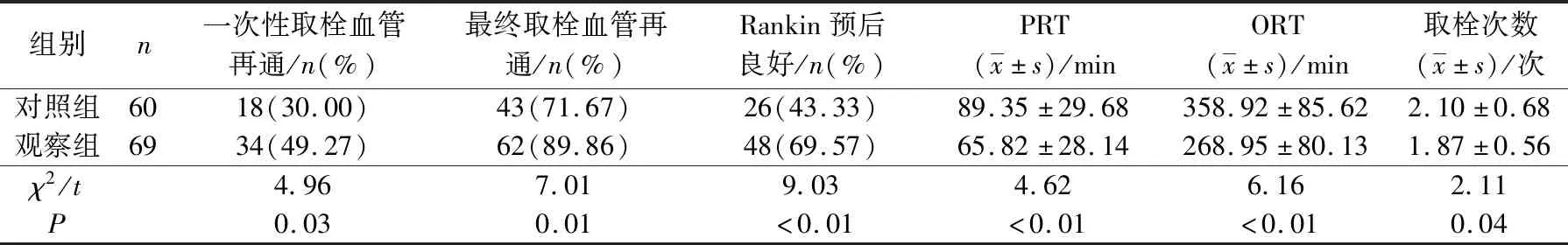
表3 2组手术相关指标比较
2.3 随访结局
对照组栓子移位、颅内出血率均高于观察组,差异有统计学意义(均P<0.05)。2组症状性颅内出血、死亡率比较,差异无统计学意义(均P>0.05)。见表4。
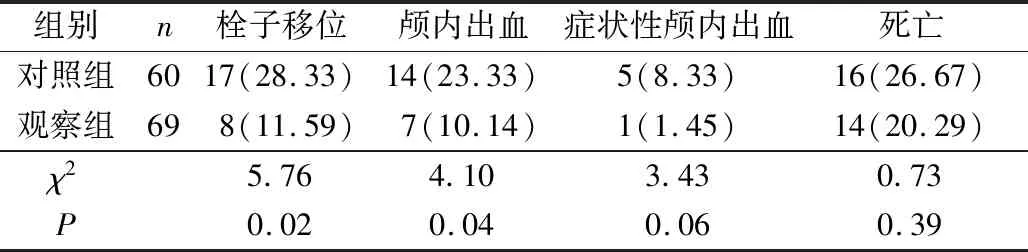
表4 2组随访结局比较 n(%)
3 讨论
近年,我国人口老龄化进程日益严重。急性脑血管疾病是一类致死率和致残率高的疾病,因急性脑血管病死亡人数占总数的36%[6]。早期及时疏通闭塞的大动脉,恢复有效的脑血流供应,是患者良好预后的关键。尽管临床上急性脑梗死的治疗方案较多,但静脉溶栓的适应证较为严格,对于急性大动脉闭塞的治疗效果有限。目前国内多推荐血管内介入成为急性脑梗死治疗的首选,其得到各大指南的一致推荐,其临床应用的疗效明显优于静脉溶栓[7-8]。目前单纯支架取栓和Solumbra技术是取栓的2种主要方法。单纯支架取栓存在技术要求高、操作时间长、血管损伤比例高的缺点,随着新型取栓设备及技术的不断发展,中间导管已成为支架取栓的标配,将其应用于血管闭塞再通治疗中,血管内介入取栓的适应证越来越大,取栓技术也更安全、快速[9]。Solumbra技术对于一些分叉部、血管屈曲处及大血栓,可以取得单纯支架取栓难以达到的效果[10]。
Solumbra技术中中间导管起到了关键性作用,其具有良好的顺应性,可以被输送至闭塞血栓近端并吻合,取栓过程中联合中间导管的抽吸作用,将大大提高取栓率[11]。若急性脑梗死患者的血栓负荷量较大、路径血管相对较差时,单纯的支架取栓难以进入路径迂曲或分叉处,支架有效取栓部位没有完全覆盖血栓主体,而且部分血栓性质特殊,如栓子较大、质硬、钙化,对医务人员有较高的技术要求,需要多次取血栓[12]。Solumbra技术通过中间导管的持续抽吸和固定、支撑作用,不仅提高了一次性取栓的成功率,也缩短了穿刺-取栓时间。本次研究发现对照组一次性取栓血管再通、取栓血管再通率及Rankin预后良好率(30.00%、71.67%、43.33%)均低于观察组(49.27%、89.86%、69.57%),而且与对照组比,观察组取栓不同时间点(24 h、14 d、90 d)患者NIHSS评分均较低,神经缺损均减轻,说明了Solumbra技术可提高患者的血管再通率,有利于取栓术后神经功能的恢复。
血栓脱落是支架取栓中常见的并发症之一,也是患者预后欠佳的重要因素。闭塞血管中脆弱的血栓极易碎裂,若术中血栓的移位或血栓碎屑,在血流的强烈冲击下,可造成血管远端二次血栓梗塞[13]。中间导管有很好的顺应性,更好地嵌合和固定血栓,缩短支架在血管内的行程,减少血栓暴露于高速血流,因此栓子脱落及相关并发症的风险明显减低。而且中间导管抽吸作用所产生的逆向血流,可减少血栓碎屑远处漂移的可能,这也是防止二次栓塞或提高血管再通率的重要原因[14-15]。另外机械取栓术后颅内出血也较为常见,尤其症状性颅内出血会引发脑疝,甚至死亡。有学者[16]认为取栓术中支架、微导管、微导丝有一定概率损伤血管内膜,以及牵拉分支血管,从而增加出血风险。有研究[17-18]认为发病-血管再通时间长、取栓次数多均为取栓术后出血的高危因素。本研究发现Solumbra技术中间导管的使用有助于减少术中血管内皮损伤,缩短ORT、PRT及取栓次数,因此观察组栓子移位、颅内出血率(11.59%、10.14%)低于对照组(28.33%、23.33%),说明了Solumbra技术对急性大动脉闭塞性脑梗死患者有较高的安全性。
综上所述,Solumbra技术对急性大动脉闭塞性脑梗死患者的疗效较好,可提高血管再通率,改善患者的神经功能,减少不良结局,有利于改善患者的预后。
