NLR对T2DM患者首发急性心梗的预测价值
2021-11-19张美英
王 艳,张美英
(南昌大学第二附属医院内分泌代谢科,南昌 330006)
糖尿病(diabetes mellitus,DM)是一种以慢性高血糖为特征的代谢性疾病,其中90%以上为2型糖尿病(type 2 diabetes mellitus,T2DM)。心血管并发症是T2DM患者的第一大死因[1],其中急性心肌梗死(acute myocardial infarction,AMI)尤为凶险。对于合并神经病变的T2DM患者,因其感觉神经异常,可出现无痛性心肌梗死,其病死率更是高于一般人群[2]。目前诊断AMI除临床表现外,主要依靠心电图、心肌酶谱、冠状动脉造影。虽然这些指标诊断心肌梗死的特异度高,但对于早期诊断,尤其在不具备条件的社区医院、诊所等不便实行,且对于无症状者不会常规检查以上指标。因此探讨T2DM患者发生AMI的相关危险因素,寻找简便易行的预测指标具有重要的临床意义。
中性粒细胞与淋巴细胞比值(neutrophil-to-lymphocyte ratio,NLR)是一种通过检测血常规即可获取的炎症指标。NLR被认为可预测糖尿病肾病[3]、糖尿病周围神经病变[4]、糖尿病下肢血管病变[5]等多种糖尿病并发症的发生。此外,GABBASOV等[6]发现,NLR亦可预测T2DM并冠心病患者支架植入术后支架内再狭窄的发生。目前NLR与T2DM患者首次AMI的发生相关研究少见发表,本研究旨在评估冠状动脉造影前NLR对T2DM患者首发AMI的预测价值,为NLR用于指导临床早期发现T2DM患者首发AMI提供实验依据。
1 对象与方法
1.1 研究对象
随机抽取2015年8月至2020年6月于南昌大学第二附属医院行冠状动脉造影的T2DM患者146例,根据冠脉造影结果分为2组:冠脉正常组(A组)75例,男37例,女38例,年龄(57.72±10.22)岁;AMI组(B组)71例,男61例,女10例,年龄(59.46±10.63)岁。T2DM:符合 1999 年WHO 的相关诊断标准;AMI:符合中华医学会心血管分会发布的急性非ST段抬高型心肌梗死的诊断标准[7]或急性ST段抬高型心肌梗死的诊断标准[8],且经冠状动脉造影证实。临床试验注册号:ChiCTR2000033755。
纳入标准:1)年龄30~80岁;2)临床确诊为T2DM;3)冠脉造影提示冠脉正常或AMI。本研究纳入的AMI患者冠脉造影提示以下①—③项中的至少1项,包括或不包括第④项:①右冠状动脉急性闭塞或狭窄大于75%;②前降支急性闭塞或狭窄大于75%;③回旋支急性闭塞或狭窄大于75%;④左冠状动脉主干急性闭塞或狭窄大于50%。排除标准:1)糖尿病酮症酸中毒、糖尿病高渗性昏迷等急性代谢紊乱疾病者;2)1型糖尿病、妊娠糖尿病、妊娠、哺乳期妇女;3)其他严重心脑血管疾病如,既往有过脑卒中史、陈旧性心肌梗死、心功能Ⅲ级、周围血管栓塞性疾病;4)严重肝肾功能不全者;5)肝炎、结核、血液病、风湿免疫性疾病、甲状腺疾病、恶性肿瘤及放化疗患者;6)近3个月有感染、发热、消化道出血等疾病及手术史者;7)近期服用过免疫抑制剂或其他影响中性粒细胞和淋巴细胞的药物者。
1.2 资料收集
1.2.1 一般资料
包括性别、年龄、既往病史、介入治疗及外科手术史、近期用药史、吸烟饮酒史等。
1.2.2 血液生化指标
所有入组患者入院第一次的各血液生化检验结果:白细胞计数(WBC)、中性粒细胞计数(NC)、淋巴细胞计数(LC)、血小板计数(PLT),并计算NLR(NLR=NC/LC)、血小板计数与淋巴细胞比值(Platelet to Lymphocyte Ratio,PLR=PLT/LC),空腹血糖(FPG)、糖化血红蛋白(HbA1c)、总胆固醇(TC)、甘油三酯(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、估算的肾小球滤过率(eGFR)、尿素(UREA)、血清肌酐(SCr)、尿酸(SUA)。使用全自动生化分析仪检测血常规(WBC、NC、LC、PLT),采用酶法测定FPG、TC、TG、eGFR、SCr、SUA,高压液相法测定HbA1c,化学沉淀法测定HDL-C及LDL-C。
1.2.3 影像检查资料
心电图诊断报告和冠状动脉造影结果。选择性冠状动脉造影术由两位以上具有丰富临床经验的心血管介入医师完成操作并对结果进行评定。
1.3 统计学方法

2 结果
2.1 一般资料及血液生化指标的比较
T2DM患者146名,其中冠脉造影正常者(A组)75例,急性心肌梗死者(B组)71例。2组年龄、高血压史、LC、PLT、PLR、TC、TG、SUA水平比较差异无统计学意义(P>0.05)。B组的男性比例、吸烟史、饮酒史比例、WBC、NC、NLR、HbA1c、FPG、LDL-C、UEAR、SCr水平均明显高于A组,而HDL-C、eGFR明显低于A组(均P<0.05)。见表1。

表1 一般资料及血液生化指标的比较
2.2 NLR与各指标间的相关性分析
相关性分析结果显示,NLR与年龄、WBC、NC、PLR、FPG、UREA、SCr呈正相关(P<0.05),与LC、HDL-C呈负相关(P<0.05)。见表2。
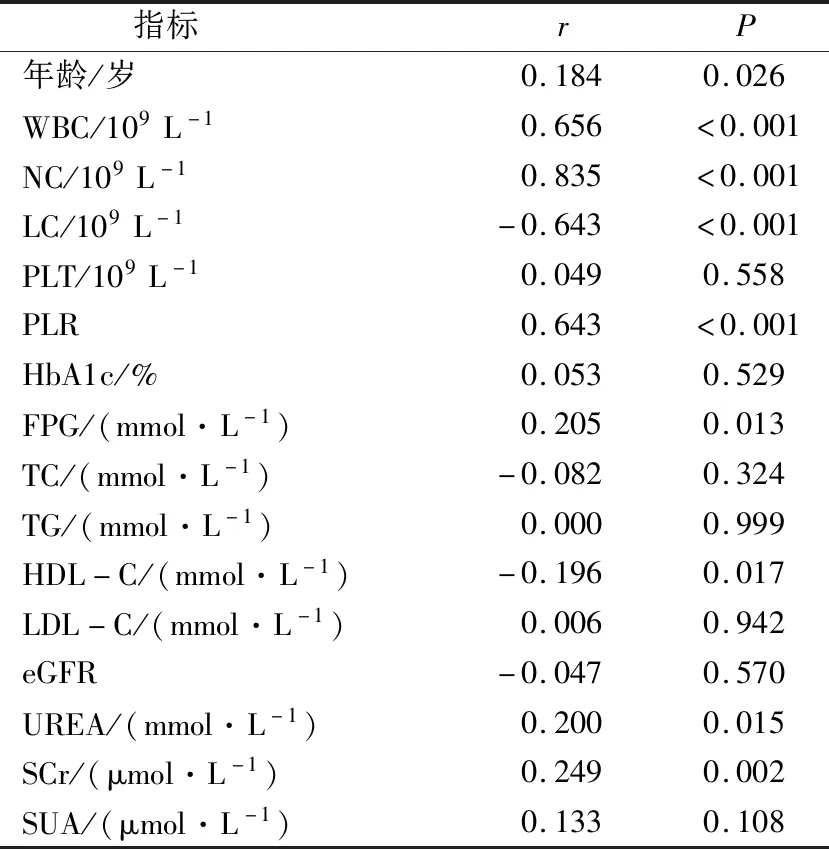
表2 NLR与各指标的相关性分析
2.3 T2DM患者首发AMI的单因素及多因素二元Logistic回归分析
以是否发生AMI为因变量,性别、年龄、高血压史、吸烟史、饮酒史、WBC、NC、LC、NLR、PLT、PLR、HbA1c、FPG、TC、TG、HDL-C、LDL-C、eGFR、UREA、SCr、SUA为自变量进行单因素二元Logistic回归分析,结果显示男性、吸烟史、饮酒史、WBC、NC、NLR、HbA1c、FPG、LDL-C、UREA、SCr是T2DM患者首发AMI的危险因素,而HDL-C、eGFR是T2DM患者首发AMI的保护因素,见表3。多因素Logistic回归分析进一步发现WBC、NLR、HbA1c升高是T2DM患者首发AMI的独立危险因素,而高HDL-C、eGFR是独立保护因素(P<0.05),见表4。

表3 T2DM患者首发AMI的单因素二元Logistic回归分析

表4 T2DM患者首发AMI的多因素二元Logistic回归分析
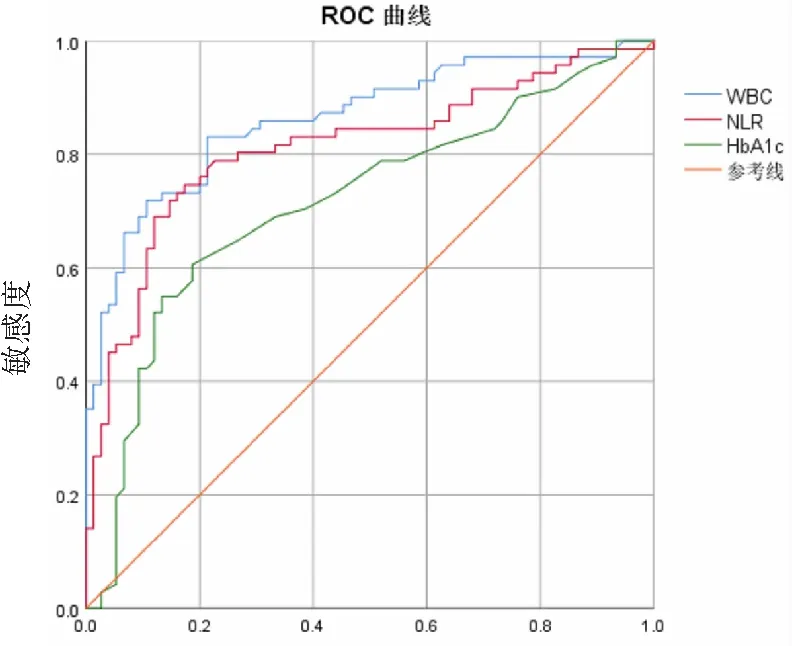
2.4 WBC、NLR、HbA1c预测T2DM患者首发AMI的ROC曲线
绘制WBC、NLR、HbA1c对T2DM患者首发AMI预测价值的ROC曲线(图1)。3个独立危险因子的ROC曲线下面积(AUC)分别为0.864、0.813、0.717,提示WBC、NLR、HbA1c的升高对T2DM患者首发AMI均具有一定的预测效能,见表5。其中NLR的约登指数最大值为0.573,此时NLR值为3.221 7,敏感度为0.746,特异度为0.827。敏感度、特异度均较好。故NLR预测T2DM患者首发AMI的最佳界值为3.221 7。
1-特异性
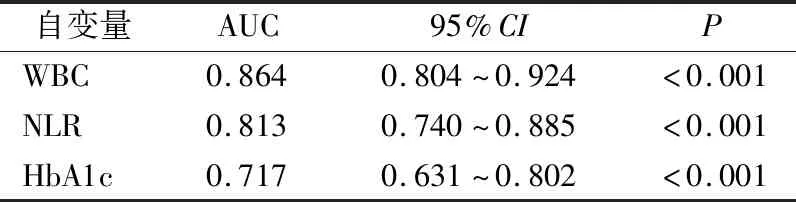
表5 WBC、NLR、HbA1c对T2DM患者首发AMI的预测分析
3 讨论
糖尿病是AMI的重要危险因素,合并有糖尿病神经病变的患者可出现无痛性心肌梗死,此类患者常因无明显症状,未能及时至有条件的医院进行AMI相关筛查。因此寻找简便易行的预测指标对T2DM患者首发AMI的早期发现极为重要。炎症标志物NLR近年来受到多学科学者的关注,被发现与多种糖尿病相关并发症有关。本研究发现NLR对T2DM患者首发AMI具有一定的预测价值。
NLR升高的本质是NC的升高,LC可表现为正常、降低或轻度升高。中性粒细胞、淋巴细胞是白细胞的2个主要亚型。中性粒细胞可产生具有强细胞毒性的活性氧基团,其产生的活性氧基团和释放的基质降解蛋白酶可加重内皮细胞功能障碍,损伤血管,参与动脉粥样硬化(AS)的发生、发展,可促进斑块的侵蚀、破溃[9]。而不稳定动脉粥样硬化斑块的破裂是导致AMI的最主要原因。
T2DM是一种慢性低度炎症状态。T2DM患者体内的白细胞可由晚期糖基化终产物(advanced glycation end products,AGEs)、活性氧、细胞因子激活,进而促进AMI的发生。此外,炎症发生时内皮细胞被激活并表达细胞黏附分子,促使中性粒细胞紧密黏附于血管内皮细胞上,不易分离,可造成微循环血管堵塞。淋巴细胞减少目前机制不明。范文博等[10]认为淋巴细胞的减少与促炎因子的释放和缺血性损伤有关。THOMSON等[11]认为淋巴细胞减少与应激引起的皮质醇水平增高有关。他们的研究发现AMI患者的皮质醇水平较非心梗者显著升高,LC较非心梗患者减少。OTTON等[12]则发现血糖控制不佳的糖尿病可通过一种涉及线粒体和促凋亡基因表达增加的机制诱导淋巴细胞凋亡。这可能与血糖控制不佳所致AGEs增多有关。
国内张钦怡等[13]研究显示,NLR对T2DM合并急性冠脉综合征(ACS)患者病情的发生发展有一定的提示作用。KIM等[14]将T2DM患者依据NLR水平分层分析,结果显示NLR高的T2DM患者慢性冠状动脉疾病、ACS的患病率均高于NLR低的组别。而先前台湾的一项研究也发现T2DM患者缺血性大血管病变的发生风险增加与高水平的NLR、NC有关,该研究还发现LC的升高与T2DM患者缺血性大血管疾病的发生风险下降有关[15]。本研究中T2DM首发AMI组冠脉造影前NLR、NC水平显著高于单纯T2DM组,而LC低于单纯T2DM组。单因素二元Logistic回归分析提示NLR、NC的升高与T2DM患者首发AMI的发生风险增高有关;多因素回归分析进一步表明即使在校正其他混杂因素后,NLR水平的变化仍与T2DM患者首次AMI的发生密切相关,是T2DM患者首发AMI的独立危险因素,其β=1.306,OR值为3.691(95%CI:1.181~11.539),即NLR水平越高,AMI的发生风险越大。NLR预测T2DM患者首发AMI的AUC为0.813,最佳截点为3.221 7,敏感性为0.746,特异性为0.827。提示NLR对T2DM患者首发AMI具有一定的预测效能,当NLR超过3.221 7时,应警惕AMI的发生。
在张钦怡等[13]的研究中,DM并ACS患者的FPG、WBC、NLR水平显著高于单纯DM组,Logistic回归分析显示LDL-C、FPG、NLR是DM患者并发ACS的独立危险因素。陈旼[16]的研究亦提示WBC、NLR、NC、LDL-C、TC是ACS的独立危险因素,HDL-c、LC是ACS的独立保护因素。结合本研究结果,笔者认为NLR、WBC的升高均对T2DM患者首发AMI有一定的预测价值。本研究结果显示WBC与NLR对T2DM患者首发AMI的预测效能相近。考虑NLR综合了中性粒细胞与淋巴细胞对系统的反应,受检测过程细胞的物理破坏影响较WBC小,因此作为T2DM患者首发AMI的有效预测指标,NLR优于WBC。不同的是,以上研究并未探讨HbA1c与ACS的相关性,而本研究中HbA1c被发现是AMI的独立危险因素,结合FPG亦是AMI的危险因素,这提示长期的血糖控制不佳及血糖一过性的升高,均可增加AMI的发生风险。但本研究结果并不能排除血糖应激性升高的影响。
此外,本研究还发现高HDL-C具有一定的保护作用,这可能与HDL-C的心血管保护作用有关。而本研究关于高eGFR的保护作用与GREENSLADE等[17]的研究结果类似,他们认为eGFR的降低是ACS的独立危险因素,其原因可能是eGFR的下降与体内炎症物质的代谢、微循环血液灌注、RAAS系统的激活等有关。
本研究中B组吸烟、饮酒及男性比例均显著高于A组,回归分析显示吸烟、饮酒及性别是AMI的危险因素,但不是独立危险因素。雌激素可使NO等血管活性物质合成增加,具有抗AS的功能,女性在更年期尤其是绝经后心血管疾病发生率明显升高[18]。另一方面,我国成年男性的吸烟率高达52.9%。研究表明吸烟与T2DM患者多种糖尿病急慢性并发症发生风险增高有关[19]。烟草所含的多种有害物质可导致血管内皮功能障碍、炎症、血栓形成等,与ACS的发生密切相关[20]。此外,大多数研究认为酒精对包括AMI在内的心血管疾病发生风险的影响与剂量有关[21]。考虑现实中饮酒常与吸烟同时出现在同一研究对象身上,因此笔者推测男性更容易发生AMI,这可能与男性吸烟、饮酒比例较高而雌激素水平较低有关。
本研究的不足与展望:1)本研究是一个回顾性研究,无法推测NLR与T2DM患者并发AMI的因果关系。2)本研究样本量较小,未能将NLR与CRP、肌钙蛋白Ⅰ等对T2DM患者首发AMI的预测价值进行对比,未来的研究需增加样本量,并将单独NLR、CRP、肌钙蛋白I以及三者的联合预测价值进行对比研究。3)由于NC,LC正常范围值较宽,NLR值波动范围大,NLR目前无明确的正常范围。未来研究或可关注NLR较个体正常基线上升的差异值对T2DM患者并发心血管疾病的预测价值。
综上所述,本研究结果提示NLR升高对T2DM患者首发AMI具有一定的预测价值,最佳截点为3.221 7。NLR作为一个从血常规即可获得的综合性炎症指标,具有检测方便、廉价、易获取的优势,可提高患者的依从性,因此监测NLR对于T2DM患者首发AMI的早发现意义重大。考虑T2DM患者并发AMI的发病机制复杂,临床上需联合心电图、心肌酶谱、冠脉造影等加以确诊。
