急性非ST段抬高型心肌梗死患者远期不良心血管事件危险因素筛选及预测评分系统构建
2021-11-15吕晓李树仁李文静陈佳伦刘冉孟阳苑智慧郝潇白玉豪罗飞
吕晓,李树仁,李文静,陈佳伦,刘冉,孟阳,苑智慧,郝潇,白玉豪,罗飞
我国目前有超过100万/年的急性冠脉综合征(acute coronary syndrome,ACS)患者住院治疗,其中急性ST段抬高型心肌梗死(acute ST-segment elevation myocardial infarction,STEMI)患者住院率略有下降,急性非ST段抬高型心肌梗死(acute non-ST-segment elevation myocardial infarction,NSTEMI) 患 者 住 院 率却增长近3倍,STEMI与NSTEMI住院患者的比例从2007年的6.5∶1.0变为2012年的1.3∶1.0[1-2]。目前NSTEMI是ACS的主要类型,有超过70%的ACS患者为NSTEMI[3]。一项纳入28 241例患者的研究发现,STEMI患者的院内死亡率显著高于NSTEMI患者,但随访期间STEMI患者院外死亡率显著下降,NSTEMI患者远期死亡等不良事件风险明显上升[4]。常见预测ACS患者远期死亡等不良事件风险模型包括TIMI评分[5]、全球急性冠状动脉事件注册风险(Global Registry of Acute Coronary Events,GRACE)评分[6]、PURSUIT 评分[7]、SYNTAX评分[8]等,上述评分多针对ACS患者院外半年、1年死亡等不良事件风险评估,STEMI与NSTEMI虽同属于ACS,但其发病率及预后不良事件发生明显不同,目前有关NSTEMI远期预后不良的大型研究报道较少,预测评分系统的构建更是一片空白。本研究回顾性分析本院NSTEMI患者入院基线临床资料,以期发现NSTEMI预后不良的独立危险因素,旨在协助临床医生改善NSTEMI患者预后,提高其生存率。为了明确这些外在因素对NSTEMI预后的影响,本研究分析导致NSTEMI患者院外发生主要不良心血管事件(major adverse cardiovascular events,MACE)外在危险因素并构建其评分系统,为进一步降低其MACE发生率提供参考。
1 资料与方法
1.1 一般资料 收集2017年1月至2018年8月于河北省人民医院入院诊断为NSTEMI的患者324例为研究对象。纳入标准:肌钙蛋白升高,心电图ST段或T波动态演变(有或无症状),参照《非ST段抬高型急性冠状动脉综合征诊断和治疗指南(2016)》[9]确诊为NSTEMI。排除标准:(1)合并严重心、肝、肾脏疾病和呼吸衰竭;(2)合并恶性肿瘤或结缔组织病;(3)临床信息不完整或失访。本研究经河北省人民医院伦理委员会审批〔伦理审查编号:(2019)科研伦审第(32)号)〕。
1.2 方法与观察指标 收集患者一般资料,包括年龄、性别、Killip分级、入院时收缩压和舒张压、心率、心功能、既往病史〔陈旧性心肌梗死、经皮冠状动脉介入治疗(PCI)史、冠状动脉旁路移植术(CABG)史、溶栓史、高血压、糖尿病、高脂血症、慢性肾功能不全、陈旧性脑梗死、脑出血、贫血〕、吸烟(连续或累积吸烟超过6个月,并且入院前经常或偶尔吸烟)、饮酒(入院前每周至少饮酒1次)。记录患者院内是否心力衰竭、GRACE评分、院内用药〔阿司匹林、氯吡格雷、替格瑞洛、硝酸酯类、β-受体拮抗剂、他汀类、倍特类、依折麦布、血管紧张素转化酶抑制剂(ACEI)、血管紧张素Ⅱ受体阻滞剂(ARB)、钙通道阻滞剂(CCB)、袢利尿剂、噻嗪类利尿剂、保钾利尿剂〕、射血分数(EF)、血红蛋白、白细胞计数、淋巴细胞计数、血小板计数、丙氨酸氨基转氨酶(ALT)、天冬氨酸氨基转移酶(AST)、总蛋白、球蛋白、白蛋白、肌酐、肾小球滤过率、离子、血脂以及治疗策略选择情况。
对患者进行随访,随访方式为电话及门诊复查,3个月1次,随访截至2020-09-01,观察MACE及全因死亡发生情况。MACE包括复发心绞痛、急性心肌梗死、严重心律失常、心力衰竭、心源性休克、再次血运重建、冠心病死亡等。根据患者随访期间是否发生MACE分为MACE组和非MACE组。血运重建患者进行冠状动脉造影检查,术前予阿司匹林300 mg、氯吡格雷300 mg或者替格瑞洛180 mg嚼服,根据病变的性质选择器械及适当的支架行冠状动脉支架植入术;未血运重建患者入院后均给予阿司匹林300 mg、氯吡格雷300 mg或者替格瑞洛180 mg嚼服,行药物保守治疗。
1.3 统计学方法 采用SPSS 23.0软件进行统计学分析。正态分布的计量资料以(±s)表示,组间比较采用独立样本t检验;偏态分布的计量资料以M(Q1,Q3)表示,组间比较采用非参数检验;计数资料以相对数表示,组间比较采用χ2检验。经单因素分析后,将P<0.05的变量纳入Logistic回归模型进行独立影响因素筛选,预测评分系统的建立参照 SULLIVAN 等[10-11]设计的计分方法,基于回归方程中各危险因素的β系数对其赋予相应分值,从而构建NSTEMI患者MACE发生的预测评分系统。绘制受试者工作特征曲线(ROC曲线)评价预后风险评分对MACE的预测效能。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者一般资料 随访2~44个月,平均随访23.8个月,患者年龄(67.4±12.5)岁;男233例,女91例。MACE组138例,非MACE组186例。MACE组患者年龄、高血压≥2级比例、院内口服倍特类比例、总蛋白、球蛋白、院内心力衰竭比例、未血管重建比例高于非MACE组,吸烟比例、肾小球滤过率、低密度脂蛋白、AST、AST/ALT、淋巴细胞计数、血红蛋白低于非MACE组,差异均有统计学意义(P<0.05)。两组男性、PCI史比例、陈旧性心肌梗死比例、饮酒比例、糖尿病比例、慢性肾功能不全比例、高脂血症比例、贫血比例、脑血管病比例、收缩压、舒张压、心率、Killip>Ⅱ级比例、GRACE评分、院内用药〔阿司匹林、氯吡格雷、替格瑞洛、硝酸酯类、β-受体拮抗剂、他汀类、依折麦布、ACEI、ARB、CCB、袢利尿剂、噻嗪类利尿剂、保钾利尿剂〕比例、EF、白蛋白、钾、钠、氯、钙、肌酐、总胆固醇、三酰甘油、高密度脂蛋白、ALT、白细胞计数、血小板计数比较,差异均无统计学意义(P>0.05),见表1。
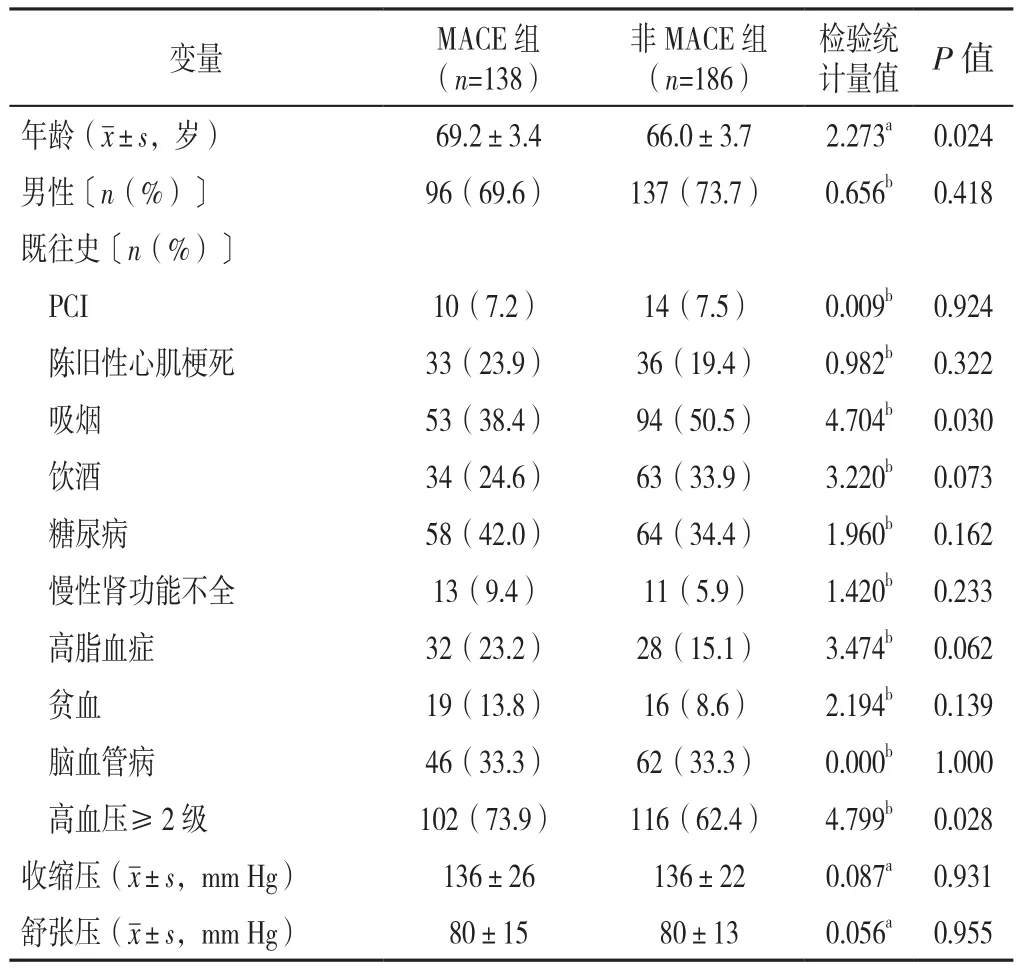
表1 两组患者一般资料比较Table 1 Comparison of clinical data between two groups of NSTEMI patients divided by long-term MACEs prevalence
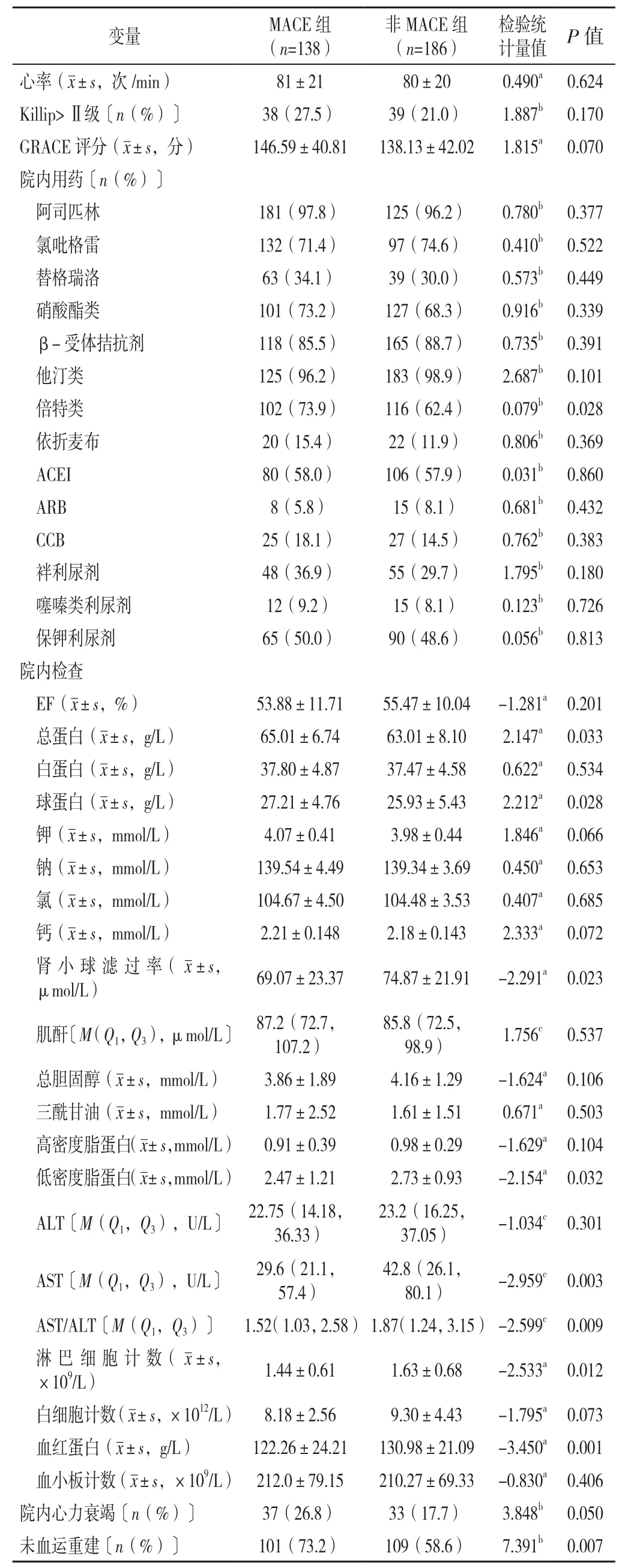
(续表1)
2.2 NSTEMI患者发生MACE影响因素的多因素Logistic回归分析 绘制总蛋白预测NSTEMI患者发生MACE的ROC曲线,根据约登指数得出截断值为65.95 g/L。以有无发生MACE(赋值:有=1,无=0)为因变量,以表1差异有统计学意义及临床有意义的指标为自变量:吸烟史(赋值:有=1,无=0)、Killip>Ⅱ级(赋值:是=1,否=0)、高血压≥2级(赋值:是=1,否=0)、EF(赋值:实测值)、院内心力衰竭(赋值:有=1,无=0)、GRACE评分(赋值:实测值)、AST(赋值:实测值)、AST/ALT(赋值:实测值)、肌酐(赋值:实测值)、总胆固醇(赋值:实测值)、低密度脂蛋白(赋值:实测值)、肾小球滤过率(赋值:实测值)、淋巴细胞计数(赋值:实测值)、血红蛋白(赋值:实测值)、未血运重建(赋值:是=0,否=1)、年龄(赋值:实测值)、球蛋白(赋值:实测值)、总蛋白(赋值:≥65.95 g/L =1,<65.95 g/L=0),进行多因素Logistic回归分析,结果显示:淋巴细胞计数〔OR=0.621,95%CI(0.408,0.946),P=0.026〕,血红蛋白〔OR=0.983,95%CI(0.969,0.996),P=0.013〕,未血运重建〔OR=2.030,95%CI(1.153,3.573),P=0.014〕,总蛋白〔OR=2.412,95%CI(1.244,4.675),P=0.009〕是 NSTEMI患者发生院外MACE的独立预测因素,见表2。
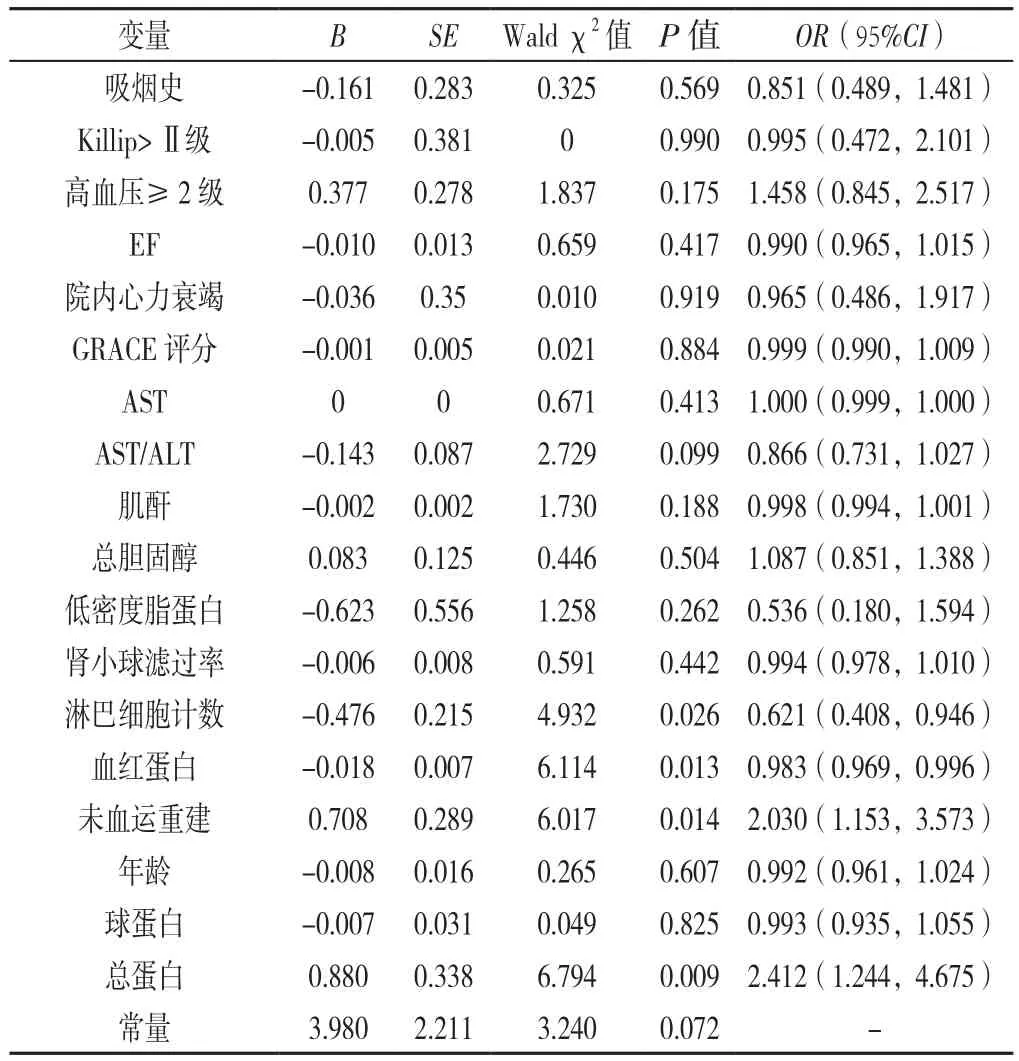
表2 NSTEMI患者发生MACE影响因素的多因素Logistic回归分析Table 2 Multivariate Logistic regression analysis of the factors associated with the risk oflong-term MACEs in patients with NSTEMI
2.3 预测评分系统构建及其对NSTEMI患者发生MACE的预测价值 基于多因素Logistic回归分析,纳入淋巴细胞计数、血红蛋白、未血运重建及总蛋白构建NSTEMI患者发生院外MACE的预测模型。建立危险因素的回归方程为:logit(P)=3.98-0.476X1-0.018X2+0.88X3+0.708X4(注:X1表示淋巴细胞计数,X2表示血红蛋白,X3表示总蛋白,X4表示未血运重建)。连续变量需转化为分类变量,对淋巴细胞计数、血红蛋白分组,每组为一类别。对于淋巴细胞计数分组,根据本院检测参考范围〔(1.1~3.7)×109/L〕分组,血红蛋白分组结合贫血诊断原则分为3个亚组:≥120 g/L,90~119 g/L,58~89 g/L。确定各危险因素的基础风险类别,记作WiREF,本研究将淋巴细胞计数(1.1~3.7)×109/L、血红蛋白≥120 g/L、总蛋白≥65.95 g/L、血运重建归为基础风险类别,在评分系统中记为0分,危险度越高赋值越大。结合多因素Logistic回归模型估计的回归系数βi,以及危险因素各组的参考值Wij,计算危险因素的每一分组与基础风险参考值WiREF 之间的距离D,计算公式为D=(Wij-WiREF)×βi。设定评分工具中每记1分时,对应的各个危险因素变化的常数。本研究中,设定血红蛋白(-10)时记为1分,常数B=-10×βi=-10×-0.018=0.18。计算危险因素每一个分类所对应的分值,计算公式为分值(Pointsij)=D/B,总分21分,最终NSTEMI患者发生MACE危险评分表如表3所示。采用基线数据完整的患者,对评分系统进一步回代验证。选择约登指数最大者作为预测截断值,即9分。本危险评分系统对NSTEMI患者发生MACE预测价值的ROC曲线下面积(AUC)为0.704,灵敏度0.742,特异度0.641,见图1。
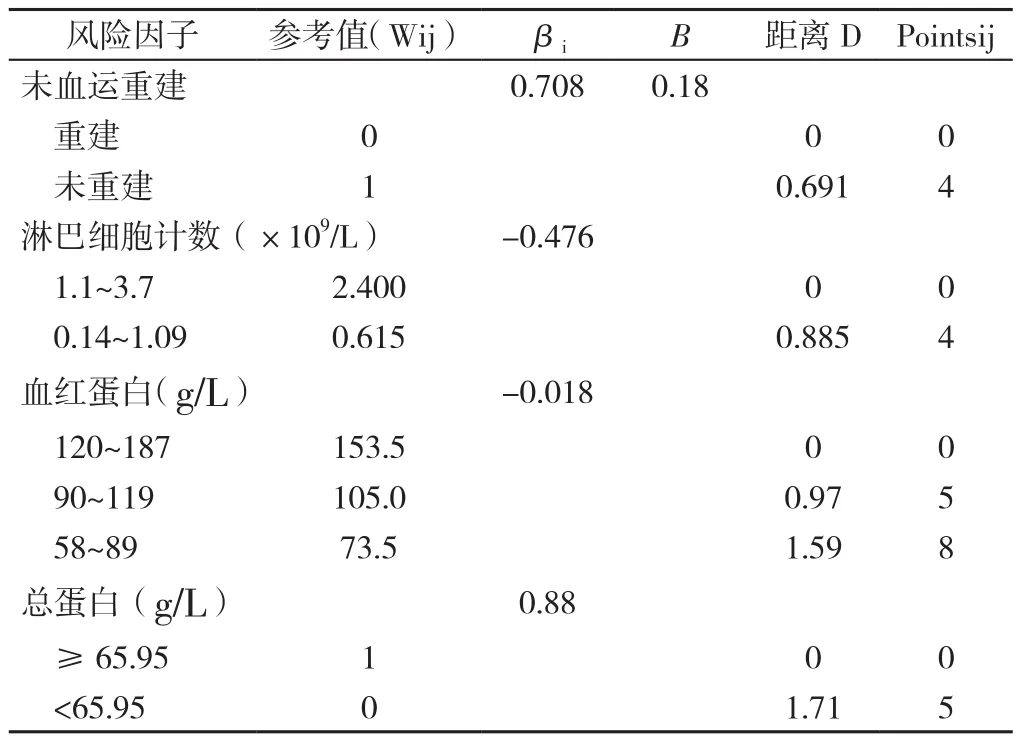
表3 各组参考值及基础风险参考值Table 3 Reference values for risk factors and underlyingrisksfor long-term MACEsin NSTEMIpatients with and without revascularization
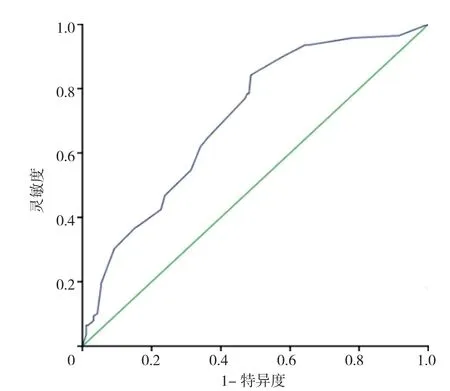
图1 评分系统评价NSTEMI患者发生MACE事件的预测价值Figure 1 Value of the predictive scoring system for long-term MACEs in patients with NSTEMI
3 讨论
目前有许多评分用于预测ACS患者远期死亡等不良事件风险,其中应用最为广泛的是GRACE评分。与GRACE评分相比,本研究有如下特点:首先,GRACE评分用于ACS患者,而本研究针对NSTEMI患者构建评分系统。其次,与GRACE评分终点事件“6个月全因死亡”不同的是,本研究探讨患者远期MACE发生情况,明显延长患者终点事件观察时间,且终点事件定义为2年以上随访期间MACE及全因死亡情况。随ACS治疗方式不断改进,NSTEMI 死亡率降低,存活的NSTEMI患者是远期不良心血管事件发生的高危人群,因此有必要进一步构建NSTEMI患者远期预后的风险评估模型。第三,GRACE 评分构建时间较早,构建评分的人群来自1999年4月至2002年3月注册登记的研究[12]。本研究探讨目前NSTEMI人群的远期预后因素。随着NSTEMI诊断标准制订、胸痛中心的建立、治疗模式不断改进及患病人群年轻化,早期PCI从9%(1995年)增加到60%(2015年),6个月死亡率从1995年的17.2%降至2010年的6.9%和2015年的6.3%[13];NSTEMI患者远期死亡危险因素也在发生变化。最后,欧美人和亚洲人NSTEMI患者特征存在巨大差异,与STEMI患者急诊再灌注治疗相反,NSTEMI患者血运重建策略在中国远非标准化,且GRACE评分中纳入中国及亚洲地区患者较少[12,14]。亚洲占世界人口数60%以上,且ACS是主要死因之一,然而目前尚无针对中国 NSTEMI患者远期预后的危险因素及构建预测评分系统的大型研究。因此构建针对目前亚洲 NSTEMI患者风险评分十分必要。
本研究选取出院诊断为NSTEMI患者作为研究对象,回顾性分析其远期MACE发生影响因素及预测评分系统构建。研究结果提示,中位随访时间23.8个月、终点事件发生率42.6%,与一项包含890例患者中位随访时间31个月的研究一致[15]。患者接受血运重建41.4%,与CAMI注册研究[16]一致。进一步分析影响NSTEMI远期MACE发生影响因素提示,未血运重建、血红蛋白、总蛋白、淋巴细胞计数是远期MACE发生的影响因素,总蛋白、未血运重建是其危险因素,血红蛋白、淋巴细胞计数是其保护因素。一项随访24个月、纳入5 509例NSTEMI患者、以全因死亡为终点事件的研究[17]同样提示血运重建、血红蛋白是其独立影响因素。国内外研究[18-19]均建议NSTEMI进行血运重建以改善院内死亡率及远期预后。
本研究筛选出4项与远期MACE发生相关的因素,以各因素在Logistic回归方程中β系数为基础构建了总分值为21分和预测截断值为9分的远期MACE发生预测评分系统。当总分值≥9分时,患者发生远期MACE的可能性较大。
综上所述,在NSTEMI患者中,远期MACE发生较为常见。未血运重建、血红蛋白、总蛋白、淋巴细胞计数是NSTEMI患者远期MACE发生独立影响因素,对其远期预后有重要评估价值。本研究构建总分21分,预测截断值9分的远期MACE发生预测评分系统,该评分系统具有较好的预测效能,应用简便,有一定的临床应用价值。
本研究局限性:
(1)本研究仅初步建立了远期MACE发生预测评分系统,未发现肌酐、肾小球滤过率、心肌梗死病史、年龄等其他相关影响因素的价值,尚待进一步验证。(2)研究为回顾性,样本量较少,因地域、环境等区别,其准确性有待多中心大样本研究验证。
作者贡献:吕晓进行文章的构思与设计,统计学处理,撰写论文;李树仁进行研究的实施与可行性分析,英文的修订,负责文章的质量控制及审校,对文章整体负责,监督管理;李文静、陈佳仑、刘冉、孟阳进行数据收集及患者随访;苑智慧、郝潇进行数据整理;白玉豪进行结果的分析与解释;罗飞进行论文的修订。
本文无利益冲突。
