甘肃地区581例川崎病患儿流行病学特征分析
2021-11-15吴谨志邓海梅闵丽王晋牛少敏刘亚红杨轶男董湘玉
吴谨志,邓海梅,闵丽,王晋,牛少敏,刘亚红,杨轶男,董湘玉
川崎病(KD)又称为皮肤黏膜淋巴结综合征(MCLS),于1967年由日本TomisakuKawasaki教授首次报道[1],因主要累及冠状动脉并可导致KD后心脏病,逐渐被人们认识并重视。但50余年的研究尚未能阐明KD的病因,KD的全球发病率仍在上升,不仅为个体带来持续增加的健康隐患和经济负担,也为医疗保健服务带来了巨大挑战[2-7]。有研究者推测,人群、环境和社会的相互作用影响并推动KD的发生、发展[8-10],但迄今为止并未发现其明确诱因,也未发现与任何病原体存在特殊联系。有研究称,KD存在地区分布差异,甚至在同一省份不同区域疾病发生率不同[3,5-7,11],也许地域过广、病因繁复交错是造成KD发生率不同的原因之一。故本研究从人口学特征、时间分布和地域差异三方面探讨KD在甘肃地区的流行病学特征,以期为西部地区KD的管理和预防提供科学依据。
1 对象与方法
1.1 研究对象 选取2012—2019年兰州大学第二医院收治的581例KD患儿为研究对象。纳入标准:(1)年龄<14岁;(2)居住于甘肃省内;(3)KD诊断符合日本厚生劳动省第6次修订标准[12]。入院时KD患儿冠状动脉病变(CAL)的评判依据《诸福棠实用儿科学》建议标准[13],根据入选患儿1个月内CAL发生情况将其分为KD合并CAL组(CAL组)和无CAL组(NCAL组)。本研究通过兰州大学第二医院伦理委员会审查(批准号:2021A-055)。
1.2 研究方法
1.2.1 资料收集 采用统一的调查表收集患儿一般资料(年龄、性别、民族、发病时间等)、冠状动脉彩超结果。
1.2.2 年龄分组 考虑不同年龄儿童机体生理、免疫等存在差异,且相关研究显示低龄和/或高龄的KD患儿CAL发生风险更高,为了使研究结果能更好地服务临床,将KD发病年龄划分为≤1岁、>1~3岁、>3~6岁和>6岁[3,14-15]。
1.3 统计学方法 采用SPSS 22.0软件进行统计分析。计数资料以相对数表示,组间比较采用χ2检验或Fisher's确切概率法;等级资料比较采用秩和检验;符合正态分布的计量资料以(±s)表示,两组间比较采用成组t检验,多组间比较采用单因素方差分析;符合偏态分布的计量资料以M(Q1,Q3)表示,组间比较采用秩和检验;采用Mantel-Haenszel χ2检验评判等级资料的线性变化趋势,Spearman秩相关分析探讨非参数变量的相关性;采用多因素Logistic回归分析探讨KD发生CAL的影响因素。以P<0.05为差异有统计学意义。
本研究创新点:
(1)首次在甘肃地区开展KD大规模的流行病学调查;
(2)研究发现:随年龄增长,男性在KD中的发病占比线性下降,KD患儿总体春季发病占比下降,秋季发病占比上升;年龄,性别和四类地区是KD合并CAL的独立危险因素。这些结果为进一步识别疾病发生新模式、推断KD病因、采取合适预防措施和分配合理医疗资源提供理论支持。
(3)首次提出区域性流行病学资料收集与分析的重要性,并强调将KD流行病学与遗传背景结合。
(4)首次提出可在KD前期预防性调节免疫的建议,也许可降低疾病发病率。
本研究局限性:
(1)此次调查仅在兰州大学第二医院进行,不能完全代表甘肃省全貌。
(2)这项研究在甘肃省最大的三级甲等医院之一进行,存在CAL的KD患儿更可能从下级医院转入我院,由我院得出的CAL发生率可能被高估;
(3)部分KD患儿既往身高数据缺失,无法进行体表面积下冠状动脉标准化Z值的计算,KD患儿CAL的发生及KD的发病可能存在偏差。
2 结果
2.1 人口学特征
2.1.1 年龄 KD患儿发病年龄1个月~12岁,中位发病年龄为1.9(1.2,3.2)岁。其中>1~3岁患儿发病占比最高(295例,50.8%),其次依次为≤1岁(129例,22.2%)、>3~6岁(127例,21.8%)和>6岁(30例,5.2%)。不同年龄段患儿分布情况比较,差异有统计学意义(χ2=333.262,P<0.001)。
2.1.2 性别 581例KD患儿中男378例、女203例,男女比约为1.9∶1。不同性别患儿各年龄段发病占比比较,差异有统计学意义(P<0.05),见表1。男性患儿发病率随年龄增长呈线性下降趋势(χ2趋势=5.100,P=0.024)。
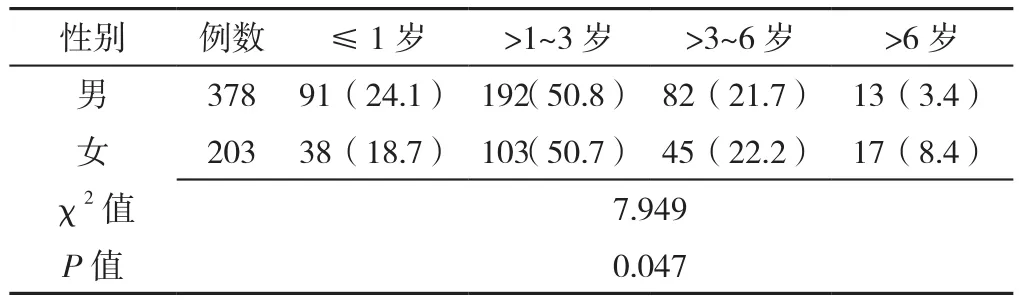
表1 不同性别患儿各年龄段分布情况比较〔n(%)〕Table 1 Comparison of the distribution of different genders in different age groups of children
2.1.3 民族 本研究包含7个民族,其中汉族535例(92.1%),回族22例(3.8%)、东乡族13例(2.2%)、藏族7例(1.2%)、满族2例(0.3%)、蒙古族和土族各1例(0.2%),少数民族占总患病人群的7.9%。将民族分为汉族与少数民族两组,汉族各年龄段(≤1岁、>1~3岁、>3~6岁、>6岁)患儿例数依次为115例(21.5%)、274例(51.2 %)、119例(22.2%)、27例(5.0%),少数民族各年龄段(≤1岁、>1~3岁、>3~6岁、>6岁)患儿例数依次为14例(30.4%)、21例(45.7%)、8例(17.4%)、3例(6.5%);不同民族各年龄段患儿分布情况比较,差异无统计学意义(χ2=2.417,P=0.490)。
2.2 时间分布
2.2.1 年份 2012—2019年各年份收治入院的KD患儿分别为28例(4.8%)、37例(6.4%)、67例(11.5%)、47例(8.1%)、79例(13.6%)、92例(15.8%)、100例(17.2%)和131例(22.5%),KD病例数逐年增长(χ2趋势=122.348,P<0.001),其年均增长率为24.7%。
2.2.2 季节 KD全年均可发病,7月(75例,12.9%)和12月(57例,9.8%)是KD发病的季节性高峰,10月为低点(40例,6.9%),病例主要集中在夏季(6~8月)和冬季(12~2月),秋季最低(9~11月),各季节患儿分布情况比较,差异有统计学意义(χ2=12.418,P=0.006)。不同季节各年龄段患儿分布情况比较,差异无统计学意义(P>0.05),见表2。年龄段与春季(rs=-1,P<0.001)和秋季(rs=1,P<0.001)的患儿占比相关,与夏季(rs=-0.400,P=0.600)和冬季(rs=-0.400,P=0.600)的患儿占比无相关关系。
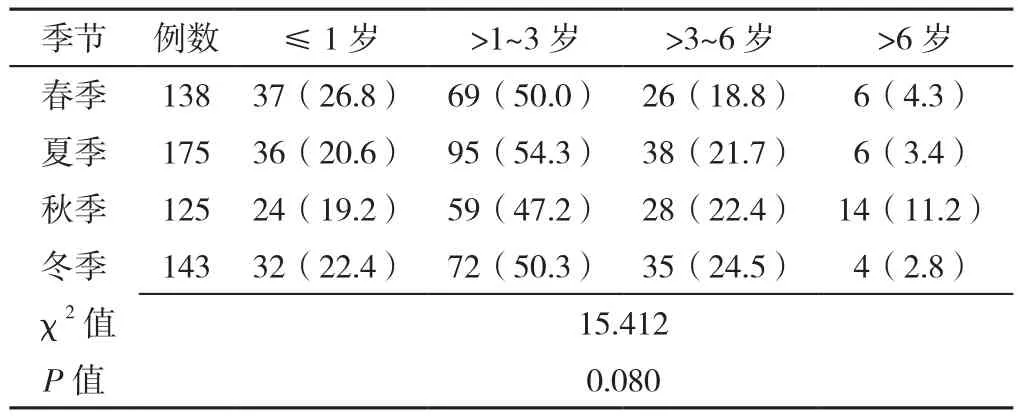
表2 不同季节各年龄段患儿分布情况〔n(%)〕Table 2 Distribution of children in different seasons and age groups
2.3 地域差异
2.3.1 五大区域 结合甘肃地理位置、自然条件和区域经济社会发展现状,将甘肃省划分为河西、陇中、陇东、陇东南、民族五大区域[16]。统计显示,2012—2019年本院主要收治来自陇中区域的KD患儿(352例,60.6%),其次依次为陇东南(84例,14.5%)、河西(68例,11.7%)、民族(55例,9.5%)和陇东(22例,3.8%)区域。
河西(χ2趋势=3.480,P=0.062)、陇东(χ2趋势=0.089,P=0.766)区域的KD病例分布与年份无相关性,而甘肃中部和东南部即陇中(χ2趋势=86.011,P<0.001)、陇东南(χ2趋势=23.848,P<0.001) 和 民 族 区 域 的KD病 例 数(χ2趋势=17.463,P<0.001)均逐年增加,其年均增长率分别为34.6%(陇东南)、25.8%(民族)和24.6%(陇中)。
2.3.2 四类地区 依据城镇居民日常生活开支、职工平均工资和社会经济发展水平等将甘肃省按发达程度由高到低划分为四类地区[17]。8年间,我院来自一类地区的KD患儿占比最高(201例,34.6%),其次依次为四类(199例,34.3%)、三类(124例,21.3%)和二类地区(57例,9.8%)。一类(χ2趋势=54.551,P<0.001)、二类(χ2趋势=20.586,P<0.001)、三类(χ2趋势=14.844,P<0.001)和四类地区的KD病例数(χ2趋势=36.013,P<0.001)均逐年增加,其年均增长率分别为27.2%、19.6%、32.0%和21.1%。
2.4 NCAL组与CAL组对比分析 581例KD患儿中,4例因缺少冠状动脉彩超结果被排除在外。
2.4.1 一般资料 577例KD患儿中,NCAL组317例,中位发病年龄2.0(1.1,3.5)岁,各年龄段(≤1岁、>1~3岁、>3~6岁、>6岁)患儿例数依次为75例、139例、89例、14例;男192例,女125例;汉族291例、少数民族26例。CAL组260例,中位发病年龄1.9(1.3,2.8)岁,各年龄段(≤1岁、>1~3岁、>3~6岁、>6岁)患儿例数依次为53例、153例、38例、16例;男183例,女77例;汉族240例、少数民族20例。两组患儿年龄段(χ2=19.627,P<0.001)、性别(χ2=6.050,P=0.014)比较,差异有统计学意义;两组患儿发病年龄、民族分布情况比较,差异无统计学意义(Z=-0.587,P=0.557;χ2=0.051,P=0.822)。2012—2019年,NCAL组各年份入院患儿例数分别为18例(5.7%)、25例(7.9%)、41例(12.9%)、27例(8.5%)、49例(15.5%)、43例(13.6%)、50例(15.8%)、64例(20.2%);各季节入院患儿例数:春季69例(21.8%)、夏季92例(29.0%)、秋季73例(23.0%)、冬季83例(26.2%)。CAL组各年份入院患儿例数分别为9例(3.5%)、11例(4.2%)、26例(10.0%)、19例(7.3%)、30例(11.5%)、49例(18.8%)、50例(19.2%)、66例(25.4%);各季节入院患儿例数分别为春季68例(26.2%)、夏季83例(31.9%)、秋季50例(19.2%)、冬季59例(22.7%)。NCAL组(χ2趋势=38.719,P<0.001)和CAL组的KD病例分布(χ2趋势=95.041,P<0.001)均有逐年增加趋势,尤以CAL组为著(χ2趋势=9.502,P=0.002)。NCAL组、CAL组患儿病例数的年均增长率分别为19.9%和32.9%。两组患儿年份(χ2=12.679,P=0.080)和季节(χ2=3.228,P=0.358)分布情况比较,差异无统计学意义。依据地域分布情况,NCAL组来自河西、陇中、陇东、陇东南和民族区域的KD患儿例数分别为36例(11.4%)、203例(64.0%)、11例(3.5%)、42例(13.2%)、25例(7.9%);来自一至四类地区的KD患儿例数分别为124例(39.1%)、32例(10.1%)、60例(18.9%)、101例(31.9%)。CAL组来自河西、陇中、陇东、陇东南和民族区域的KD患儿例数分别为32例(12.3%)、145例(55.8%)、11例(4.2%)、42例(16.2%)、30例(11.5%);来自一至四类地区的KD患儿病例数分别为74例(28.5%)、25例(9.6%)、63例(24.2%)、98例(37.7%)。两组患儿五大区域分布情况比较,差异无统计学意义(χ2=4.772,P=0.311),但两组患儿四类地区分布情况比较,差异有统计学意义(χ2=8.052,P=0.045)。
2.4.2 KD患儿发生CAL影响因素的多因素Logistic回归分析以是否并发CAL(赋值:是=1,否=2)为因变量,以人口学特征(年龄、性别、民族)、时间(年份、季节)和地域(五大区域、四类地区)为自变量(变量赋值见表3)进行单因素Logistic回归分析,结果显示,年龄、性别和四类地区可能是KD患儿发生CAL的影响因素(P<0.05)。将这3个有统计学意义的指标作为自变量纳入多因素Logistic回归分析,结果显示,年龄>1~3岁和>6岁、男性、来自三类和四类地区是KD发生CAL的影响因素(P<0.05),见表4。按性别分层,对四类地区进行调整,结果显示>1~3岁、≤1岁的男性患儿和>6岁、>1~3岁的女性患儿是发生CAL的高危人群,见表5。
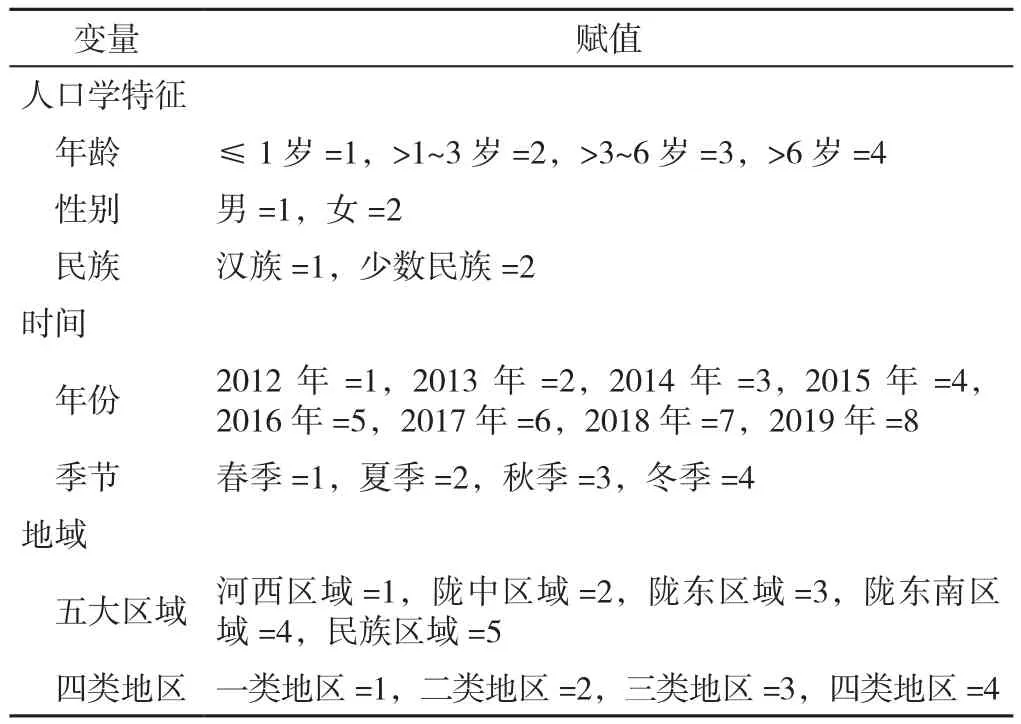
表3 KD发生CAL影响因素的Logistic回归分析赋值表Table 3 Logistic regression analysis and assignment table of factors influencing the occurrence of CAL in KD
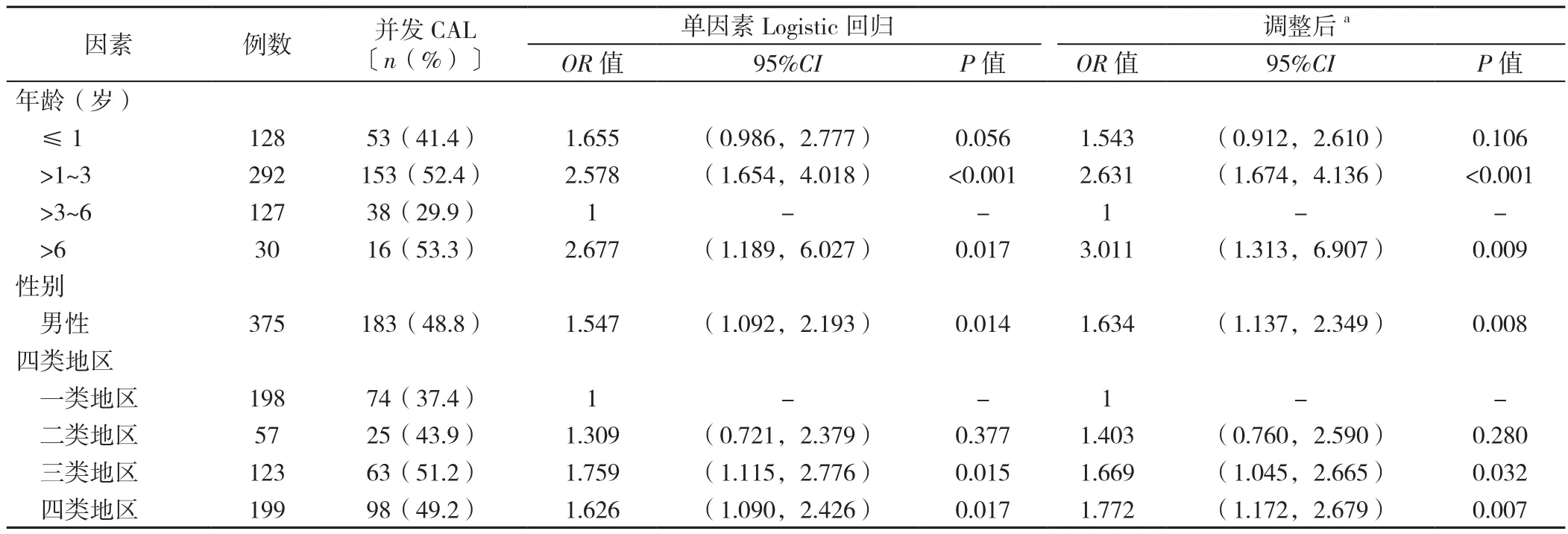
表4 KD发生CAL影响因素的Logistic回归分析Table 4 Logistic Regression Analysis of Factors Affecting CAL in KD
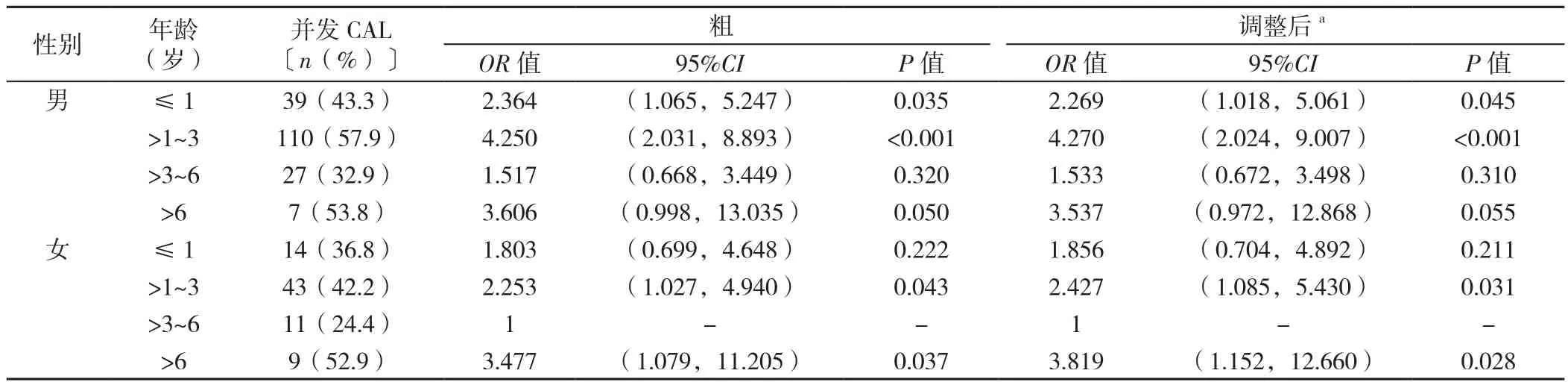
表5 不同性别KD发生CAL影响因素的Logistic回归分析Table 5 Logistic Regression Analysis of the Factors Influencing the Occurrence of CAL in KD of Different Sex
3 讨论
KD是后天性心脏病最主要的病因,据不完全统计,我国不同省份的KD发病率较5~10年前上升了1.2~8.0倍[18-20],纵然疾病认识度的提高、早期发现和及时治疗的跟进使KD并发症发生率下降,但更庞大的发病基数和更严重的冠状动脉结局成为困扰国际社会的难题[2,18,20-21]。本研究描述并分析了来自甘肃地区581例KD患儿的流行病学特征,重点是KD的病因探索和疾病预防。
目前的数据表明,KD常发生于3岁以内的人群(73.0%),此后随年龄的增长,KD 的发病率逐渐降低[2,5-6,11,18,21]。KD患儿中存在明显年龄差异的原因还未阐明,但近年来研究发现,婴幼儿时期不成熟的免疫系统可能因无法抵御众多微生物感染进而导致KD发病[22-23],母乳喂养则可能通过向儿童传递母体在病原感染下产生的抗体和提供促进免疫系统发育的因子降低KD发病率[24]。尽管疫苗接种仍是保护儿童免受病原侵害的最佳手段,但KD的病原因果尚未明确,无法开展确切有效的疫苗预防策略。不过,有学者提出通过刺激和/或调节免疫活性的治疗方式(如细菌溶解产物OM-85)可有效防治儿童反复呼吸道感染[25],从某种意义上说,给予KD高危儿童恰当的免疫调节亦有一定疾病保护意义,同时持续的流行病学监测即可验证该种预防措施的有效性。
年龄分组下,KD患儿的CAL分布常呈现经典的U型[3,15],而本研究结果与之不符,据统计,>1~3岁(52.4%)和>6岁(53.3%)的患儿是KD病程中CAL发生的高危人群,其中>1~3岁的男性和>6岁的女性CAL风险最高。不过研究早期,本院还未采用标准化Z值定量发病儿童CAL程度,低龄患儿CAL的发生可能被低估。
KD的发病有着特殊的男性易感性。本研究数据表明,KD患儿的男女比约为1.9∶1,同内蒙古(1.6∶1)[18]、上海(1.7∶1)[20]、吉林(2.0∶1)[19]等我国其他省市相近,却明显高于美国(1.4∶1)[3]、日本(1.3∶1)[2]等其他地区。进一步研究显示,KD的性别优势并非一成不变,在以年龄段分组的KD人群中,KD患儿表现出随年龄增长,男性患儿发病占比呈线性下降的趋势,尽管多数情况下男性患儿CAL发生风险高于女性,但在男女发病比倒置的学龄期儿童,女性更易发生CAL。KD性别的遗传背景如男女白介素(IL)-1β信号传导通路的表达差异与CAL的关系已在基础实验中被发现[26],我国总体男性患儿患病率更高提示性别在KD发病敏感性和KD结局影响力上有重要意义。
此外,种族差异与KD发生率、复发率和冠状动脉结局的因果联系已被多个国家报道[3,27-28],但关于民族差异的研究仍有限。本研究显示,少数民族KD患儿约占总发病人群的7.9%,低于甘肃省居民的少数民族占比(9.4%)[29];尽管未达到统计学意义,但与汉族相比,少数民族CAL发生率更低。2016年一项多中心研究更有力地提出汉族是内蒙古地区CAL发生的独立危险因素(P<0.05)[18]。但单中心的调查结果存在一定程度偏倚且各少数民族人数偏少不支持有意义的亚组分析,KD患儿的民族差异还需要进一步研究阐明。
KD患儿的季节性变化可能提示重要的病原信息。本研究显示,甘肃地区的KD流行呈现明显的夏、冬高峰,与具有相似纬度的日本[2]、韩国[7]等地区报道的情况相符,提示KD的发生可能受极端气温的影响[30-31],并与季节性流行的病原体和/或环境过敏原相关[3,5-6,11]。另外,本研究还发现,年幼患儿的发病占比在春季趋于增加,年长患儿则存在秋天聚集的特点,这似乎支持了不同温度、湿度等环境条件下年龄相关病原体的流行[32]。不过,本研究未发现KD患儿CAL分布的季节性差异,有人猜测,可能感染和/或过敏因素仅在早期影响KD的发生,但不参与后期CAL的发展[33]。
区域流行病学资料显示,农村与城市[5,8]、沿海与内陆[11]、经济发达地区与欠发达地区[7]间存在KD发病的巨大差异,而这样的差异可能涉及环境和遗传背景。据统计,近8年我院来自甘肃省东南部和中部的就医需求逐年增加,年均增长率分别为34.6%(陇东南)、25.6%(民族)和24.6%(陇中),但在甘肃西、北地区未发现明显增加趋势。结合甘肃省年降水量由东南向西北逐渐递减的事实[16],这样的结果似乎验证了日本学者关于KD发生率与降水量呈正相关的结论[31],而南部可能因少数民族聚集,与中部具有相似的疾病增长率。不过以经济发达程度分区,甘肃省各地区KD分布未发现明显规律。
与KD发病情况不同,KD患儿CAL的发生未表现特殊的地理分布差异。本研究显示,约一半的KD患儿(45.1%)在病程的1个月内确定并发CAL,远高于上海(15.9%)[20]、苏州(23.9%)[34]等经济发达地区,但与同样欠发达的内蒙古(40.2%)[18]和吉林(63.3%)[19]相近,同时在甘肃省内部,本研究亦发现经济发达程度越低的地区CAL发生风险越高。但这样的区域差异是否反映了经济增长、地理风貌、工业化和/或可获得服务的差异还有待考察。
结合本研究结果,笔者认为降低我国KD发病率和致残率可以从以下几个方面着手:(1)将KD的定义从需要免疫调节的疾病扩大到影响生活质量和增加社会负担的疾病,提高政府、医生和家属对疾病严重性的认识;(2)记录KD患儿和家属对各种治疗方案的依从性和随访终止的时间及原因,及时反馈影响随访的因素并予以改进;(3)向家属告知不同人群的CAL发生风险,规律进行CAL高危人群的心脏彩超监测;(4)开展多中心研究,在省份和地域(地理、经济、环境)两级评估KD流行情况;(5)观察各地域季节性病原体流行情况,并与KD情况拟合,病原疫苗的研究将是阻止KD发病的有力预防手段;(6)关注经济欠发达地区的医疗保健服务建设,加强基层医生培训,建立地区医疗互联网络;(7)在流行病学基础上完善个体遗传学检查,由遗传多态性到特殊的性状更可能在繁复因素覆盖下推导出正确的因果;(8)在KD病原学因果尚未明确前,可开展免疫调节药物在KD动物模型中应用的相关实验,也许可降低KD发病率。
总之,在这项针对甘肃地区KD患儿的流行病学研究中发现,KD和CAL的发生在年龄、性别、季节和地域分布方面均有一定流行病学特征,需要持续监测以获取与最佳预防策略、早期诊断、治疗时机和治疗选择相关的重要信息。
作者贡献:吴谨志进行文章的构思与设计,数据的收集与分析,撰写论文,对文章整体负责;董湘玉进行文章的可行性分析,负责文章的质量控制及审校,监督管理;王晋、牛少敏、刘亚红、杨轶男进行研究的实施、评估和数据收集;邓海梅、闵丽进行数据的整理与英文的修订。
本文无利益冲突。
