经直肠双平面超声联合超声造影在直肠癌术前T分期中的应用价值
2021-11-12董龙增
董龙增
(邹城市中医院外二科 山东 邹城 273500)
直肠癌是常见及多发的恶性肿瘤疾病,该疾病起病比较隐匿,且早期发病症状不明显。目前,临床治疗直肠癌的有效方案为手术治疗,手术方案的制定需要以术前明确检查,确定T分期为依据。根据病变范围和病灶程度对T分期进行有效评估,对于手术治疗效果及预后有重要的干预价值。在直肠癌的临床诊断中,超声检查有较高的应用价值,但常规经腹超声在直肠癌的诊断中,受到肠内容物及肠胀气、肠道活动等的影响,容易出现较高的漏诊率及误诊率[1]。经直肠双平面超声及超声造影技术的应用,可更加清晰地显示肠壁各层结构,还可评价肠壁肿瘤微循环情况,因而对直肠癌的分期诊断具有较高的辅助诊断价值[2]。本次研究通过对2019年8月—2020年7月本院收治的71例直肠癌患者开展术前经直肠双平面超声联合超声造影诊断,根据病变范围和病灶程度确定T分期以及相应的诊断方案。现报道如下。
1 资料与方法
1.1 一般资料
选取本院2019年8月—2020年7月收治的71例直肠癌患者进行研究。患者中男46例,女25例,年龄25~65岁,平均(60.2±4.3)岁;包括高分化腺癌2例,高-中分化腺癌7例,中分化腺癌50例,中-低分化腺癌8例,低分化腺癌4例;病灶肠壁上下径2.0~6.0 cm,平均(3.8±1.1)cm;厚度0.7~2.2 cm,平均(1.4±0.4)cm。患者一般资料对比,差异不具有统计学意义(P>0.05)。
纳入标准:患者均出现便血、大便性状改变、腹痛、里急后重等一种或多种临床症状;经术后病理确诊直肠癌并分为T1、T2、T3、T4期;患者及家属签订知情同意书。
排除标准:合并其他严重机体恶性病变者;存在超声造影禁忌证者;肠道手术史、腹膜炎、腹膜穿孔、肠道扩张、肠梗阻等病史或疾病症状者;精神病或配合度差患者。
1.2 方法
患者均接受经直肠双平面超声联合超声造影检查,用的是CLASS-C彩色多普勒超声诊断仪(意大利ESAOTE公司生产),首先采用凸阵模式,双平面腔内探头频率调整为3 MHz~9 MHz,扫查角度设置为200°,线阵模式频率设置为4 MHz~13 MHz。指导患者在检查前彻底清洁肠道,保持左侧卧位,屈膝屈髋,将2支盐酸丁卡因凝胶(生产厂家:西安利君精华药业有限责任公司,批准文号:国药准字H61022993,规格型号:8g:0.08g)经肛门注入直肠腔内,在探头上涂抹适量耦合剂,并使用一次性橡胶套罩住探头,将橡胶套内空气排干净,探头缓慢置入直肠腔内,切换为线阵模式,对肠道内病灶位置及内部回声情况进行探查,对病灶浸润肠壁的深度及内部血流信号进行探查。对病灶数量、横纵径及最大厚度、距肛缘距离及在肠腔内的分布范围以及对周围组织、器官,包括阴道、宫颈、精囊或者前列腺的侵犯程度等进行探查,对是否存在肠周淋巴结进行详细探查。实施超声造影检查,指导患者保持左侧屈膝位,选择意大利Bracco公司生产的声诺维为造影剂,注入2.4 mL的声诺维混悬液,使用0.9%的氯化钠溶液冲管,使用计时器计算注射造影剂的时间,并同步采集动静态影像,对感兴趣区观察3 min。超声造影结束后,储存动态影像,并逐帧回放,结合超声检查及造影剂微循环灌注情况,对病灶范围及肠壁浸润程度、与周围组织、系统的关系进行探查,由资深影像学医师对超声诊断结果进行分析,做出T分期评估。
1.3 术后病理分期判定标准
以美国癌症联合委员会/国际抗癌联盟结直肠癌TNM分期为评估标准:T1期:肿瘤侵犯至黏膜层;T2期:肿瘤侵犯至固有肌层;T3期:肿瘤侵犯至浆膜层内,但未侵犯周围组织、器官;T4:肿瘤侵犯至周围组织、器官。
1.4 观察指标
分析经直肠双平面超声联合超声造影对直肠癌术前T分期的诊断价值;分析直肠癌T分期的影像学特征[3]。
1.5 统计学方法
采用SPSS 22.0统计学软件处理数据。率(%)表示计数方式,检验值为χ2。P<0.05则对比差异有统计学意义。
2 结果
2.1 经手术病理与直肠双平面超声联合超声造影对直肠癌术前T分期的诊断
手术病理证实直肠癌T分期T1期11例,T2期19例,T3期35例,T4期6例,采用经直肠双平面超声联合超声造影诊断,T分期4个分期分别为4例、26例、34例及7例,经直肠双平面超声联合超声造影对T分期评估准确率为88.7%,与手术病理检出率相比差异无统计学意义(P>0.05)。见表1。
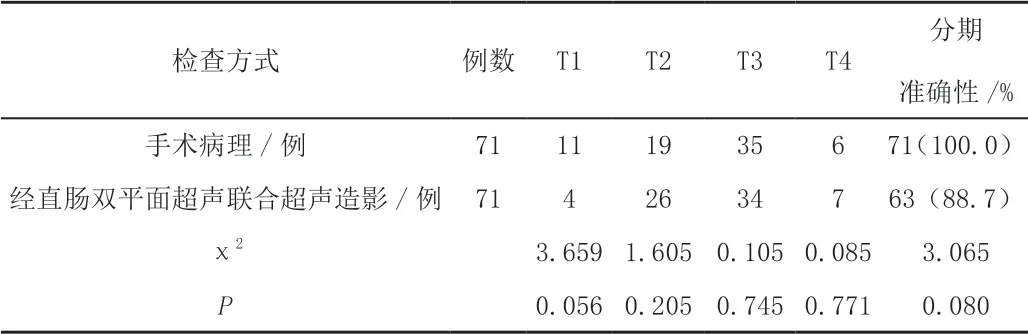
表1 经手术病理与直肠双平面超声联合超声造影对直肠癌术前T分期的诊断
2.2 直肠癌T分期的影像学特征分析
经直肠双平面超声联合超声造影诊断直肠癌在不同T分期中的影像特征为:T1期病变范围增强区域为内侧高增强区域,周边为高增强带,中间为低增强带有明显的界限,增强范围与肠壁增强范围差异明显;T2期病变增强范围边界清晰,中间表现为低增强带,且与周围存在明显的界限;T3期病变部位探查见全部肠壁均出现增强信号,肠壁及病变增强带之间界限不清晰,肠壁结构探查层次不明显;T4期病变部位探查将肠壁全层增强明显,且可探查到肠壁分离情况,肠壁层次不明显,可发现前列腺、宫颈、膀胱等周围组织或器官出现增强情况。
3 讨论
随着超声在临床上的不断改进,其已成为诊断各种临床疾病的重要手段之一,而经直肠超声在直肠癌术前T分期中的应用,可准确探查到肠壁结构及病灶对肠壁组织及器官的侵犯程度,且这种检查方式操作简单,通过实时动态及静态图像的探查,方便临床医师对病灶情况进行重复性分析[4-5]。而在直肠肿瘤的发展过程中,新生血管参与其中。经直肠双平面宽频探头的应用,可提升探头观察角度,对肠壁进行详细的探查,已成为直肠癌重要的检查方法。但这种超声诊断方式受到肠腔狭窄及肿瘤病变的影响,容易造成一定的干扰。采用静脉超声灌注造影,对造影剂充盈时间及持续时间长短,增强的强度及范围、顺序等的分析,可更加清晰地显示病灶结构及形态。
从本次研究结果看,手术病理证实直肠癌T分期T1期11例,T2期19例,T3期35例,T4期6例,采用经直肠双平面超声联合超声造影诊断,T分期4个分期分别为4例、26例、34例及7例,经直肠双平面超声联合超声造影对T分期评估准确率为88.7%,与手术病理检出率相比差异无统计学意义(P>0.05)。在本次研究中,11例T1期病变患者经直肠双平面超声检查,确定4例,而有7例过度诊断为T2期,对其原因进行分析发现,在诊断过程中,由于一些小的浸润性病灶的影像,导致肠壁出现炎性病变及肿块,因而容易形成伪像,可能误判断为病灶侵入肠壁肌层因而造成过度分期。而T2分期中有1例被过度诊断为T3期,说明在检查过程中,病灶位于较深处时。未出现明显的肠壁粘连性改变,加上血管密度高,容易被误诊为肿瘤突破肠壁而认为肿瘤已经突破浆膜层。在T3期的诊断过程中,有1例高位直肠癌患者由于患者肠腔狭窄,探头置入困难导致部分肠腔无法观测到,肠壁层次不清晰而被误诊为未侵犯浆膜层的较低的T2分期。肿瘤位置过高也会影响过度分期,导致超声探查中不能准确鉴别肠壁及肿瘤病灶的边界,出现主观失误。对上述过度分期或过低分期的原因进行分析,发现还与声阻抗差异小、肠内容物多以及肿瘤病灶位置过高、肠腔狭窄等因素有密切的关系,常规超声不能够区分肿块低回声及肠壁肌层、炎性反应病灶及增生的肠腔边界,因而导致T分期不准确。而对影响超声造影对直肠癌术前T分期准确性的原因,还在于直肠癌病灶表面多伴随溃疡病灶,病灶周围组织较硬,导致病灶不规则,在探头进行探查时,难以与病灶表面密切接触,导致探查不准确。
综上,在直肠癌的术前T分期中,做好准确的分期可为手术治疗提供科学、准确的依据,以确定手术方式,提升疾病预后。经直肠双平面超声联合超声造影相比常规超声检查更具临床优势,可清晰显示患者肠壁结构,且可避免肠内容物、肠胀气等对检查造成的影像,因此临床上对T分期的鉴别价值更高。
