超声造影联合图像定位指导甲状腺乳头状癌颈部淋巴结清扫的应用研究
2021-10-27肖瑜周鹏郑昶刘国文吴恢升
肖瑜,周鹏,郑昶,刘国文,吴恢升
(1. 深圳市第二人民医院甲乳外科, 广东深圳 518000; 2. 深圳市第二人民医院超声科,广东深圳 518000)
甲状腺乳头状癌为分化型甲状腺癌,发病率居高不下,而其主要治疗手段为彻底的手术治疗。其中手术的难点在于颈侧区淋巴结转移的评估及清扫范围的制定。据以往大型研究显示,颈侧区转移的发生率可高达40%[1]。目前常用的影像学方法为超声或超声联合颈部CT增强扫描,而近年来超声造影的研究日益深入,也更多地应用于分化型甲状腺癌及其颈部淋巴结的评估中。本文旨在研究与超声联合CT评估相比,超声造影联合图像术前定位能否更好地引导颈侧区淋巴结清扫手术的实施。
1 临床资料与方法
1.1 一般资料
回顾性分析2017年6月~2019年1月深圳市第二人民医院甲乳外科术前影像学检查评估考虑单侧颈侧区转移的甲状腺乳头状癌病例126例,其中72例接受超声联合CT评估法,54例接受超声造影联合图像定位法,用以评估并指导手术颈部淋巴结清扫。上述患者均在我中心接受双侧甲状腺叶全切除术+单侧根治性颈部淋巴结清扫术。术前两组临床一般特征无显著差异,见表1。
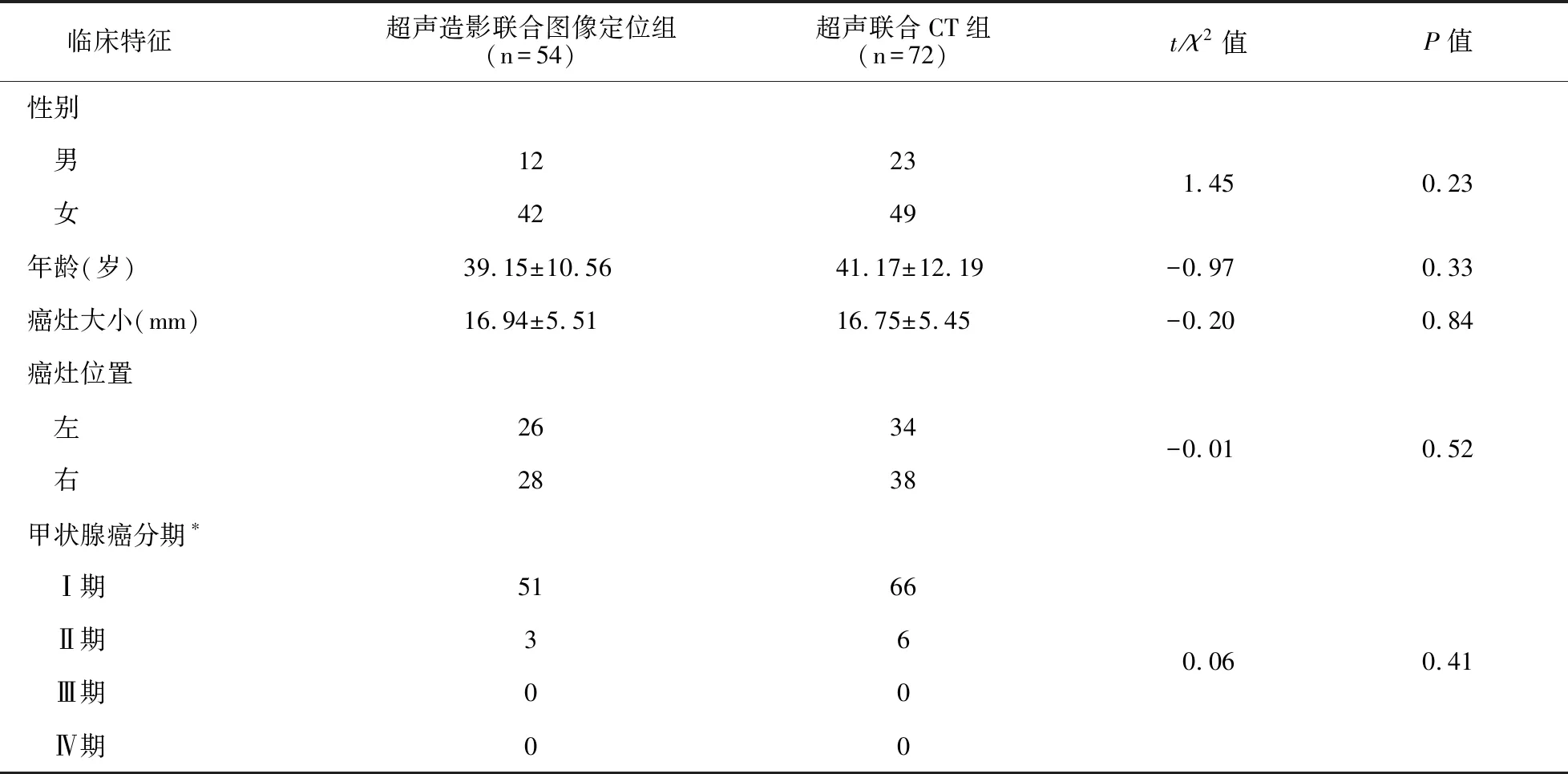
表1 两组一般资料比较
入组标准:①初治术前穿刺病理考虑为甲状腺乳头状癌,术前影像学信息完备;②术前影像学或病理学评估考虑存在单侧颈部侧区淋巴结转移。排除标准:①除甲状腺乳头状癌之外的其他甲状腺恶性肿瘤;②术前影像学评估可疑双侧颈侧区淋巴结转移;③既往有甲状腺肿瘤手术史或甲状腺癌术后复发者。
1.2 研究方法
本回顾性研究将入组病例分为两组,处理方法如下。
超声联合CT组:该组72例患者均为术前穿刺病理学检查明确为甲状腺乳头状癌,46例患者同时接受颈部淋巴结穿刺活检,均接受常规二维超声及颈部CT平扫+增强检查(均采用碘帕醇作为造影剂)。由超声科医师进行二维超声检查评估,由影像科医师进行CT平扫+增强评估,判断为可疑颈部侧区淋巴结转移,均判定为可疑颈侧区淋巴结转移。
超声造影联合图像组:该组54例患者均为术前穿刺病理学检查明确为甲状腺乳头状癌,31例患者同时接受颈部淋巴结穿刺活检,由超声科医师行超声造影检查(均使用六氟化硫微泡造影剂)评估判断为可疑颈侧区淋巴结转移,并将可疑淋巴结位置及数目标记在图像中,术中置于术者视线可及之处,为手术中清扫侧区淋巴结作引导(图1)。实施颈侧区清扫后将清扫的淋巴脂肪组织按清扫区域复位摆放(图2),比对清扫位置与图形定位位置是否一致。
两组病例均接受双侧甲状腺叶全切除术+单侧根治性颈部淋巴结清扫术,对两组的手术时间、两种评估方法的病理符合率、淋巴结清扫数目、淋巴结转移数目、并发症发生率及复发率等进行统计分析。
1.3 统计学方法

2 结 果
2.1 手术及病理结果比较
超声造影联合图像组比超声联合CT组手术时间更短, 为(125.31±17.37)min VS (143.28±22.83)min,t=5.016,P<0.01。 超声造影联合图像组Ⅲ/Ⅳ区、 Ⅴ区及Ⅱ区淋巴结清扫数目更少, Ⅲ/Ⅳ区(9.61±1.9)枚 VS (11.5±3.15)枚,t=4.178,P<0.01;Ⅴ区 (2.89±1.21) 枚 VS (3.39±1.24)枚,t=2.265,P=0.025;Ⅱ区(2.15±0.99)枚 VS (3.46±1.22)枚,t=6.620,P<0.01。而在癌灶大小、Ⅵ区淋巴结清扫数目、实际各区淋巴结转移数目、术后并发症发生率上两组比较无统计学差异。超声造影联合图像组中位随访时间为18个月,超声联合CT组中位随访时间为19个月,经Kaplan-Meier曲线生存分析,累积无淋巴结转移复发生存率无统计学差异(P=0.701),见图3。

图1 将甲状腺病灶位置及可疑转移的颈部淋巴结位置标记于图形中,并供术中引导使用

图2 清扫后将切除的淋巴脂肪组织按清扫区域复位

表2 两组手术相关及随访指标比较
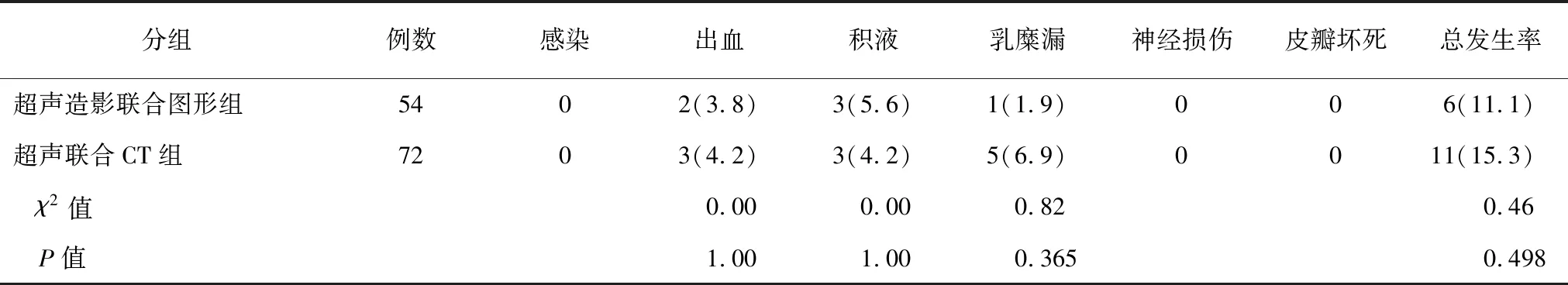
表3 两组患者术后并发症发生率比较[n(%)]

图3 Kaplan-Meier曲线生存分析
2.2 淋巴结转移评估分析
将超声造影联合图像组、超声联合CT组的预测结果分别与术后病理结果进行对比,超声造影联合图像组在Ⅵ区、Ⅲ/Ⅳ区及Ⅱ区有着较高的准确度及敏感度,但在Ⅴ区的敏感度不高(准确度:Ⅵ区 0.83,Ⅲ/Ⅳ区 0.78,Ⅴ区 0.69,Ⅱ区 0.81;敏感度:Ⅵ区 0.93, Ⅲ/Ⅳ区0.95, Ⅴ区 0.47, Ⅱ区 0.63), 在Ⅵ区及Ⅲ/Ⅳ区评估的特异性较低(Ⅵ区 0.33,Ⅲ/Ⅳ区 0.09)。超声联合CT组在各区均有较高的准确度及敏感度 (准确度: Ⅵ区 0.63, Ⅲ/Ⅳ区 0.64, Ⅴ区 0.72,Ⅱ区0.82;敏感度:Ⅵ区0.76,Ⅲ/Ⅳ区0.92, Ⅴ区0.67, Ⅱ区0.76), 同样, 该组在Ⅵ区及Ⅲ/Ⅳ区评估的特异性较低(Ⅵ区0.32,Ⅲ/Ⅳ区0.04)。此外,两组各区的Kappa值均不高,说明无论是超声造影抑或是超声联合CT,均无法取得一个令人满意的评估效果。

表4 超声造影联合图像定位评估甲状腺乳头状癌颈部淋巴结转移的预测价值
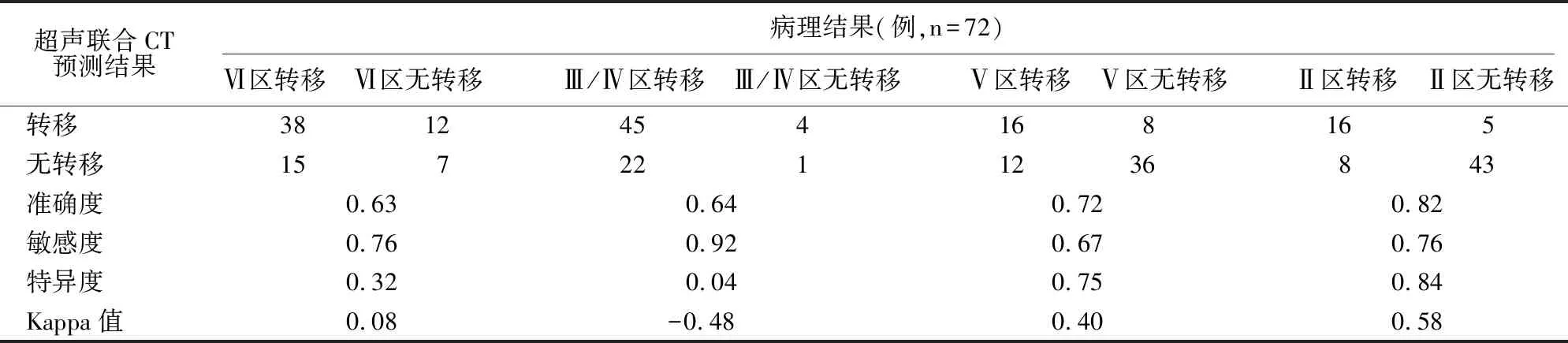
表5 超声联合CT组评估甲状腺乳头状癌颈部淋巴结转移的的预测价值
3 讨 论
根据颈深区淋巴结的位置,国际公认将其划分为7个分区[2]。其中,Ⅵ区、Ⅶ区称为中央区,Ⅱ区、Ⅲ区、Ⅳ区及Ⅴ区称为颈侧区,而Ⅰ区则由于转移率低,很少纳入常规清扫范围内。而颈侧区淋巴结转移已被证实为分化型甲状腺癌的不良预后因素[3],其初治颈淋巴结转移比例可达30%~80%。因此颈部淋巴结的评估是十分重要的,而对于存在颈侧区淋巴结转移的分化型甲状腺癌,最佳的治疗手段即是颈部淋巴结清扫术,但不推荐预防性的颈侧区淋巴结清扫[4]。颈部淋巴结评估的重点一般在于颈侧区的评估,学者们对术前颈部淋巴结的影像学评估进行了探索,目前使用较为广泛的无创性评估手段为二维超声、增强CT及超声造影检查,其中二维超声检查已建立起较为完备的评估细则[5]。据一项Meta分析报道,二维超声对于颈部转移淋巴结诊断的敏感度为50%~62%,特异度为79%~98%,具有相对较高的诊断价值[6]。但临床上仍遇到许多病理结果与超声评估不相符的情况,尽管淋巴结穿刺细胞学检查及淋巴结穿刺洗脱液甲状腺球蛋白(thyroglobulin, TG)检测具有更高的准确性,但在实际诊疗中,想将每一枚可疑淋巴结都进行术前穿刺及洗脱液TG检测并不现实,并且有创性的检查方法亦有其局限性。因此,进行无创性的术前评估及术中淋巴结清扫定位的探索,对于颈部淋巴结清扫术而言具有重要的意义。本文所收集病例仅部分接受了术前颈部淋巴结穿刺活检,但本文主要探讨两种无创性术前评估方法的对比,故并未分析穿刺活检的结果。
超声是目前最主要的检测手段[7-8],具有操作性强、可重复性高的特点,但在不同研究中其敏感度及特异度的差异较大。因而,许多学者运用超声联合CT检查诊断颈部淋巴结转移。有研究认为,超声联合CT检查在Ⅵ区淋巴结评估的准确度与单用超声检查相比无显著差异,但在颈侧区和总体颈淋巴结转移的诊断上,要优于二维超声[9]。也有学者指出,超声联合CT检查可提高淋巴结微小转移的诊断率[10]。
众所周知,二维超声检查具有一定的主观性,因而也有学者运用超声造影研究进一步提高颈部淋巴结转移的诊断水平。有研究指出,超声造影对淋巴结转移的阳性预测值显著高于二维超声,具有较大的优势[11-12]。此外亦有国内学者对超声及CT影像检查的各项特征进行人工智能算法分析,建立了无创性影像学评估模型,具有相当高的准确性[13]。
然后,仅仅评估有无侧区淋巴结转移是不够的,在临床工作中,更为重要的是如何定位可疑淋巴结的位置,以及如何为手术提供引导。在我院超声科开展超声造影检查的基础上,笔者等对超声造影联合图像定位和超声联合CT两种评估定位方法进行了对比研究,运用术前图像定位的方法作为手术中的淋巴结清扫的引导。笔者等发现超声造影联合图像定位可缩短手术时间,虽然在Ⅲ/Ⅳ区、Ⅴ区及Ⅱ区淋巴结清扫数目少于超声联合CT组,但术后无淋巴结转移复发生存率两组无统计学差异(P=0.70)。而在术后并发症的分析上, 虽然均未取得统计学差异, 但超声造影联合图像组中,术后乳糜漏的发生率要更低(1.9% VS 6.9%,P=0.365)。其原因可能是图像的引导让术者在手术中更为快速地定位到可疑转移的淋巴结,从而能精准确定清扫范围。尽管淋巴结清扫数目要更少,但生存分析结果证实两组的手术效果是没有差异的。因此笔者等推测超声造影联合图像定位法可能降低术后乳糜漏的发生率,但本文为一个单中心的小样本回顾性分析,有待扩大样本进一步验证。
此外,在两种方法对各区淋巴结中的效能评估中,发现两组对区域淋巴结的评估均具有一定的准确度及敏感度,但在Ⅵ区及Ⅲ/Ⅳ区评估的特异度较低,并且两种方法在各区的一致性Kappa值均不高,这也反映出无论是超声造影,抑或是超声联合CT检查,均具有各自的不足。在后续的研究中,还须进一步探索超声造影、CT检查及图像定位联合使用的效果,进一步提高无创性影像学评估的诊断水平,从而更精准地施行颈部淋巴结清扫术。
分化型甲状腺癌患者的生存期一般较长,医者亦需要关注颈淋巴结清扫术对患者生活质量的影像。国内外学者指出,适当的淋巴结清扫是必要的,手术治疗的目的是阻止疾病复发,但手术也可能增加并发症的风险,术后复发及并发症的发生都会对患者的生活质量产生重大影响[14]。若能更为精确地进行颈侧区淋巴结清扫,减少手术游离范围且不增加术后复发率,同时降低术后并发症风险,则能提高实施颈部淋巴结清扫术的疗效,在提高生存率的同时,也可保证患者生活质量。
4 结 论
超声造影联合图像术前定位可为术者引导术中淋巴结清扫范围,缩短手术时间。虽然Ⅲ/Ⅳ区、Ⅴ区、Ⅱ区淋巴结清扫数目少于超声联合CT组,但在术后无淋巴结转移复发生存率分析上无统计学差异。对此笔者认为这种术中的图像引导可能使术者在清扫过程中更为准确地聚焦在可疑转移的淋巴结区域,从而减少不必要的术区组织游离即探查。综上所述,超声造影联合图像定位的应用在缩短手术时间、缩小手术范围的同时,并不降低手术效果,且有潜在的降低术后并发症发生率的作用,值得进一步扩大样本验证及推广。
