甲状腺切除术甲状腺背侧支血管在喉返神经定位中的价值分析
2021-10-27田野白超李新喜杨镇玮张磊罗军
田野,白超,李新喜,杨镇玮,张磊,罗军
(新疆医科大学第一附属医院血管甲状腺外科,新疆乌鲁木齐 830000)
随着甲状腺癌在临床上的表现越来越具有侵袭性,甲状腺癌的手术范围也逐渐扩大,术中全程显露喉返神经的患者越来越多,因此术中快速准确定位喉返神经显得愈发重要[1-4]。既往的研究主要集中在喉返神经在甲状腺上下极处与甲状腺上下动脉的主干和一级分支的位置关系上,而事实上最易发生喉返神经损伤的近入喉处,神经分支往往与甲状腺下动脉的二、三级分支关系复杂[2,5-6],作者在长期临床实践中发现甲状腺下动脉第二穿支及其伴行静脉在喉返神经浅出入喉区域与喉返神经紧密毗邻,可用于术中快速定位喉返神经,总结分析如下。
1 资料与方法
1.1 一般资料
收集本医疗组2014年1月至2018年3月行甲状腺切除术的484例患者的临床资料, 其中男性79例,女性405例;年龄14~82岁,平均(44.32±26.49)岁。术中通过甲状腺背侧支血管定位喉返神经行甲状腺切除术患者271例(实验组,474侧叶),常规切除后再暴露喉返神经的甲状腺切除术患者213例 (对照组, 400侧叶)。两组患者基线资料见表1, 组间比较差异均无统计学意义(P>0.05)。
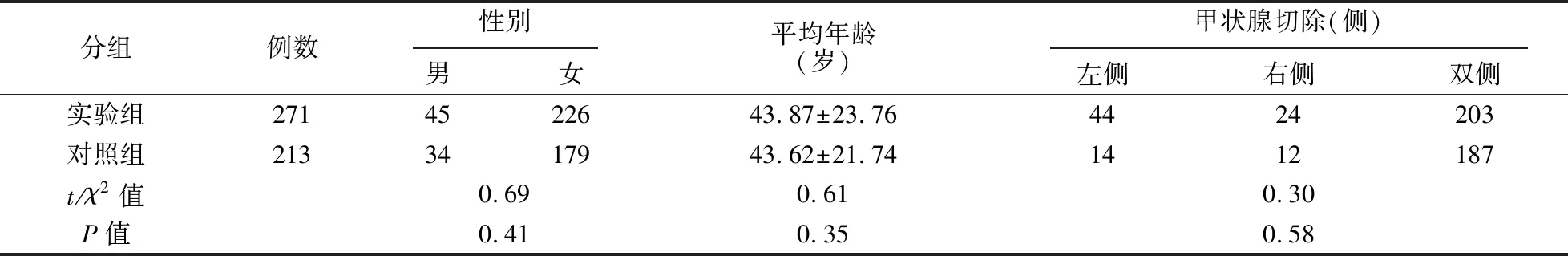
表1 两组患者基线资料比较
1.2 手术方法
所有患者手术均在气管插管全麻下进行,于胸骨上窝约两横指处沿颈纹方向做弧形横切口,依次切开皮肤、皮下组织,充分游离皮瓣,纵行切开颈白线,向两侧牵开颈前肌群,打开甲状腺被膜后充分暴露腺体表面,探查确定病灶大小、位置后决定甲状腺切除范围[7-8]。
实验组:常规逐层解剖后沿甲状腺叶侧面将甲状腺叶向内侧翻起,在近气管食管沟处可见疏松结缔组织形成的菲薄白色发亮的筋膜层,在近喉返神经入喉处解剖筋膜深面可见定位血管深入甲状腺内,轻柔解剖出定位血管,仔细解剖血管周围组织后可见喉返神经紧贴血管,由此可将喉返神经沿途解剖出来。
对照组:常规逐层切开后,解剖至甲状腺真假背膜之间,靠近甲状腺上下极结扎离断甲状腺上、下动脉,然后游离甲状腺叶外侧血管及结缔组织,并将腺叶向内侧掀起,沿甲状腺真背膜解剖直至遇到喉返神经,沿其走行解剖并保护后切除甲状腺叶[9]。
1.3 统计方法
采用SPSS 12.0统计软件进行数据分析。计量数据比较采用t检验, 计数资料比较卡方检验。P<0.05为差异有统计学意义。
2 结 果
2.1 手术相关指标
两组手术相关指标见表2。实验组单侧叶切除时间平均为(33.42±17.81)min, 喉返神经损伤率为0.63%(3例),均为迟发型声音嘶哑。 对照组单侧叶切除时间平均为(46.19±19.43)min,喉返神经损伤率为2.25%(9例),其中切断性损伤1例,电刀灼伤3例,钳夹损伤2例,分离挫伤1例,迟发性声音嘶哑2例。组间比较,实验组单侧叶切除时间及喉返神经损伤率均少于对照组,差异均有统计学意义(P<0.01)。
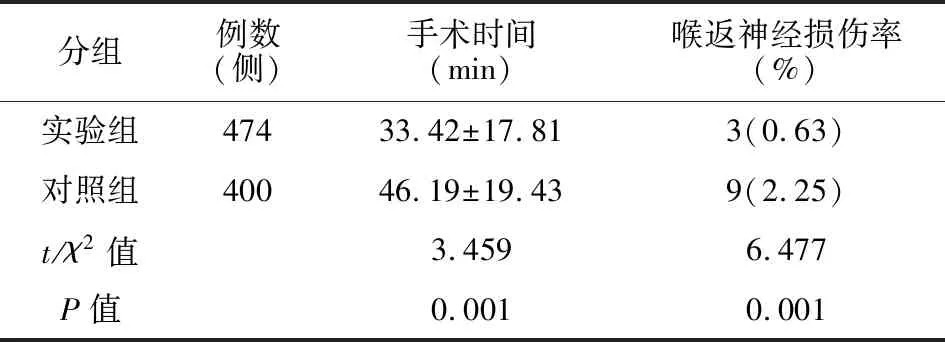
表2 两组患者手术相关指标比较
2.2 定位血管解剖分析
对照组行双侧叶切除187例(374侧叶),单侧叶切除26例,其中左:右=201∶199。实验组双侧叶切除203例(406侧叶),单侧叶切除68例;定位血管出现率为91.77%(435/474侧叶),直径约2~3 mm。其中, 定位血管位于喉返神经浅面者为88.74%(386/435),位于喉返神经深面者为11.26%(49/435);以动脉形式出现者占80.92%(352/435),以静脉形式出现者占19.08%(83/435)。甲状腺背侧支血管距离甲状腺软骨下角平均(1.26±0.36)cm,以喉返神经近入喉处和近下位甲状旁腺处多见。另39侧叶未解剖出定位血管。
按甲状腺背侧支血管与喉返神经伴行的相对关系可以分为五种类型:① Ⅰ型(图1):动脉双支垂直型65.98%(287侧叶); ② Ⅱ型(图2): 静脉双支垂直型16.55%(72侧叶); ③ Ⅲ型(图3): 神经深面垂直型11.26%(49侧叶); ④ Ⅳ型(图4): 动静脉垂直神经型3.45%(15侧叶); ⑤ Ⅴ型(图5): 伴行神经型2.76%(12侧叶)。
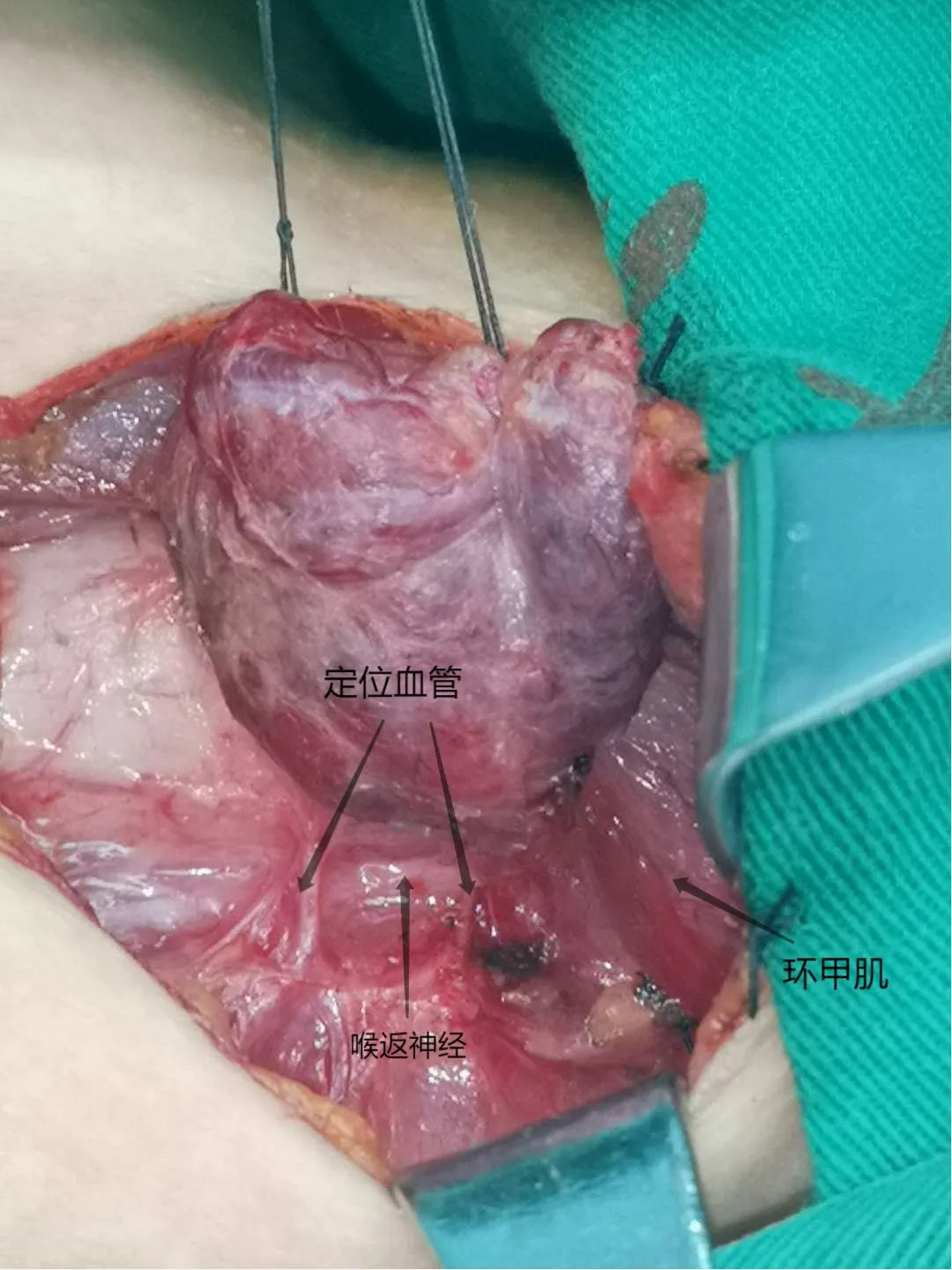
图1 Ⅰ型-动脉双支垂直型
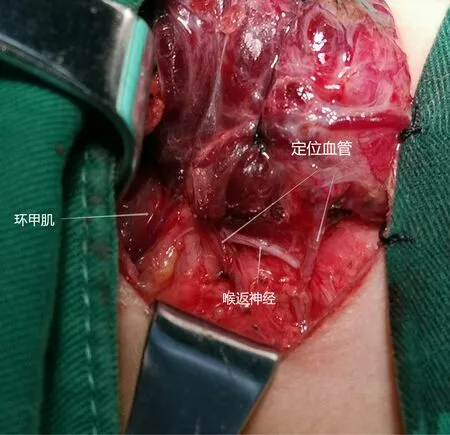
图2 Ⅱ型-静脉双支垂直型

图3 Ⅲ型-神经深面垂直型
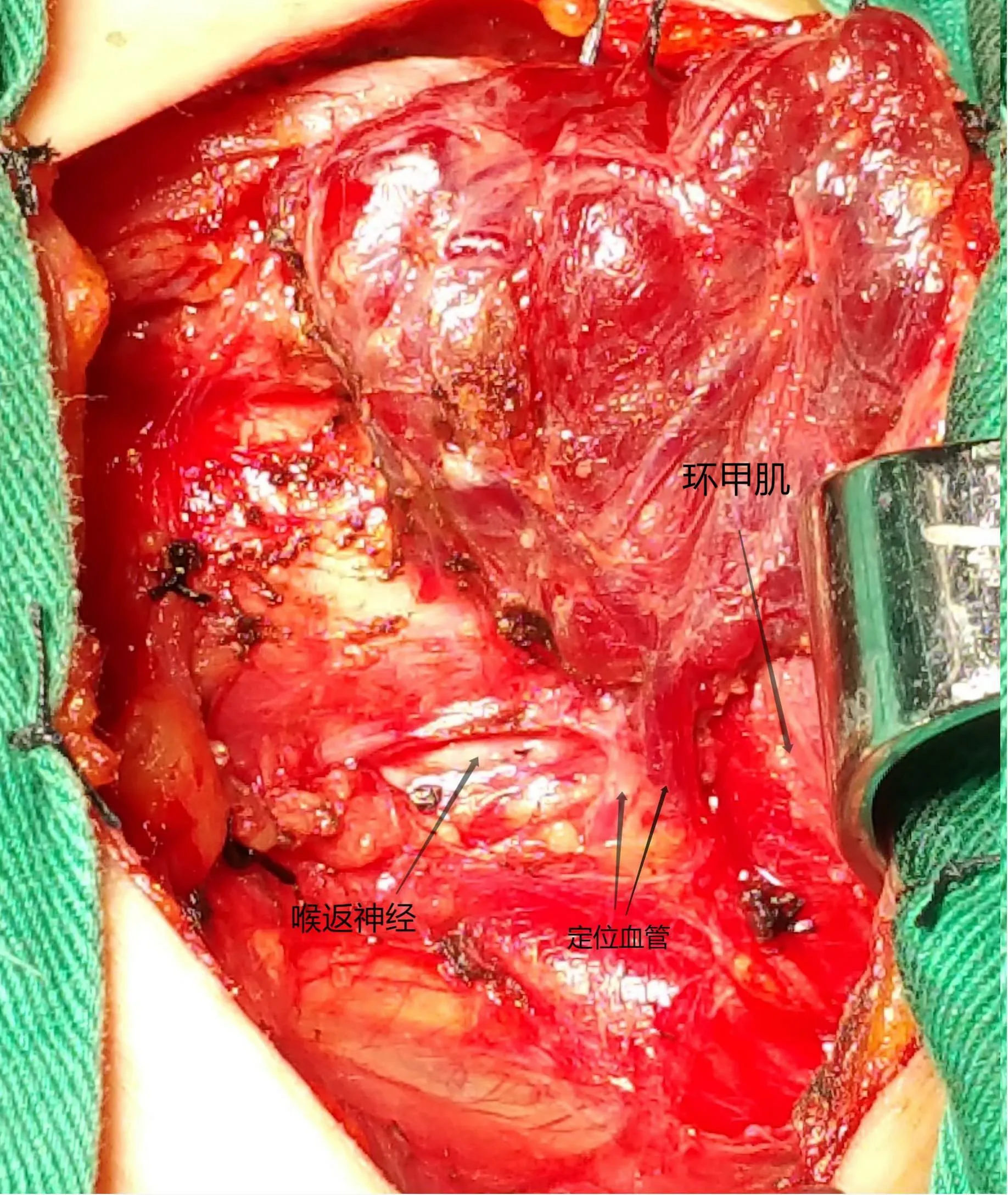
图4 Ⅳ型-动静脉垂直神经型
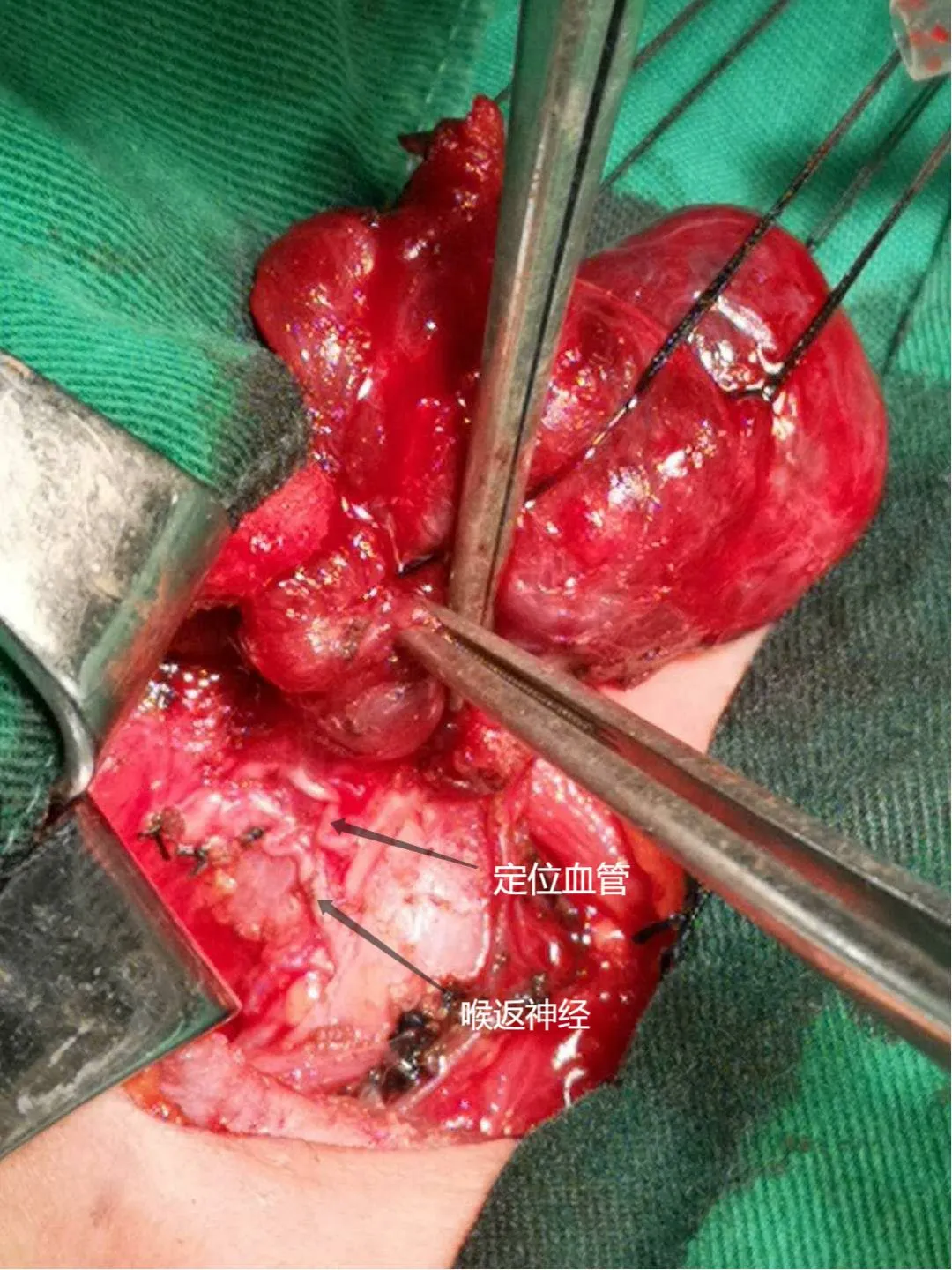
图5 Ⅴ型-伴行神经型
3 讨 论
随着对甲状腺癌病程发展规律认识的逐渐深入,甲状腺癌手术临床越来越强调对第Ⅵ区淋巴结的清扫,因此对喉返神经位置进行准确快速的判断成为甲状腺外科医生的必备技能[10-11]。作者在临床实践中发现了一支可用于快速定位喉返神经的血管,依其定位较常规定位方法可提高效率。
目前喉返神经解剖术式较多,尚无固定术式,且各有利弊,归纳主要有如下三种术式。①甲状腺下动脉途径解剖喉返神经:优点为甲状腺下极容易分离便于解剖,不易损伤喉返神经分支,但缺点为甲状腺下动脉与喉返神经关系变异较多,解剖相对不恒定,同时有非返性喉返神经存在,导致找不到神经。此入路因无明确解剖定位标志,存在明显缺陷,而甲状腺背侧支血管较高的出现率和基本恒定的位置则可明显提高解剖成功率。②经喉返神经入喉处解剖途径:优点为入喉处喉返神经与甲状软骨下角位置恒定,容易确定喉返神经。Shindo[12]等通过对190例患者278条喉返神经进行解剖分析,认为该途径喉返神经位置相对固定,不容易影响下极甲状旁腺的血供,是一种安全有效的方法。但也存在以下缺点:该部位有支配甲状腺后膜和气管的静脉横过,分离过程中易致出血,其次可能增加喉返神经分支的损伤。作者研究认为,Shindo遇到的易致出血的血管很有可能就是我们在临床中发现并用于喉返神经定位的甲状腺背侧支血管,如能对其特性充分熟悉了解,则可较好地避免出血和因止血所致的喉返神经损伤。③峡部至气管食管沟途径:于甲状腺下极平面离断峡部,紧贴甲状腺内膜分离至气管食管沟,寻找喉返神经,该术式文献报道不多[13]。解剖喉返神经过程中应注意避免牵拉、钳夹神经以及过度分离喉返神经,以免影响神经血供。Snyder等[14]通过对373例患者术中喉返神经电生理监控的前瞻性研究发现,视觉上完整的受损喉返神经远远超过视觉上离断的受损喉返神经,靠近甲状腺悬韧带的喉返神经分支前支更容易损伤[14]。但本文实验组病例全部由此途径解剖,通过甲状腺背侧支血管和Zuckerkandl结节相结合解剖喉返神经,可以达到快速解剖和降低喉返神经损伤率的目的。
通过多年临床实践,作者发现在甲状腺腺叶向内侧掀起后,紧贴气管食管沟处有一支直径约2 mm的血管,可以动脉或静脉的形式出现,大部分患者的喉返神经就在该血管后内侧紧贴之,两者呈垂直关系的多见,也有个别患者血管位于喉返神经内侧或呈平行关系。由于其紧密相接的位置关系,术中的不慎操作极易导致术区视野不清晰,在止血过程中易将喉返神经钳夹损伤,甚至横断。
本研究通过对甲状腺背侧支血管定位组(实验组)和对照组的比较,结果显示实验组可明显缩短手术时间,降低喉返神经损伤率(P均<0.01)。通过术中操作体会,分析其原因为该定位血管出现率较高(91.77%),位置关系相对恒定,且与喉返神经紧密毗邻,因此术中在尚未见到该定位血管时可快速安全地分离周围结缔组织,解剖至定位血管后仅需在其附近仔细轻柔剥离即可迅速寻见喉返神经,避免因担心损伤喉返神经而在游离过程中过分谨慎而延长手术时间,另一方面因准确解剖甲状腺背侧支血管、暴露出喉返神经后即可安全结扎该甲状腺背侧支血管,减少了术区的意外出血,进而减少了因盲目止血造成的喉返神经损伤。
本研究中实验组435侧叶解剖出定位血管,根据其与喉返神经伴行的相对关系可分为五型: ① Ⅰ型, 动脉双支垂直型,287侧叶(65.98%); ② Ⅱ型,静脉双支垂直型,72侧叶(16.55%);③ Ⅲ型,神经深面垂直型, 49侧叶(11.26%); ④ Ⅳ型, 动静脉垂直神经型,15侧叶(3.45%); ⑤ Ⅴ型,伴行神经型,12侧叶(2.76%)。结合文献资料,作者认为以动脉形式出现的甲状腺背侧支血管应为甲状腺下动脉的二级分支,参考Sulak的解剖学研究以动脉形式出现的甲状腺背侧支定位血管可能是甲状腺下动脉的第二分支和(/或)第五分支,本研究的分型也与其类似,但因本组样本量的限制而未能如Sulak的研究将喉返神经与甲状腺下动脉二级分支的关系细分为七型,相较而言缺少了喉返神经分支在甲状腺下动脉分支间和甲状腺下动脉在喉返神经分支之间的类型[2]。本研究还发现了甲状腺背侧支血管以静脉形式出现的情况,目前尚无相关文献明确报道其具体命名,但因其位置与以动脉形式出现的甲状腺背侧支血管类似,且偶有伴行,我们认为其可能为甲状腺下动脉二级分支的伴行静脉,但尚无相关研究佐证。有文献报道近年来喉返神经损伤的部位出现上移,最常发生在喉返神经入喉处[13-14]。结合本组资料可见各型定位血管出现的位置在近喉返神经入喉处的概率相对较高,如术中不慎损伤引起出血,在止血过程中极易造成喉返神经的高位损伤,因此术中稳妥处理该定位血管,对减少喉返神经损伤应大有裨益。
文献报道甲状腺手术中,全程解剖喉返神经不仅应重视处理甲状腺下动脉主干或一级分支与喉返神经间的解剖关系,更应该重视甲状腺下动脉二、三级小分支在入喉处与喉返神经并行或交叉勾绕的情况[7,15]。也有学者认为,少数情况下甲状腺下动脉呈细网状进入腺体,原神经与动脉间交叉关系消失,术中分离时极易出血,如在此区域解剖遇到出血、甲状腺下动脉不明的情况,不应做过多分离寻找神经,以免造成出血及神经损伤[13]。作者长期临床实践体会亦是如此,尤其是甲状腺下动脉穿支与喉返神经呈或交叉或并行的紧密毗邻,但该血管在近甲状软骨下角喉返神经入喉处、喉返神经由气管食管沟浅出处和下位甲状旁腺旁的气管食管沟内三个位置的出现频率较高,位置相对恒定,与喉返神经的位置关系也呈现接近垂直的基本恒定状态,十分适合在术中定位喉返神经使用[2,7-10]。
应该注意的是该定位血管与喉返神经的相对位置无论如何多变,它们都是紧密毗邻的,而且该定位血管不易被电凝止血,常需轻巧结扎才能可靠止血,而结扎血管前需要将喉返神经清楚解剖并妥善保护。因此,术中有计划地解剖该血管对避免喉返神经入喉处附近意外出血,降低喉返神经损伤率很有意义。一旦在尚未解剖出喉返神经前出现意外出血,切勿盲目使用电刀止血,可先冲洗术区,使出血点与喉返神经间距离增大,再仔细辨认出血血管,轻柔分离周围组织,探查是否存在喉返神经,确定喉返神经不在此区域后,再以精细直角钳钳夹血管断端结扎止血。
精细解剖甲状腺侧后方气管食管沟部分,通过定位血管与Zuckerkandl结节两项解剖定位标志相结合,重视定位血管易破裂出血的特点并谨慎处理,有助于降低喉返神经的损伤率和损伤程度,并且节省手术时间。
