腰方肌阻滞与腹横肌平面阻滞用于腹腔镜结肠癌根治术患者术后镇痛的临床研究
2021-10-27杜宪高艳平朱宏岩
杜宪,高艳平,朱宏岩
(苏州大学附属张家港医院麻醉科,张家港 215600)
随着腹腔镜在临床上广泛应用,越来越多的手术在腹腔镜下完成。腹腔镜结肠癌根治术是治疗结肠癌的有效措施,尽管腹腔镜手术创伤小于开放性手术,但手术后疼痛仍较为剧烈,对患者预后影响较大[1-2]。术后疼痛影响患者舒适性,患者手术结束后常因疼痛不敢咳嗽甚至深呼吸,加之患者术后卧床则更易增加术后肺部并发症发生风险[3-4]。另外,术后疼痛会影响术后早期下床活动,而卧床会增加胃肠道功能的恢复,这对腹部手术后的患者是十分不利的[5]。因此,良好的术后镇痛不仅能改善患者围术期体验,同时还能预防肺部并发症和胃肠道并发症[6]。随着超声技术在麻醉领域的逐步应用,神经阻滞技术也不断普及。目前,有多种神经阻滞方式用于腹部手术患者术后镇痛,腹横肌平面阻滞是常见的腹部手术术后镇痛方式之一,其镇痛效果也已被证实[7-9]。腰方肌阻滞则是一种较新型的神经阻滞方式,起初用于剖宫产术产妇术后镇痛,但用于腹腔镜结肠癌根治术后镇痛的研究尚少。目前尚未见腰方肌阻滞与腹横肌平面阻滞用于腹腔镜结肠癌根治术后镇痛的临床效果对比研究。本研究采用前瞻性随机对照试验,评价腰方肌阻滞与腹横肌平面阻滞用于腹腔镜结肠癌根治术患者的术后镇痛效果,现报道如下。
1 资料与方法
1.1 研究对象
选取2019年1月~2021年1月拟于我院行腹腔镜结肠癌根治术的患者共120例,采用随机数字表法将患者分为腰方肌阻滞组(quadratus lumborum block group, Q组)和腹横肌平面阻滞组(transversus abdominis plane block group, T组),每组各60例患者。
1.2 纳入与排除标准
1.2.1 纳入标准
纳入标准为:年龄48~75岁,美国麻醉医师协会(American Society of Anesthesiologists, ASA)分级Ⅱ~Ⅲ级,体质指数(body mass index, BMI)18.5~27.9 kg/m2,拟行腹腔镜结肠癌根治术,同意参与本试验并签署知情同意书。
1.2.2 排除标准
排除标准为:合并严重心肺功能障碍或肝肾功能异常,凝血功能异常,局部麻醉药过敏,神经阻滞禁忌证,有药物滥用,意识不清等不适宜参与本研究者的状况。
1.3 方法
1.3.1 麻醉方法
患者术前禁食8 h、禁饮6 h,不给予麻醉前药物。患者入室后开放外周静脉通路,静脉滴注0.9%氯化钠注射液500 ml。询问患者禁食水情况和药物过敏史,常规监测心电图、心率、血压、血氧饱和度。面罩通气实施给氧去氮并于局部麻醉下行桡动脉穿刺置管,用于监测有创动脉血压和抽取外周动脉血进行术中血气检测。于麻醉诱导前再次询问患者患者术前禁食水情况和药物过敏史,确认无误后依据患者分组情况实施腰方肌阻滞或腹横肌平面阻滞后开始诱导。静脉注射咪达唑仑0.05~0.1 mg/kg、丙泊酚1~2 mg/kg、 舒芬太尼0.4 μg/kg、 顺阿曲库铵0.1~0.2 mg/kg, 手控通气5 min后行气管内插管。确认导管位置和深度后转为机械通气。静脉泵注丙泊酚4~6 mg/(kg·h)、顺阿曲库铵0.15(mg/kg·h)、瑞芬太尼0.05~0.20 μg/(kg·h)进行麻醉维持。将体位调整为头低脚高位行右颈内静脉穿刺置管,用于术中补液及中心静脉压测量。术毕拔除气管导管送复苏室,并连接静脉自控镇痛泵(patient-controlled intravenous analgesia, PCIA)。
1.3.2 术后镇痛方法
使用PCIA实施术后镇痛,于患者离开复苏室后开启镇痛泵。向患者及其家属交代镇痛泵使用方法,如有疑问可拨打电话联系本科室医生。镇痛泵药物配伍方案如下:舒芬太尼100 μg、阿扎司琼10 mg,加0.9%氯化钠注射液稀释至100 ml。镇痛泵参数如下:背景速率2 ml/h,按压剂量2 ml/次,锁定时间30 min。若患者术后疼痛数字评分(numerical rating scale, NRS)仍>3分,则静脉注射哌替啶50 mg行补救镇痛[1]。
1.3.3 神经阻滞方法
Q组患者行腰方肌阻滞,患者平卧,略垫高一侧腰部。超声线阵探头(6~14 MHz)置于髂嵴与肋缘之间后缓慢移至腋中线,此时可清晰显影腹内斜肌,随后缓慢向头侧倾斜探头,清晰显影腰方肌。采用平面内进针法将神经刺激针缓慢穿刺至腰方肌表面,全程均于超声引导下进行。穿刺针到达腰方肌表面后先注射2 ml生理盐水确认针尖位置,回抽无血、无气、无液体后注射0.25%罗哌卡因20 ml[1]。
T组患者行腹横肌平面阻滞,患者平卧,触及髂嵴和肋缘后将超声线阵探头(6~14 MHz)放置于两者在腋前线的交界处。由近端向远端缓慢移动超声探头,确认腹内斜肌、腹横肌及腹内斜肌层次,采用平面内进针法将神经刺激针缓慢穿刺至腹横肌平面,全程均于超声引导下进行。穿刺针到达腹横肌平面后先注射2 ml生理盐水确认针尖位置,回抽无血、无气、无液体后注射0.25%罗哌卡因20 ml[1]。
1.4 观察指标
所有结局指标均由我科不清楚试验分组的麻醉医生进行评估、记录。使用数字评价量表NRS评价两组患者麻醉后复苏室(postanesthesia care unit, PACU)内、术后2h、8h、24h疼痛程度,并使用Bruggrmann 舒适评分(Bruggrmann comfort scale, BCS)评价患者术后咳嗽、深呼吸时的舒适度。NRS评分方法[10]:将一条直线等分为10份, 采用0~10表示疼痛程度, 0分为无痛, 10分为剧痛; BCS评分方法[11]: 持续疼痛(0分); 安静时无痛, 深呼吸、 咳嗽时较疼痛(1分);平卧安静时无痛,深呼吸或咳嗽时轻微疼痛(2分);深呼吸时无痛(3分);咳嗽时无痛(4分)。使用改良Bromage评分评价患者术后运动功能。Bromage评分方法[12]:无运动神经阻滞(0级);无法抬腿(1级);无法弯曲膝部(2级);无法弯曲踝关节(3级)。记录术后24 h内两组患者PCIA按压次数、补救镇痛率以及术后恶心呕吐(postoperation nausea and vomiting, PONV)、头晕、下肢运动阻滞(Bromage≥2级)等不良反应发生率。
1.5 统计学方法
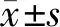
2 结 果
2.1 两组一般资料比较
本研究纳入患者120例, 每组各60例患者。Q组2例患者于术前要求退出本研究,另有2例患者因神经阻滞过程中出现眩晕等局麻药中毒症状,故未继续实施神经阻滞。T组1例患者因不愿配合评估BCS评分故要求退出本研究,1例患者术前要求退出,另有2例患者因术毕送ICU无法评估结局指标,故退出本研究。最终纳入患者112例,每组各56例。Q组患者平均年龄(52.2±6.0)岁,T组患者平均年龄 (53.8±6.5)岁。Q组男性33例、 女性23例;T组男性37例、女性19例。两组患者年龄、性别、ASA分级等一般情况差异均无统计学意义(P>0.05),见表1。
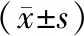
表1 两组患者一般资料比较
2.2 两组NRS评分比较
两组患者PACU内NRS评分差异无统计学意义(P>0.05)。Q组患者术后2 h、8 h、24 h NRS评分均显著低于T组患者,差异有统计学意义 (P<0.05),见表2。
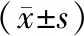
表2 两组患者术后NRS评分比较
2.3 两组Bromage评分比较
Q组患者PACU内、术后2 h、8 h、24 h Bromage评分显著高于T组患者,差异有统计学意义(P<0.05),见表3。
2.4 两组BCS评分比较
Q组患者PACU内、术后2h、8h、24h BCS评分显著高于T组患者,差异有统计学意义(P<0.05),见表4。
2.5 两组术后镇痛、不良反应发生率比较
Q组患者PCIA按压次数、补救镇痛率均显著低于T组,差异有统计学意义(P<0.05)。Q组患者术后24 h内PONV、头晕发生率显著低于T组患者,但下肢运功阻滞发生率则显著高于T组患者,差异有统计学意义(P<0.05)。两组患者术后尿潴留发生率差异无统计学意义(P>0.05),见表5。
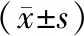
表3 两组患者术后Bromage评分比较
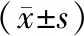
表4 两组患者术后BCS评分比较

表5 两组患者术后镇痛相关指标及不良反应发生率比较或n(%)]
3 讨 论
腹腔镜结肠癌根治术后疼痛明显,常需术后镇痛才可耐受。术后镇痛种类较多,例如硬膜外镇痛、静脉自控镇痛等诸多方法。然而,各类镇痛方式均有弊端,例如硬膜外镇痛对患者下肢运动功能影响较大且极有可能导致尿潴留等并发症,不利于患者术后康复[13]。静脉应用大剂量药物镇痛可能导致头晕、恶心呕吐等不良反应,恶心呕吐时重者可能发生伤口撕裂,严重影响患者预后[14]。对腹部手术患者而言,良好的术后镇痛不仅能帮助患者早日下床活动,促进胃肠道功能恢复,还能降低肺部感染风险[15]。
腰方肌阻滞是将局麻药注射于腰方肌表面,药物通过腰方肌筋膜间逐渐扩散,进而阻滞腹部皮神经侧支而发挥镇痛效果[16]。腹横肌平面阻滞则是将局麻药注射于腹内斜肌、腹横肌之间,阻滞前腹壁神经而发挥镇痛效果[17]。本研究结果显示,腰方肌阻滞用于腹腔镜结肠癌根治术患者的术后镇痛效果明显优于腹横肌平面阻滞,主要表现为NRS评分的降低以及BCS评分的升高。值得注意的是,两组患者PACU内NRS评分无明显差异,但腰方肌阻滞组患者PACU内BCS评分则显著高于腹横肌平面阻滞组患者。该结果可能与腰方肌阻滞能够阻滞胸腰筋膜间交感神经从而缓解内脏疼痛有关[18]。另外,腰方肌阻滞镇痛效果优于腹横肌平面阻滞的另一原因,可能是腹横肌平面阻滞的阻滞范围较为局限,仅作用于腹壁感觉神经,而腰方肌阻滞时局麻药物能够到达椎旁间隙,阻滞范围明显更广[19]。贺文泉等[20]的研究显示,腹横肌平面阻滞的阻滞平面为T4~L1,集中阻滞区域为T6~L11;而腰方肌阻滞的阻滞范围为T4~L4,集中阻滞区域为T6~L1,该研究的结果同样证实腰方肌阻滞范围较腹横肌平面阻滞更为广泛。PCIA是术后常用的镇痛方式,其按压次数能够反映患者术后镇痛效果。本研究结果显示腰方肌阻滞组患者PCIA按压次数和补救镇痛率明显低于腹横肌平面阻滞组患者,同样反映腰方肌阻滞镇痛效果优于腹横肌平面阻滞。
药物扩散广泛能保证镇痛效果,但也伴随着不良反应。腰方肌阻滞对下肢运动功能的影响也越来越被重视。目前研究显示,腰方肌阻滞对下肢运动功能的影响可能与药物扩散至椎旁间隙有关,也可能与其阻滞范围广泛有关[21]。本研究结果显示,腰方肌阻滞对下肢运动功能的影响明显大于腹横肌平面阻滞,而该阻滞效果能够持续到术后24 h。另外,值得注意的是,尽管两组患者术后尿潴留发生率差异无统计学意义。在其他术后不良反应方面,腰方肌阻滞组患者术后恶心呕吐及头晕发生率均高于腹横肌平面阻滞组,可能与PCIA阿片类药物使用剂量有关。
本试验存在以下局限性:首先,受试验条件所限,本研究仅随访至术后24 h,故腰方肌阻滞对腹腔镜结肠癌根治术患者的远期影响尚待证实;其次,尽管两种阻滞方式均在超声引导下进行,但腰方肌阻滞组患者中仍有2例出现局麻药中毒症状,可能与腰方肌阻滞下局麻药扩散过快有关,故腰方肌阻滞的安全性仍待大样本临床试验加以验证。
综上所述,腰方肌阻滞用于腹腔镜结肠癌根治术患者术后镇痛效果优于腹横肌平面阻滞,但会影响患者下肢运动功能。
