肺动脉高压靶向药物联合治疗门脉性肺高血压1例并文献综述
2021-10-19常春艳杨松
常春艳 杨松
患者女,31岁,因“发现HBsAg阳性9年”于2016年9月入院。患者2007年体检发现HBsAg阳性且ALT升高,当地医院给予普通干扰素联合恩替卡韦治疗1年后患者自行停药。后间断复查肝功能示ALT异常,患者自行于外院服用中药治疗。本次入院前门诊复查ALT 118 U/L,自诉无腹胀、胸闷、憋气等不适,为进一步检查治疗入院。既往体健,否认乙肝、肝硬化与肝癌家族史。入院后完善相关检查:HBsAg 2707 IU/mL,HBeAg 57.4 S/CO,HBV DNA 1.55×106IU/mL,ALT 80 U/L,AST 60 U/L,TBil 23.0 μmol/L,Alb 32.9 g/L,血常规:WBC 3.0×109/L,NEU% 38.5%,Hb 130 g/L,PLT 100×109/L;腹部B超:肝弥漫性病变,脾肾分流;Fibroscan:18 Kpa;腹部MRI:肝硬化,脾肿大,胃底静脉曲张,胃底静脉-左肾静脉分流(图1);胃镜:慢性萎缩性胃炎,无食管胃底静脉曲张征象(图2)。入院诊断为乙肝肝硬化,给予富马酸替诺福韦酯抗病毒治疗,病情稳定后出院。后患者于门诊规律复查。2019年12月患者因妊娠36周拟行剖宫产终止妊娠入院。此次入院患者活动后略感喘憋,无咳嗽、咳痰,可上六楼。查体:口唇无紫绀,肺部听诊未及明显干湿性啰音,心律齐,HR 80次/min,瓣膜区未及明显病理性杂音。查肝功能ALT 19 U/L;HBV DNA低于检测下限;血常规:WBC 7.0×109/L,NEU% 80%,Hb 104 g/L, PLT 68×109/L;脑钠肽(BNP) 32.7 pg/mL,血气分析(未吸氧)示:氧饱和度 98.3%,氧分压 14.95 mmHg,二氧化碳分压 4.96 mmHg。腹部超声提示肝硬化,脾大,脾肾分流,无腹水;超声心动图示:肺动脉高压轻度(见表1)。诊断为乙型肝炎肝硬化;门脉性肺高血压(Portopulmonary Hypertension,PPHT)不除外;妊娠36周。患者剖腹产顺利娩下女婴1名,建议患者至肺血管专科就诊。患者于2020年11月就诊于外院肺血管科,行右心导管检查示:平均肺动脉压(mean pulmonary artery pressure,mPAP)=57mmHg,肺动脉楔压(pulmonary artery wedge pressure,PAWP)=13 mm Hg,肺血管阻力(pulmonary vascular resistance,PVR)=13.3 Wood units。自2020年12月1日起给予患者靶向药物马昔腾坦与他达拉非联合治疗,同时强心、利尿治疗。联合治疗后随访1个月,患者感活动后喘憋略缓解,余无特殊不适,复查超声心动图示肺动脉高压相关指标收缩期肺动脉压(Systolic pulmonary artery pressure,sPAP)、三尖瓣最大返流速度(tricuspid maximum return flow velocity,TRVmax)与肺动脉瓣跨瓣压差(pulmonary valve pressure gradient,PG)等较治疗前均显著改善(见表1)。
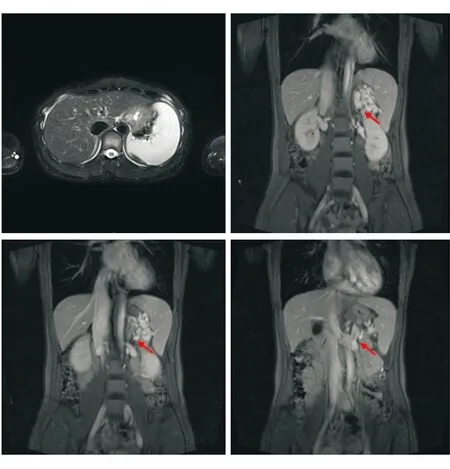
图1 患者腹部增强MRI结果:肝脏表面欠光滑,各叶比例失调,肝左叶外侧段增大,肝裂增宽,脾脏增大;脾静脉迂曲,并见分支汇入左肾静脉(如红色箭头所示)。
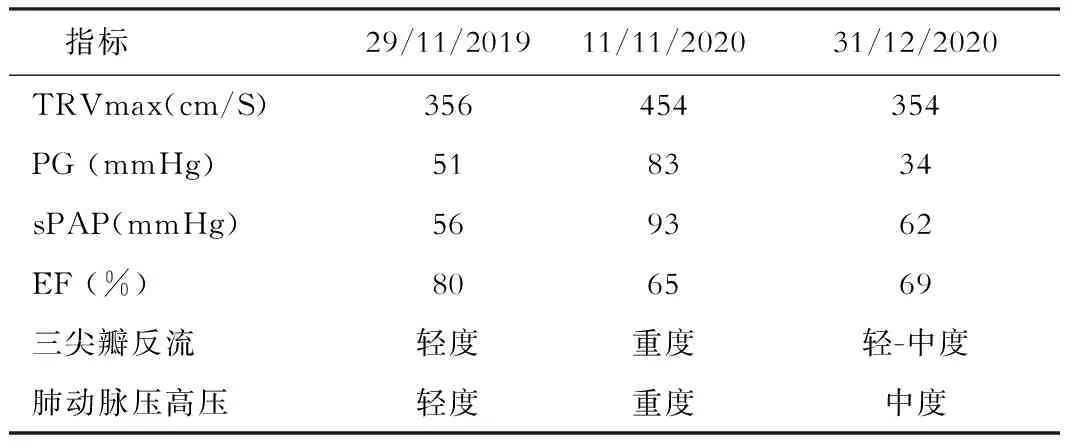
表1 患者超声心动图结果
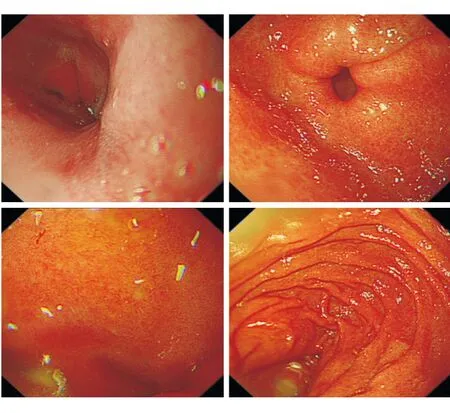
图2 患者胃镜示慢性萎缩性胃炎,无食管胃底静脉曲张表现。
讨论PPHT是门脉高压的少见并发症,起病隐匿,发病与患者肝硬化及门脉高压严重程度无明显相关,患者疾病确诊时往往已处于疾病晚期,出现右心功能衰竭等表现,严重影响患者预后及生存[1,2]。初步流行病学研究提示2%~6%肝硬化患者合并PPHT,推测临床上可能存在着相当程度的漏诊[3]。近年来PPHT逐渐成为欧美国家研究热点,尤其是针对肺动脉高压靶向药物的使用显著改善了患者的预后。我国PPHT诊疗研究尚处于起步阶段,尤其是经右心导管检查确诊的PPHT患者诊疗证据尚不充分[4]。从PPHT发病机制而言,遗传因素在PPHT发病中起到一定作用,雌激素受体1等基因多态性与PPHT发生风险相关[5]。近年研究发现PPHT患者体内巨噬细胞迁徙抑制因子(macrophage migration inhibitory factor,MMIF)与内皮素1水平显著升高,而骨形态发生蛋白9(bone morphogenetic protein 9,BMP9)水平下降;动物模型研究也提示给予BMP9可改善肺动脉高压[6-7]。PPHT早期症状比较隐匿,往往仅表现为活动后胸闷,经胸超声心动图是PPHT筛查的主要手段,但超声心动图检查仅能提示肺动脉高压,难以区分具体肺动脉高压类型。对于临床怀疑PPHT患者,需要右心导管检查来明确诊断[8-9]。目前PPHT诊断需同时符合以下四条标准:(1)存在门脉高压;(2)完善右心导管检查明确mPAP>25 mmHg,PVR> 240 dynes/s per cm-5,PAWP<15 mmHg;(3)排除其他引起肺动脉高压原因包括容量负荷过重,心脏舒张功能不全,梗阻/限制性肺疾病及睡眠呼吸暂停等。PPHT根据右心导管检查mPAP水平可分为轻度(25≤mPAP<35 mmHg)、中度(35≤mPAP<45 mmHg)与重度(mPAP≥45 mmHg)[3]。本例患者在手术前例行超声心动图检查偶然发现肺动脉高压,进一步深入检查才最终诊断,并根据平均肺动脉压水平确定为重度PPHT。
肺动脉高压靶向药物治疗在一般肺动脉高压患者已应用数年,充分证据提示可明确改善患者预后。但鉴于肝硬化患者应用这些药物安全性等因素的考虑,这些药物用于肝硬化门脉高压患者中的随机对照研究证据近年来才逐渐积累[10]。2019年Sitbon 等[11]报道了首个针对PPTH的随机对照研究,明确了内皮素受体拮抗剂马昔腾坦可显著降低患者PVR且无显著药物不良反应。2020年Preston等[12]报道安贝生坦治疗PPTH的前瞻性、多中心、开放研究结果提示安贝生坦单药可改善患者肺血流动力学指标,但不能改善患者6 min步行时间。Savale等[13]对肺动脉高压靶向药物治疗PPTH的真实世界数据汇总分析提示,联合应用不同类型靶向药物有助于进一步改善患者预后。本例患者即采用了内皮素受体拮抗剂马昔腾坦与5型磷酸二酯酶抑制剂他达拉非联合治疗,初步治疗显示了良好的疗效与安全性。对于PPTH需行肝移植患者而言,需要在肝移植前评估mPAP情况,对于mPAP≥35 mm Hg患者需要在术前应用肺动脉高压靶向治疗药物将患者mPAP将至<35 mmHg水平以改善患者肝移植后生存情况[14-15]。
综上,我们报道了一例肺动脉高压靶向治疗药物联合治疗PPTH患者的病例,后续会继续随访患者靶向药物长期疗效及预后情况。我国PPTH诊疗与研究尚处于起步阶段[16],建议肝病专科医师加强对于PPTH认知,加强与肺血管专科医师合作,开展多中心前瞻性研究,优化我国PPTH患者诊疗并切实改善患者预后。
