以肺部感染为诱因的糖尿病酮症1例诊治回顾
2021-09-27张雪归婕妤朱才云
张雪,归婕妤,朱才云
上海市嘉定区马陆镇社区卫生服务中心老年护理病房,上海201801
随着国家社会经济的发展和居民生活水平的提高,糖尿病的发病率及患病率亦逐年升高。糖尿病酮症酸中毒(DKA)是糖尿病的急性并发症之一,近年来研究证实2型糖尿病并发糖尿病酮症(DK)或糖尿病酮症酸中毒(DKA)的发病率呈上升趋势[1]。社区医院老年护理病房主要收治符合老年照护评估等级6级的慢性病患者,对于糖尿病急性并发症的处理也仅以低血糖昏迷多见,而糖尿病酮症酸中毒病例相对少见,社区医生对其认识不足,诊疗处置上仍有欠缺。谢文超等[2]两位社区医生研究表明,既往基层医生在糖尿病酮症酸中毒诊治过程中曾发生误诊,对患者预后造成影响。该社区老年护理病房2019年12月—2020年10月期间,一例以肺部感染为诱因的糖尿病酮症住院患者,现将此病例诊治过程进行回顾性分析,为社区全科临床诊疗思维提供探讨,现报道如下。
1 病历资料
患者男性,82岁。2019年12月16日因“双下肢乏力3年余”入住社区老年护理病房,长期卧床中。2020年10月12日住院期间出现咳嗽、咳痰,痰液呈白色黏稠状,不易咳出,伴发热,体温最高39.0℃,有畏寒、寒战、胸闷气促、头痛、烦躁、乏力不适,无胸痛、恶心呕吐、意识丧失。口唇轻度干燥,口渴明显,饮水量约3 000 mL/d,尿频,呼吸加深加快,有烂苹果味。病程中患者精神萎靡、胃纳差、睡眠可、大便困难、小便如常,体质量近期略有下降。既往糖尿病史15年,住院期间服用盐酸二甲双胍缓释片500 mg 3次/d、伏格列波糖片0.2 mg 3次/d,血糖控制可。有高血压病史10年,长期服用非洛地平缓释片,血压控制尚可。有左手第5指残端修整术史、有颈椎手术史。否认其他慢性疾病史。否认肝炎、结核等传染病史。否认食物、药物过敏史。否认吸烟、饮酒等不良嗜好史。否认糖尿病家族史。查体:T 39℃,P 123次/min,R 20次/min,BP 129/76 mmHg,SpO277%。身高163 cm,体质量68 kg,BMI 25.59 kg/m2,腰围90 cm,臀围90 cm,腰臀比1.0。神志清、精神萎、对答欠佳。急病面容,口唇轻度干燥,皮肤巩膜无黄染,双眼眼睑略有浮肿、下垂。眼球轻度凹陷,眼球活动正常,无震颤。两肺呼吸音粗,左下肺可闻及少许湿啰音。心率123次/min,律齐,各瓣膜区未闻及明显杂音,全腹软,无压痛及反跳痛,肝区肾区叩痛阴性,肝脾肋下未及。双下肢无水肿,双下肢肌力IV级,双上肢肌力V级,四肢肌张力正常,病理征阴性。双侧针刺觉、震动觉、温度觉正常,双侧膝反射、踝反射正常,双侧足背动脉搏动减弱。无足部溃疡。当日辅助检查:血常规示WBC 9.38×109/L,N 81.70%,CRP 109.50 mg/L。尿常规示尿蛋白+,葡萄糖+++,酮体++++。空腹血糖10.7 mmol/L,餐后2 h血糖14.4 mmol/L。心电图示窦性心动过速,左前分支阻滞。立即予面罩吸氧(6 L/min)、留置胃管,监测血糖;0.9%氯化钠注射液100 mL+注射液头孢曲松钠2 g、0.9%氯化钠注射液500 mL+盐酸左氧氟沙星注射液400 mg静滴联合抗感染、0.9%氯化钠注射液100 mL+二羟丙茶碱注射液0.5 g静滴解痉平喘、0.9%氯化钠注射液100 mL+盐酸溴己新注射液8 mg静滴化痰、注射液奥美拉唑钠40 mg静推抑酸护胃,5%葡萄糖注射液500 mL+生物合成人胰岛素注射液(诺和灵R)6 U静滴降糖治疗、静脉营养支持、大量补液。
治疗经过:自发病以来,患者血糖波动明显,见表1,空腹血糖在11 mmol/L左右,随机血糖15~16 mmol/L左右,10月16日予停用口服降糖药物,改用0.9%氯化钠注射液250 mL+诺和灵R12 U静脉滴注维持3 h降糖治疗,甘精胰岛素注射液8 U晚睡前皮下注射控制血糖。10月17日根据血糖监测结果,调整降糖方案为诺和灵R早-中-晚:6 U-6 U-6 U皮下注射、甘精胰岛素注射液6 U晚睡前皮下注射降糖治疗。10月19日尿酮体和尿蛋白转阴,尿糖有所好转,但咳嗽、咳痰未见明显好转,加用0.9%氯化钠注射液100 mL+地塞米松磷酸钠注射液5 mg静滴抗炎(连续应用3 d),应用动态血糖监测,见图1、图2。10月22日复查血常规示正常,咳嗽、咳痰较前明显好转,提示感染有所控制。10月23日患者餐前血糖波动明显,最低4.2 mmol/L,最高9.3 mmol/L,暂停三餐前短效胰岛素治疗,改为盐酸二甲双胍片口服,250 mg,2次/d,保留甘精胰岛素注射液6 U晚睡前皮下注射降糖。10月25日患者空腹血糖偏低,暂停睡前甘精胰岛素注射,继续予口服盐酸二甲双胍片控制血糖。10月26日结合临床症状体征及实验室检查结果,肺部感染好转,抗感染第14天,停补液。此后患者血糖控制平稳。

图1 每日葡萄糖总结(2020年10月19—25日)
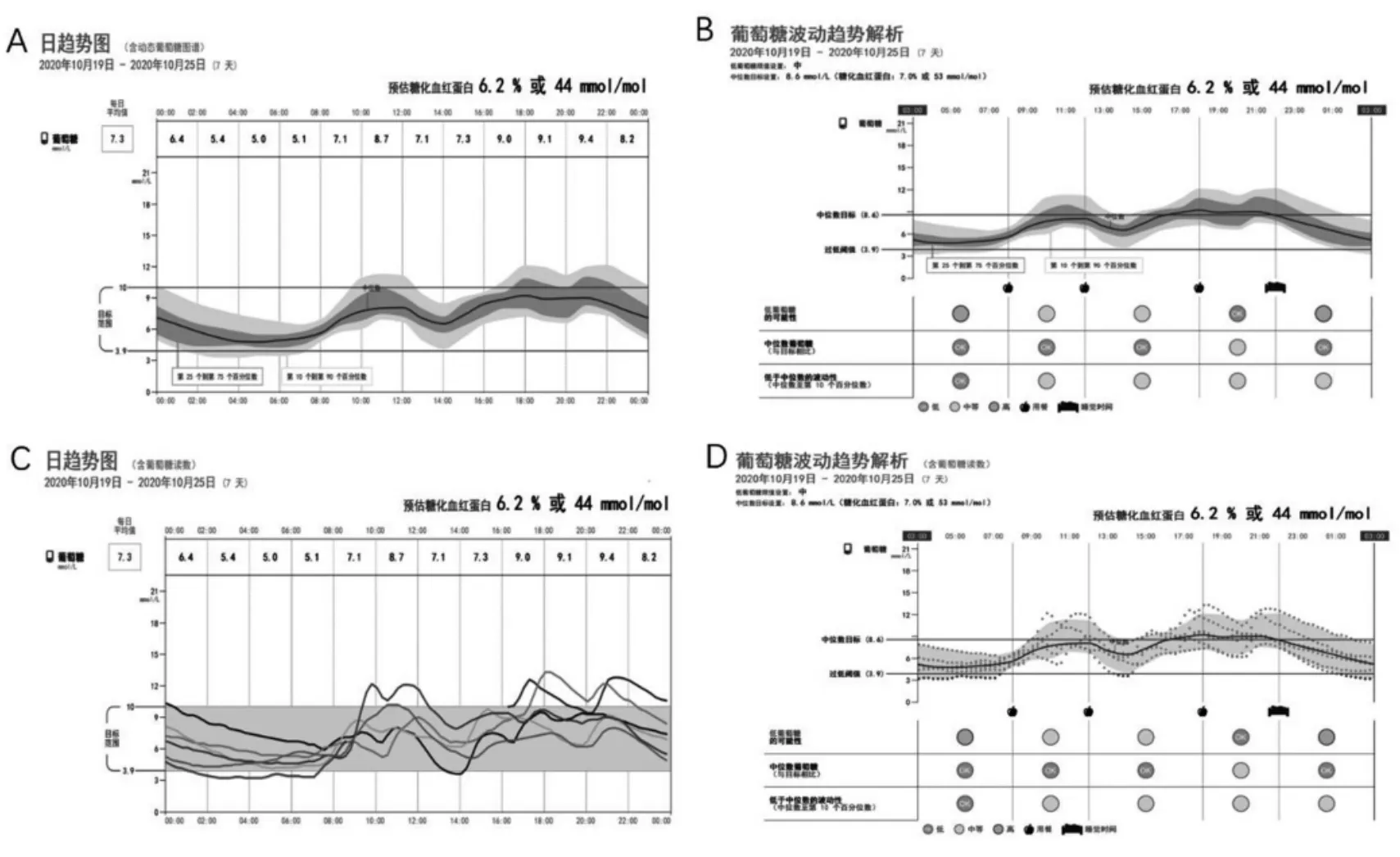
图2 葡萄糖波动日趋势图和解析

表1 血糖记录(mmol/L)
2 其他辅助检查
2020年10月12日,血常规:WBC 9.38×109/L,N 81.70%,CRP 109.50 mg/L。尿常规:尿蛋白+,葡萄糖+++,酮体++++。心肌酶谱:肌酸激酶同工酶<2.5 ng/mL,肌钙蛋白T 0.52 ng/mL,肌红蛋白81.55 ng/mL。NT-proBNP 748 pg/mL。糖化血红蛋白:6.5%。肝肾功能未见异常。电解质:血钾4.5 mmol/L,血钠135 mmol/L,血氯96 mmol/L。甲功7项:T3 0.75 nmol/L,FT3<2.30 pmol/L,余未见异常。心电图:窦性心动过速;左前分支阻滞。
2020年10月16日,血常规:CRP 78.38 mg/L,WBC 12.43×109/L,N 67.90%。心肌酶谱正常。NT-proBNP 706 pg/mL。肝功能:白蛋白34 g/L,余正常。心电图示窦性心动过速,频发室性早搏,左前分支阻滞。
2020年10月19日,尿常规:尿糖++,尿酮体-,尿蛋白-。
2020年10月22日,血常规:白细胞8.24×109/L,中性粒细胞百分比71.7%,CRP 7.56 mg/L。肝功能:白蛋白30 g/L,余正常。肾功能未见异常。电解质:血钾4.7 mmol/L,血钠133 mmol/L,血氯100 mmol/L。
3 讨论
我国现已进入老龄化社会,2019年的数据显示,中国≥65岁的老年糖尿病患者数约3 550万,居世界首位,占全球老年糖尿病患者的1/4,且呈现上升趋势[3]。糖尿病酮症酸中毒是糖尿病的急性并发症之一,传统观点认为,糖尿病酮症酸中毒主要发生于1型糖尿病患者,其中20%~30%的患者首次就诊原因即为糖尿病酮症酸中毒[4]。但近年来研究证实2型糖尿病并发糖尿病酮症或糖尿病酮症酸中毒的发病率呈上升趋势[5-8],胰岛素用药依从性差、感染、心房颤动等是老年糖尿病患者糖尿病酮症酸中毒的重要诱因,各种诱因中又以并发肺部感染最为常见[9-12]。该例患者因家属拒绝行胸部X线片检查,故无影像学资料可供,但结合临床症状体征及实验室检查,肺部感染诊断明确。
酮症是酸中毒发生的早期,及时发现并进行治疗有助于节约医疗资源,挽救生命,遏制严重并发症的发展。糖尿病酮症酸中毒的诊断要结合病史、发病过程和体格检查,若发现患者意识障碍、酸中毒样呼吸、脱水、休克等临床表现时,则考虑糖尿病酮症酸中毒的可能性。初步实验室评估应包括血清葡萄糖、电解质与阴离子间隙、血浆渗透压、尿素氮、肌酐、尿常规等;如果患者的血清碳酸氢盐大幅降低,则应补充检测胸部X线片、血培养和糖化血红蛋白值。如果检验提示尿糖和尿酮体强阳性,同时血糖、血酮体明显升高,且血pH和CO2结合能力降低,则无论是否有糖尿病病史,均可诊断为糖尿病酮症酸中毒[7,13]。临床上糖尿病酮症酸中毒分为3个阶段:①早期主要以血液中酮体升高为主,称酮血症。②随着病情发展,初期人体尚能代偿,pH值正常,属代偿性酮症酸中毒;晚期失代偿,血pH值下降,为失代偿性酮症酸中毒。③病情进一步发展加重,患者出现意识障碍,称酮症酸中毒昏迷。目前临床上因该症延误诊断造成死亡的情况较常见[14]。该患者在诊疗初期,因社区实验室检查不完善,无血酮、血气分析等检查,故当时对糖尿病酮症诊断存在疑问,此后通过区域医联体请到上级医院内分泌科专家进行病例讨论,结合症状体征及实验室检查,确诊为糖尿病酮症。另在专家指导下应用动态血糖仪器监测患者急性期血糖变化情况,根据血糖数值严格按照糖尿病酮症酸中毒的治疗原则进行诊治,从而尽快补液恢复血容量、降低血糖血酮、纠正电解质及酸碱失衡,积极寻找并去除诱因、防治并发症、降低病死率[15-16]。
该案例在诊治过程中充分利用了动态血糖图谱,见图1、图2。动态血糖监测中葡萄糖目标范围内时间(TIR)是指24 h内葡萄糖在目标范围的时长或所占的百分比,成人糖尿病患者中TIR的血糖范围一般界定为3.9~10 mmol/L。我国的研究表明,在2型糖尿病中TIR独立于糖化血红蛋白与糖尿病微血管并发症相关(患者中位年龄60.4岁),与心血管死亡、全因死亡相关(患者中位年龄61.7岁)[17]。2020版中国2型糖尿病防治指南将TIR作为糖尿病管理中评价血糖控制水平的一个指标,但尚缺乏针对老年糖尿病患者的研究证实。该例病例根据动态血糖监测结果,在10月23日、10月25日患者出现血糖波动时及时调整了降糖方案,避免了低血糖的发生;另外也可从宏观上了解患者正常饮食一周内不同时段的血糖波动情况,为患者疾病稳定期降糖方案提供参考。
老年糖尿病患者通常病程较长,并发症、伴发病多,应进行个体化的生活方式干预和健康教育,在此基础上联合降糖药物治疗才能更好控制血糖。生活方式干预是老年糖尿病患者的基础治疗,营养治疗应贯穿于糖尿病治疗的全程,而运动是预防和治疗老年糖尿病的有效方法之一,以规律运动为主的生活方式干预可以改善糖尿病患者的胰岛素抵抗[18]。在生活方式方面,该患者入院以来首选在营养治疗上进行干预,根据成人糖尿病热能供给量表,结合患者的身高、体质量对其进行了每日热能供给量的计算,即该患者全日所需热能为609 kcal、蛋白质31 g、脂肪17 g、碳水化合物84 g,在一日三餐中按照上述能量供给数值进行相应饮食搭配,从而将营养治疗贯穿于糖尿病治疗全过程[19]。在运动方面,对于长期卧床患者,无法做到常规运动方式,这时则可充分利用院内资源,在疾病稳定期采取床上康复项目进行,即手法按摩、气压治疗等。另外,该例患者在入院后即对其进行了相关心理行为测试,评估后结果为老年人生活自理能力评估-重度依赖(10分),老年人认知功能及情感状态-粗筛均为阴性,焦虑自评量表-轻度焦虑(58分),压力性损伤评估-高危组(7分),老年人坠床/跌倒风险评估-存在风险(11分),服药依从性评估-好。从上述评估结果中可以看出对于住院卧床的老年患者,生活自理能力较差,日常生活都需要依靠护工照顾,对护工的依赖性较高,故对此类患者健康教育需依托护士或护工进行。
糖尿病是一种公认的身心疾病,可引起抑郁和焦虑等负面情绪,而负面情绪又会加重糖尿病[20-21]。因此心理护理显得更为重要,对于长期居住于社区病房的老人,医护应对其进行心理护理,即创造良好的环境,倾听并允许患者充分表达自己的感受,理解患者所经历的复杂的心理冲突,用善良的语言给予关心和支持,建立良好的医患关系,取得患者“健康信任感”,促进患者间良好情绪的交流,合理安排患者的生活,争取家属的配合,让患者学习参与自我管理[13,21]。随着人口老龄化的增长,老年糖尿病患者常存在多种疾病共患状态。对于糖尿病急性并发症,社区医生对其认识不足,缺乏相关的诊治经验,如何提高糖尿病酮症酸中毒的治愈率,应从以下几点入手:①作为承担“六位一体”公共卫生服务的社区卫生服务中心,应当做好一级预防工作,利用现代互联网新媒体形式开展糖尿病知识科普,为社区居民带来更专业、权威的科普知识的同时,也能丰富自身服务范畴,全面提高国民健康意识。②社区医院糖尿病酮症酸中毒等疑难病例较少,对相关疾病的诊治经验不足,加之辅助检查设备相对落后,这需要临床医生在平时要加强业务学习,熟悉糖尿病酮症酸中毒的常见临床表现及不典型临床表现,拓展临床诊疗思维,在临床工作中能够敏锐的发现疾病的异常信号,及时采取血糖、酮体等相关检查,从而提高糖尿病酮症酸中毒早期诊断的准确率。③充分利用当前区域内医联体的优势,以社区卫生服务中心为保障,以区域性医疗中心为主体,以三甲医院为龙头,对急症患者及时会诊,对危症患者做到及时上转,提高糖尿病酮症酸中毒的治愈率。
