不同甲基泼尼松龙给药方案治疗突发性耳聋疗效及安全性研究
2021-09-18张鹏鑫罗育新林欣润康炜骠何少婉吴翁利江远仕
张鹏鑫, 罗育新, 林欣润, 康炜骠, 何少婉, 吴翁利, 江远仕
汕头大学医学院第二附属医院 耳鼻咽喉头颈外科,广东 汕头 515041
突发性耳聋为耳鼻喉科常见疾病类型之一,好发于中老年人群[1]。随着生活节奏不断加快,超负荷工作及生活作息紊乱导致发病年龄呈持续下降趋势[2]。目前,对于突发性耳聋的发病机制尚不明确,常规改善微循环、营养神经等干预手段疗效欠佳,往往需要应用激素以提高病情控制效果[3]。近年来,甲基泼尼松龙局部给药方案已被广泛用于突发性耳聋治疗,并取得满意效果,但耳后与鼓室内给药方案的选择尚存争议[4]。本研究通过探讨甲基泼尼松龙耳后与鼓室内给药方案治疗突发性耳聋患者的疗效及安全性,旨在为给药方案的选择提供参考依据。现报道如下。
1 资料与方法
1.1 一般资料 选取汕头大学医学院第二附属医院自2016年11月至2020年12月收治的107例初治突发性耳聋患者为研究对象。纳入标准:符合突发性耳聋诊断标准[5];既往未接受任何治疗;年龄18~65岁。排除标准:中耳炎者;内耳畸形者;内听道或桥小脑角占位者;对研究药物过敏者;妊娠或哺乳期女性。根据不同给药方式将其分为A组(n=57)与B组(n=50)。A组:男性37例,女性20例;平均年龄(41.55±5.10)岁;平均病程(19.42±4.77)d;平均听阈(74.73±22.9)dB。B组:男性28例,女性22例;平均年龄(42.86±5.32)岁;平均病程(18.79±4.50)d;平均听阈(72.90±22.92)dB。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准。所有患者均签署知情同意书。
1.2 治疗方法 两组患者均在常规改善微循环、营养神经及调节纤溶状态基础上,应用甲基泼尼松龙。A组采用耳后注射给药方案,仰卧位下保证患耳朝上,与患侧耳后沟上1/3处斜向外耳道后上方穿刺,针头达颅骨骨面时,停止进针。注入甲基泼尼松龙40 mg,连续注射3 d。B组采用鼓室内注射给药方案,仰卧位下保证患耳朝上,耳内镜直视下,在鼓膜表面注射l%利多卡因完成表面麻醉。待麻醉起效后,于鼓膜前下或后下象限完成鼓室穿刺,缓慢注入甲基泼尼松龙0.4 ml/25.0 mg,保证药液充满鼓室。注射完成后保持患耳向上,平卧位30 min,避免吞咽或交谈,隔日注射1次,连续用药3次。
1.3 观察指标及疗效评价标准 采用麦立声AD-104型听力计检测两组患者0.5、1.0、2.0、4.0、8.0 kHz听阈频率下听力水平。记录并比较两组患者不良反应发生情况,包括耳内烧灼、一过性眩晕、一过性耳内疼痛及注射区域胀痛。疗效评价标准[6]:痊愈,受损频率听力恢复至发病前水平;显效,受损频率听力改善>30 dB;有效,受损频率听力改善15~30 dB;无效,未达上述标准。
总有效率=(痊愈+显效+有效)例数/总例数×100%

2 结果
2.1 两组治疗的总有效率比较 A组:痊愈6例,显效16例,有效23例,无效12例。B组:痊愈9例,显效18例,有效15例,无效8例。B组患者治疗的总有效率为84.00%(42/50),显著高于A组的78.95%(45/57),差异有统计学意义(P<0.05)。
2.2 两组治疗后不同听阈频率下听力水平比较 两组患者治疗后0.5、1.0、2.0 kHz听阈下听力水平比较,差异均无统计学意义(P>0.05)。B组患者治疗后4.0、8.0 kHz听阈下听力水平均显著优于A组,差异均有统计学意义(P<0.05)。见表1。
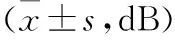
表1 两组患者治疗后不同听阈频率下听力水平比较
2.3 两组患者不良反应发生率比较 A组:注射区域胀痛7例。B组:耳内烧灼5例,一过性眩晕3例,一过性耳内疼痛1例。A组、B组患者不良反应发生率分别为12.28%(7/57)、18.00%(9/50),差异无统计学意义(P>0.05)。
3 讨论
目前认为,突发性耳聋可能与病毒感染、微循环障碍、免疫性炎症损伤及迷路膜破裂等有关[7-8]。对于突发性耳聋患者,临床往往通过扩张血管、营养神经及激素冲击等手段治疗[9]。全身糖皮质激素应用已被证实能够快速有效抑制内耳慢性炎症,改善内耳微循环,纠正内耳组织间液电解质平衡紊乱;但需要注意耳内血—迷路屏障作用,单纯全身糖皮质激素给药往往无法在靶器官内蓄积足够血药浓度,药物难以获得持续治疗效果,即使增加糖皮质激素全身给药剂量也难以获得令人满意效果,且易导致严重不良反应[10]。基于以上问题,越来越多的学者开始探究糖皮质激素局部注射给药方案,其中以耳后给药和鼓室内给药最为常见[11]。鼓室内给药依赖于圆窗膜高物质通透性,药物可快速透过圆窗膜被局部组织吸收,保证淋巴内蓄积血药浓度达到治疗水平,并发挥更为持久的治疗效应[12]。有研究显示,糖皮质激素局部给药的药物浓度可达全身给药的50~100倍,同时甲基泼尼松龙在外淋巴液内血药浓度维持时间往往更长[13]。甲基泼尼松龙鼓室内给药用于突发性耳聋治疗具有以下优势[14]:靶向给药保证药物能够迅速结合在内耳激素受体内发挥治疗作用;可避免血—迷路屏障对于药物吸收的影响,提高靶器官内耳淋巴液内较高血药浓度;降低全身激素浓度水平,扩大药物应用人群,如心脑血管疾病、糖尿病或消化道溃疡等禁忌使用激素者。鼓室内糖皮质激素注射属于有创操作,可能引起中耳感染,如不当操作还易导致鼓膜穿孔,发生一过性眩晕或疼[15]。基于此,临床医师考虑采用耳后激素注射给药,通过耳后皮下吸收后回流至耳后静脉,再经乳突导静脉进入乙状窦、听泡及外淋巴液,从而获得与鼓室内注射相同药物维持效果[16-17]。
本研究结果显示,B组患者治疗的总有效率为84.00%(42/50),显著高于A组的78.95%(45/57),差异有统计学意义(P<0.05)。这表明,甲基泼尼松龙耳后与鼓室内给药方案治疗突发性耳聋患者均可获得良好疗效,且鼓室内给药疗效优于耳后给药。本研究结果显示,B组患者治疗后4.0、8.0 kHz听阈下听力水平均显著优于A组,差异均有统计学意义(P<0.05)。这表明,鼓室内给药方案在治疗高频听力下降的突发性耳聋患者明显优于耳后给药。此外,A组、B组患者不良反应发生率分别为12.28%(7/57)、18.00%(9/50),差异无统计学意义(P>0.05)。这一结果说明,耳后给药与鼓室内给药的不良反应发生率均较低,安全性均较高。
综上所述,甲基泼尼松龙耳后与鼓室内给药方案治疗突发性耳聋患者均可获得良好疗效,且鼓室内给药方案更有助于改善高频听力下降。
