老年糖尿病患者慢性心力衰竭时发生心肾综合征的危险因素评估
2021-09-17刘艳石
刘艳石,王 英
(天津市宁河区中医医院,天津 301500)
老年慢性心力衰竭(CHF)患者出现慢性肾功能不全(CRF)时,心力衰竭与肾脏衰竭相互影响形成恶性循环,往往提示预后不良并逐渐引起医学界重视。2010年急性透析质量指导组(ADQI)发表专家共识将这种病理现象定义为心肾综合征(Cardiorenal Syndrome,CRS),内容为在心、肾功能紊乱的病理状态下,一个器官的急性、慢性功能损伤导致另一个器官的急性或慢性功能受损[1]。在CHF诱发CRS过程中有很多全身因素的参与,其中多项研究表明糖尿病是老年CHF患者发生CRS的独立高危因素[2-4],但在临床工作中如何评估糖尿病促使CHF患者发生CRS并没有具体的方法和内容,所以本文回顾性分析了糖尿病相关指标及糖尿病并发症对促进糖尿病CHF患者发生CRS的影响,寻找具体高危因素为临床工作提供参考。
1 资料与方法
1.1研究对象:选择2010年1月~2020年1月间本院收治的358例老年(>60岁)CRF合并糖尿病患者的临床资料,按照是否发生CRS型分为CRS组(n=62)和非CRS组(n=296),本次研究经过本院医学伦理委员会同意。诊断标准:①心力衰竭诊断依据Framingham心力衰竭诊断标准[5];②糖尿病诊断依据世界卫生组织1999年糖尿病诊断标准[6];③CRS-2诊断参照急性透析质量指导组(ADQI)定义标准[1];④糖尿病视网膜病变诊断和分期采用2002年悉尼国际眼科学会议制订的新的糖尿病视网膜病变国际分型标准[7];⑤糖尿病周围神经病变[8];⑥糖尿病周围血管病变[9]。入选标准:①符合心力衰竭诊断;②心功能分级为纽约心脏协会(NYHA)Ⅱ级和Ⅲ级;③具有糖尿病病史。排除标准:急性心肌梗死、慢性肾炎导致的慢性肾功能不全、严重感染、恶性肿瘤史。
1.2方法:收集患者性别、年龄、体重指数、平均动脉压等一般资料,糖尿病周围神经病变,糖尿病周围血管病变,糖尿病视网膜病变的发病情况,记录24 h尿白蛋白>300 mg的患者情况,收集空腹血糖FBG(mmol/L),糖化血红蛋白(HbA1c)、三酰甘油(TG)、总胆固醇(TC)、血清白蛋白(ALB)、谷草转氨酶(AST)、谷丙转氨酶(ALP)、血肌酐(SCr)、尿素氮(BUN)、尿酸(UA)、脑利钠肽(BNP)、左室射血分数LVED等临床生化检查指标。使用 CKD-EPI 方程计算肾小球滤过率(glomerular filtration rate,GFR)。
2 结果
2.1两组一般情况比较:两组患者性别、年龄、体重指数、平均动脉压等一般临床资料差异无统计学意义(P>0.05)。两组患者GFR、糖尿病发病年限、糖尿病并发症发病情况、24 h尿白蛋白>300 mg患者比例比较,差异具有统计学意义(P<0.05)。见表1。

表1 一般情况及并发症比较
2.2两组患者实验室检查指标及辅助检查比较:比较两组患者实验室检查指标,CRS组患者FBG、HbA1c、TG、BUN、SCr、UA、BNP高于非CRS组,差异有统计学意义(P<0.01);ALB、LVEF低于非CRS组,差异有统计学意义(P<0.01)。两组TC、AST、ALT,差异无统计学意义(P>0.05)。见表2。
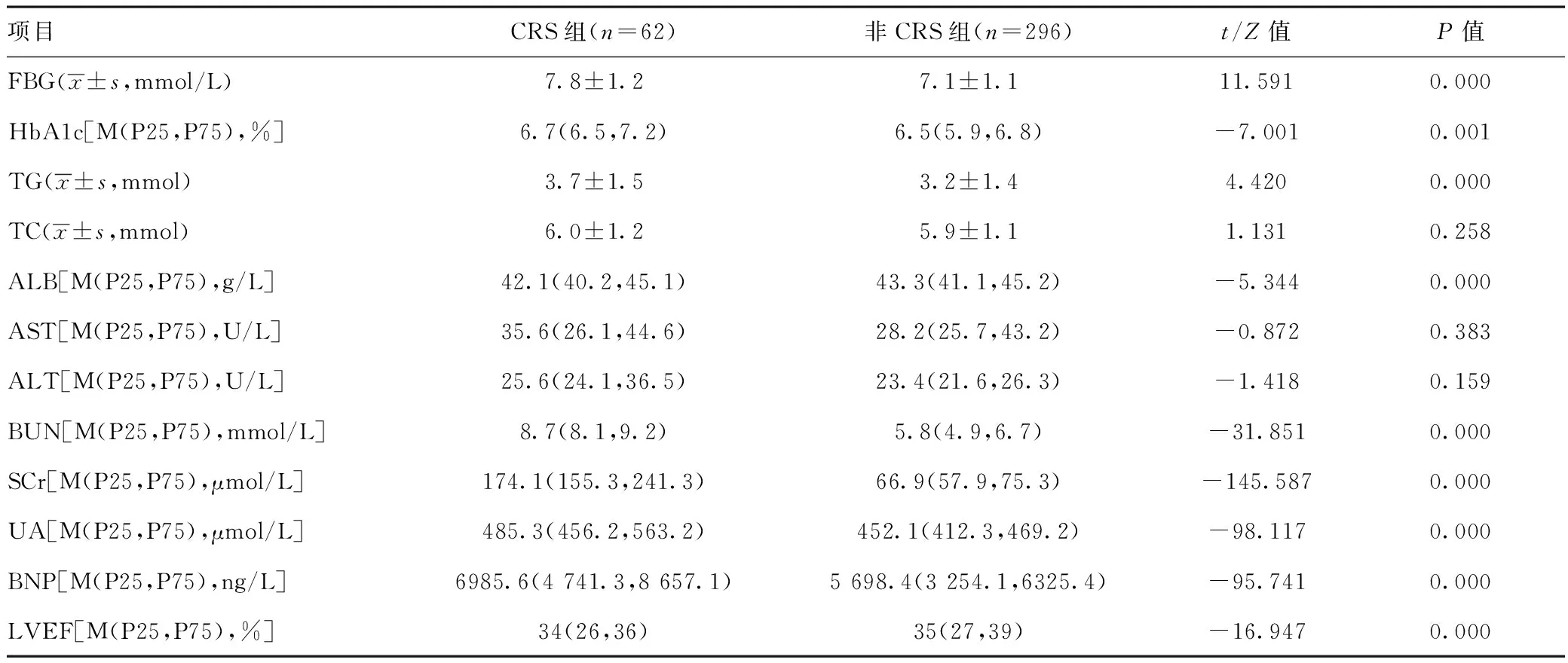
表2 生化指标及辅助检查比较
2.3logistic回归分析:将单因素方差分析中具有统计学意义的糖尿病及其并发症相关指标引入方程,逐一进行二元logistic回归分析,结果发现过高的空腹血糖、糖化血红蛋白、糖尿病发病年限是老年糖尿病心力衰竭患者发生CRS的危险因素;糖尿病的视网膜病变、周围血管病变、周围神经病变和24 h尿白蛋白>300 mg同样是老年糖尿病心力衰竭患者发生CRS的危险因素。见表3。
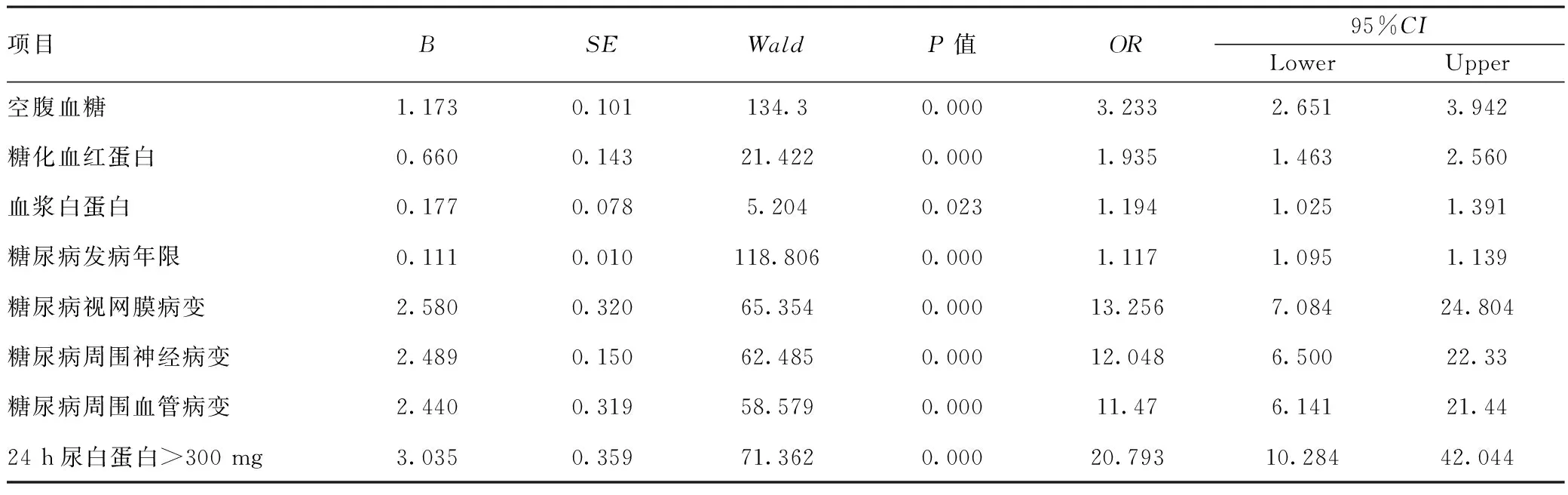
表3 糖尿病相关指标及并发症对CRS发生风险的logistic回归分析
3 讨论
老年CHF患者具有多病因共存,合并症多且复杂的特点[10],95%的老年心衰患者合并至少1种非心脏性疾病,糖尿病是其最常见合并症之一[11]。近些年随着我国人口老龄化与生活方式的变化,糖尿病从少见病变成一个流行病,糖尿病患病率从1980年的0.67%飙升至2013年的10.4%[12],导致临床上老年CHF合并糖尿病患者很常见。本研究回顾性分析发现随着糖尿病发病年限的增高,老年患者发生CRS的风险明显增高,所以针对高糖尿病病龄的老年CHF患者临床诊治要格外注意CRS的发生。
本研究发现高空腹血糖和高糖化血红蛋白是老年CHF患者发生CRS的高危因素,而高血糖和高糖化血红蛋白具有一致性,所以良好的控制空腹血糖是降低CRS发生的关键。本研究发现CRS组患者24 h尿白蛋白>300 mg的比例要高于非CRS组,logistic回归分析也表明24 h尿白蛋白>300 mg是CRS发生的危险因。有研究表明,尿微量白蛋白增高程度与糖化血红蛋白的增高有关,而尿微量白蛋白是糖尿病早期肾脏损害的灵敏指标,联合检测 HbA1C、mAlb 水平对糖尿病肾病的早期预防诊断及治疗有重要意义[13-14]。由此可见CRS组患者HbA1C、mAlb水平高于非CRS组提示糖尿病肾病可能,由于CRS组患者本身存在糖尿病肾病,而CHF导致患者肾脏灌注不足,加速了肾脏损伤进而出现CRS。
糖尿病成为老年CHF患者发生CRS的危险因素的主要原因是糖尿病对人体靶器官的损伤,糖尿病对靶器官的损伤具有很多相同的病理生理机制[15-18],其中较为典型而且具有共性的途径有胰岛素抵抗,多元醇通路的激活,己糖胺途径的激活,蛋白激酶C途径激活,糖基化终末产物形成,高糖导致线粒体产生过量过氧化物引起氧化应激等,这些异常的病理反应是导致糖尿病患者血管神经和靶器官损伤的病因,同时也是糖尿病靶器官损伤存在内在联系的病理基础。糖尿病对靶器官的损伤可以是单个脏器或多个脏器同时出现损伤,各损伤脏器间又可以相互影响,有研究发现存在糖尿病视网膜病变的患者发生糖尿病肾病的概率是无糖尿病视网膜病变患者的13.39倍[19],同时糖尿病视网膜病变是糖尿病肾病进展为肾功能不全的独立危险因素[20]。同样糖尿病可以促进心脏动脉更容易出现粥样硬化导致心脏缺血和心力衰竭[21],在心力衰竭时肾脏灌注减低导致肾脏RAAS的激活[22],肾脏交感神经系统的活化以及慢性炎性反应状态,而这些病理反应又可以促进心力衰竭的恶化,进而形成CRS的循环模式。本文回顾性分析发现,糖尿病视网膜病变、糖尿病周围神经病变、糖尿病周围血管病变均是老年糖尿病CHF患者发生CRS的独立危险因素,这其中必然与糖尿病导致靶器官损伤和受损靶器官相互影响的病理变化密不可分。
综上所述,老年糖尿病CHF患者要严格控制空腹血糖和糖化血红蛋白以减少CRS的发生,而24 h尿蛋白>300 mg,糖尿病视网膜病变、糖尿病周围神经病变、糖尿病周围血管病变是老年CHF发生CRS的高危因素,如老年糖尿病CHF患者出现上述情况,则需要加强对肾脏的保护以减少CRS的发生。
