双夹技术治疗颅内微小动脉瘤的疗效分析
2021-09-23宗钢沈杰汪宇阳马春春赵兵
宗钢,沈杰,汪宇阳,马春春,赵兵
颅内微小动脉瘤(tiny intracranial aneurysms,TIA)是指直径≤3 mm的颅内动脉瘤[1-2]。由于其复杂的形态学和病理学特征,增加了治疗的难度;因此如何更有效地治疗目前仍存在争议[3]。大多数学者认为显微外科手术夹闭动脉瘤是治疗微小动脉瘤的一种合理的选择;据以往的研究报道,微小动脉瘤(破裂和未破裂)的手术治疗效果令人满意,病死率和致残率均很低[4]。
微小动脉瘤的手术治疗过程中需要特殊的考虑,以尽量减少并发症的发生。由于微小动脉瘤的形态特点,手术中往往选择迷你型动脉瘤夹,但是迷你型动脉瘤夹的闭合力比标准的动脉瘤夹小[5],因此在释放动脉瘤夹的过程中可能发生动脉瘤夹滑脱。近年,Kiran等[4]提出了一种新技术,术中将两个动脉瘤夹相互平行释放以夹闭微小动脉瘤(双夹技术)。随后,多个中心也报道了该技术在微小动脉瘤显微手术治疗中的使用[1-2,5]。安徽医科大学第二附属医院神经外科自2017年1月—2020年1月应用双夹技术治疗24例微小动脉瘤患者,取得良好的效果。本研究对24例患者的临床资料进行回顾分析,探讨该技术的安全性和有效性,以期为微小动脉瘤的手术治疗提供借鉴。
1 资料与方法
1.1 一般资料 本组患者中男8例,女16例;年龄19~74岁,平均年龄(55.8±12.9)岁;破裂动脉瘤患者17例(其中多发动脉瘤3例),未破裂动脉瘤患者7例;共计27个动脉瘤,其中破裂动脉瘤17个(63.0%)、未破裂动脉瘤10个(37.0%);合并高血压病15例(62.5%)、 糖尿病3例(12.5%)、肾病综合征及瓣膜性心脏病各1例(4.2%);Hunt-Hess分级:破裂动脉瘤患者中Ⅰ级1 例、Ⅱ级11例、Ⅲ级5例,未破裂动脉瘤患者均为 0级;改良Fisher分级:破裂动脉瘤患者中Ⅰ级1 例、Ⅱ级15例、Ⅲ级1例,未破裂动脉瘤患者均为0级;其余资料见表1。 纳入标准:(1)CTA或DSA确诊存在最大直径≤3 mm的颅内囊性动脉瘤;(2)动脉瘤形态不规则;(3)接受开颅行双夹技术治疗。排除标准:(1)动脉瘤最大直径>3 mm;(2)接受血管内介入治疗;(3)动脉夹层、假性动脉瘤、血泡样动脉瘤、创伤性动脉瘤、动脉壶腹。

表1 本组患者的临床资料(n=24)
1.2 影像学资料 所有患者术前均经CTA、MRA或DSA检查确诊,动脉瘤最大直径1.1~3.0 mm,平均(2.49±0.49)mm;动脉瘤瘤颈直径1.4~3.0 mm,平均(2.19±0.51)mm。其中前交通动脉瘤11个(40.7%)、大脑中动脉M1段末端分叉部动脉瘤6个(22.2%)、M2段动脉瘤2个(7.4%)、后交通动脉瘤4个(14.8%)、脉络膜前动脉瘤2个(7.4%)、大脑前动脉 A1段动脉瘤2个(7.4%)。
1.3 手术方法 解剖外侧裂前部释放脑脊液,蛛网膜剥离后,暴露载瘤动脉、动脉瘤及分支血管。临时阻断载瘤动脉,首先将第一个动脉瘤夹于动脉瘤顶部释放,对于未破裂动脉瘤可选择迷你型动脉瘤夹;对于破裂型动脉瘤,如瘤颈部与周围组织粘连而无法有效暴露,可选择标准动脉瘤夹,并根据动脉瘤位置以及与载瘤动脉的角度选择合适型号的动脉瘤夹;然后将第二枚动脉瘤夹与第一枚平行释放,彻底消除动脉瘤颈。夹闭动脉瘤后,术中使用荧光造影观察载瘤动脉及远端血管有无狭窄、瘤颈有无残留。并调整第二枚动脉瘤直至满意。最后,根据术者的经验可以去除第一个动脉瘤夹或将其保留在适当的位置。
1.4 术后观察随访及预后评价 所有患者术后1周内均行CTA检查,以确定是否存在残余动脉瘤。患者术后随访至少6个月;并于术后6~24个月复查DSA,确定有无动脉瘤复发及载瘤动脉狭窄。术后6个月时采用改良Rankin量表(modified Rankin scale,mRS)评分评估功能恢复状况,mRS评分<2分为预后良好。

2 结 果
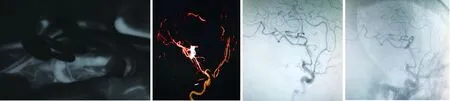
2.1 手术效果 本组患者的27个动脉瘤均通过双夹技术治疗成功;最终11个动脉瘤(40.7%)保留2枚动脉瘤夹,16个动脉瘤(59.3%)去除了第一枚动脉瘤夹仅保留第二枚动脉瘤夹;双夹技术成功率为100%,动脉瘤夹位置满意率100%。术中荧光造影及术后1周复查头颅CTA,均证实无1个动脉瘤颈残留,无载瘤动脉及远端血管狭窄(图1-5)。

图1 术前头颅CT示蛛网膜下腔出血及脑内血肿

2.2 并发症 围手术期发生并发症者5例(18.5%),其中术中动脉瘤破裂出血3例(11.1%),均为破裂动脉瘤,在暴露动脉瘤时再次破裂出血;由于使用临时阻断技术及双夹技术,均能迅速控制出血,术中出血量均小于100 mL;未破裂动脉瘤术中无1例出血。所有患者均无围手术期输血,未发生神经系统缺损症状。1例前交通破裂动脉瘤患者术后因脑积水加重行脑室穿刺外引流术,术后1周恢复正常,出院时mRS评分1分;1例左侧大脑中动脉M2段破裂动脉瘤患者合并脑内血肿,术后脑肿胀加重,表现为意识障碍程度加深、右侧肢体肌力减弱,即行DSA检查示左侧大脑中动脉痉挛明显,予以法舒地尔灌注后好转;出院时右下肢肌力4级,mRS评分1分。
2.3 预后 术后随访无患者发生再出血,无患者死亡。患者出院后6~24个月复查 DSA示,均无动脉瘤复发及载瘤动脉狭窄(图6)。术后6个月,所有患者的mRS评分均<2分,均预后良好(100%)。
3 讨 论
颅内微小动脉瘤的治疗原则和治疗方式目前仍然是一个难题[1]。对于破裂微小动脉瘤建议早期治疗,但对于未破裂动脉瘤是否需要治疗仍存在争议。近来研究发现,亚洲人群微小动脉瘤发生破裂的比例高于西方人,3年随访的年破裂风险为0.45%[6],且呈现逐年增加的趋势[7]。对于形态不规则、随访中动脉瘤大小变化的微小动脉瘤,已经有越来越多的学者倾向于早期干预治疗[8-9]。
对于颅内微小动脉瘤,无论是开颅夹闭还是血管内介入治疗,都有较大难度和风险。 既往文献报道,对于破裂的微小动脉瘤开颅夹闭动脉瘤的临床效果优于血管内治疗[10]。而随着材料学的进步以及术者对于介入治疗的理解深入、手术技术提高、经验的累积等因素下,近年血管内介入治疗颅内微小型动脉瘤取得了满意的临床效果[11-13],并且两者的远期临床效果几乎相同,而血管内介入治疗的近期临床效果要优于开颅手术治疗[14-15]。因此,目前国内大多数中心对于微小动脉瘤均首选血管内介入治疗。然而,对于相对宽颈动脉瘤往往需支架辅助栓塞,治疗过程对材料需求高、操作复杂,且术后需长期口服抗血小板药物,增加了患者出血风险。对于合并脑内血肿及脑积水的患者,开颅手术不仅能夹闭动脉瘤,同时能清除脑内血肿、缓解颅高压。因此,开颅手术是对血管内治疗的补充,也是一种颅内微小动脉瘤有效的治疗方式。
在以往的研究中,颅内微小动脉瘤的动脉瘤夹的滑移率报道各不相同[1-2,4-5]。其原因是由于动脉瘤壁的弹性粘稠度以及动脉瘤的体/颈较低,使得直接夹闭动脉瘤颈比较困难。而双夹技术通过为第二个动脉瘤夹提供一个支撑结构,从而稳定了第二个动脉瘤夹并降低了夹滑率,更能有效夹闭动脉瘤颈。本组患者中无1例患者发生动脉瘤夹的滑移,夹闭动脉瘤的完全闭塞率为100%。本研究的经验是第一枚动脉瘤夹选择迷你型直夹,并于动脉瘤体底部释放,第二枚动脉瘤夹平行于第一枚动脉瘤颈部释放。如果第二枚动脉瘤夹选择迷你直夹,由于考虑迷你夹的闭合力仅约110~130 g,而标准夹的闭合力是150~200 g,则选择保留双迷你直夹,这样可减少由于闭合力不足所导致动脉瘤再出血及复发的概率;如果第一枚动脉瘤夹和瘤颈的距离可以释放标准型动脉瘤夹,则第二枚动脉瘤夹选择标准直型。当周围结构阻挡、没有合适的角度和视野等原因导致在释放第一枚动脉瘤夹后对周围血管或神经造成压迫,则第二枚动脉瘤夹释放后需去除第一枚动脉瘤夹。否则,需根据术者的经验和喜好选择是否去除第一枚迷你型动脉瘤夹;对于破裂型动脉瘤,动脉瘤破口处瘤体往往与周围组织粘连紧密,分离时再破裂出血的概率较高,则将动脉瘤体与少量粘连组织一起分离,当显露出动脉瘤颈部后,用第一枚可选择标准型动脉瘤直夹将瘤体及周围组织一起夹闭,在不造成载瘤动脉狭窄的前提下,第二枚动脉瘤夹选择标准型或迷你型直夹均可。
术中对微小动脉瘤破裂出血的处理也是至关重要的,动脉瘤术中破裂与多种因素相关;如手术时机、蛛网膜粘连程度、动脉瘤的位置、术者的经验等均可影响术中动脉瘤破裂的发生率。术中一旦发生动脉瘤破裂,应使用临时动脉瘤夹进行远近端控制,并选择合适的动脉瘤夹迅速夹闭动脉瘤顶端或破口,并调整第二枚动脉瘤夹有效夹闭瘤颈。而对于瘤颈处的撕裂出血,则选择完全闭塞载瘤动脉(如果存在对侧代偿),近端到远端血管吻合处理,显微缝合技术处理[16]等。本组患者中有3个破裂动脉瘤术中发生再出血(11.1%),均通过临时阻断技术以及双夹技术的操作来及时有效地夹闭了动脉瘤,避免了严重并发症的发生。这提示双夹技术能有效夹闭微小动脉瘤,并能控制术中出血。
Grasso等[2]报道了53例颅内微小动脉瘤破裂患者采用双夹技术的临床效果,15%的患者出现与手术相关的缺血,13.2%的患者发生了出血,手术相关的死亡率是0,神经功能缺失症状发生率为2.2%~5.2%;84.9%的患者获得了满意的临床预后(mRS评分<2分), 15.1%的患者临床预后较差。Kiran等[4]也报道了39例患者40个颅内微小动脉瘤采用双夹技术手术夹闭的效果,手术死亡率和致残率均为0。本研究患者的并发症发生率为18.5%,死亡率为0;术后1周CTA检查均未见动脉瘤颈残留;经术后6~24个月的随访和DSA复查,无再出血、动脉瘤复发及死亡的患者,所有患者预后均良好,永久神经功能缺损的发生率为0。本研究结果与Kiran等的报道相同;这提示双夹技术治疗的近期及远期预后良好,临床效果确切。
本研究也存在一些局限性。第一,为单中心的回顾性研究,研究中纳入了未破裂的颅内微小动脉瘤患者,可能存在选择性偏倚,并且未来可采用更客观的评估动脉瘤破裂风险的方法,如人工智能诊疗系统等[17];第二,纳入的病例数量仍然较少,需要纳入多中心的大样本病例;第三,本研究中双夹技术所使用的都是直夹,未使用其他特殊型号动脉瘤夹,如弯型夹、跨血管夹等。这可能由于微小型动脉瘤体积小,只需良好暴露动脉瘤,术者获得合适的手术视野和操作空间后,选择标准直夹及双迷你型直夹即可完全有效夹闭动脉瘤。本研究患者术后1周CTA检查及术后6~24个月复查DSA结果均证实颅内微小动脉瘤瘤颈夹闭完全,未见残留、复发。另一方面与术前病例的选择性偏倚相关;目前双夹技术的研究报道尚少,各中心的治疗经验尚不成熟,因此术前评估后考虑不能良好显露动脉瘤而需要使用特殊动脉瘤夹的病例,往往予以特殊类型动脉瘤夹直接夹闭或组合夹夹闭,或者更改为采用血管内治疗,并未尝试特殊类型双夹技术。期望未来更多使用特殊型号动脉瘤夹的双夹病例,以丰富双夹技术的使用经验。
综上所述,双夹技术是一种安全有效的颅内微小动脉瘤治疗技术,具有较高的围手术期安全性,较高的短期治愈率和临床预后良好率。这项技术对术者的技术要求较高,可以通过长期的练习来学习和应用。
