罕见肥厚性硬脑膜炎合并蛛网膜下腔出血1例报告
2021-09-10曾新,吕桦
曾 新, 吕 桦
肥厚性硬脑膜炎(hypertrophic cranial pachymeningitis,HCP)是以局限或弥漫性硬脑膜肥厚性改变为特征的一组罕见疾病。根据病因分为继发性和特发性,后者病因不明,前者其病理生理过程尚不明确,可能与Wegener肉芽肿、结节病、干燥综合征等风湿性疾病相关。HCP的临床表现取决于累及的部位,通常表现为慢性头痛、颅神经功能受损、共济失调及癫痫发作,增强头部磁共振可见局部或弥漫性硬脑膜增厚。现将我院收治的1例HCP合并蛛网膜下腔出血病例报道如下,为后续病理生理机制的研究提供一定参考。
1 病例资料
患者,男性,65岁,主因“反复头痛,面部发麻伴双眼憋胀4 y”于2021年3月16日入院。4 y前无明显诱因逐渐出现头痛,性质为钝痛,伴发热,测得最高体温为39.2 ℃,伴双下肢酸痛,胸部CT示两肺轻度间质增生伴感染,腰穿未见明显异常,头部磁共振提示多发腔梗,万古霉素抗感染加用更昔洛韦抗病毒治疗后,效果不佳,予以长期口服泼尼松片40 mg治疗,头痛较前缓解。3 y前(2018年3月)头痛复发,双侧颞部为著,性质为搏动样,1 m后(2018年4月)突发左眼闭眼不紧,口角向右歪斜,逐渐出现吞咽费力,呛咳明显,声音低沉、左眼憋胀,视物重影。于外院就诊,复查头部磁共振示:多发腔梗,腰穿检查(结果不详),诊断为:多组颅神经炎,予以地塞米松注射液治疗后,吞咽功能、呛咳及头痛均有所改善。2 y前口周及左侧鼻翼麻木明显,血清学检查:抗心磷脂抗体(ACA)阳性,β2-糖蛋白Ⅰ抗体IgG阳性,脑脊液常规正常,生化:蛋白质657 mg/L,氯化物118 mmol/L,脑脊液细胞学:提示淋巴细胞增多,颞骨CT平扫示:双侧中耳乳突炎,左侧为著。头部MRI+增强扫描示:前额部硬脑膜增厚并强化。脑干听觉诱发电位检查示:双侧Ⅰ-Ⅴ潜伏期稍延长。按“多组颅神经炎”给予糖皮质激素治疗后,口周及左侧鼻翼麻木较前好转。1 y前头痛加重,头部MRI增强扫描示;硬脑膜增厚并强化,以左侧为著(见图1)。脑脊液测压250 mmH2O,脑脊液:蛋白质452 mg/L,脑脊液自身免疫抗体、血清副肿瘤抗体、IgG4为阴性。诊断为特发性肥厚性硬脑膜炎,给予1 g甲强龙冲击,逐渐减量至醋酸泼尼松40 mg,加用利妥昔单抗 100 mg,每周一次,共4次,头痛缓解明显。4 m前(2020年11月)醋酸泼尼松减至20 mg,出现后枕部及颈部疼痛,伴面部发麻、双眼憋胀,视物不清,门诊检验结果示:白细胞计数 WBC 14.22×109/L,中性粒细胞比率 NEU 0.907,CRP 31.22 mg/L,ESR 66 mm/h。视物模糊逐渐加重,再入我院。既往4 y前诊断为成人still病,长期口服泼尼松治疗。2 y前曾诊断“特发性肥厚性硬脑膜炎”。查体:满月脸,神志清楚,左眼眼裂减小,粗测左耳听力减退,余神经系统查体(-)。入院第2天,突发后颈剧烈疼痛,触痛明显,查体:颈强直,双眼视力减退。化验结果:(CD3-CD19+)B Cell:0%,IgG 6.15 g/L。头部MRI平扫+增强扫描示:(1)硬脑膜增厚并强化,左侧额顶部少许硬膜下积液;(2)双侧侧脑室后角少量积血。颈椎MRI平扫+增强扫描示:颈3椎体上缘水平脊髓左前方异常信号影,考虑血管源性病变可能(见图2)。腰椎穿刺见均一血性脑脊液,测压325 mmH2O、蛋白质 6670 mg/L、红细胞553×109/L。于神经外科行神经内镜下脊髓病损切除术,病理活检,结果提示为玻变、硬化纤维组织伴出血,少许中性粒细胞浸润(见图2),继续予以尼莫地平预防血管痉挛,甘露醇脱水,泼尼松80 mg静滴,10 d后头痛、颈痛及视物模糊缓解,仍有面部发麻,出院后持续泼尼松口服治疗。

图1 HCP患者头部磁共振
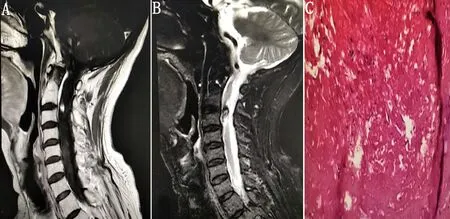
图2 颈髓病变磁共振及病理活检
2 讨 论
关于HCP的流行病学数据,尚无大规模记录,近期一项欧洲的小样本研究中发现在女性中更为常见,发病年龄多集中于50~60岁阶段,儿童阶段发病较为罕见[1]。针对日本患者的一项研究表明,该国国内发病率约为 0.949/100,000[2]。当前关于HCP的具体发病机制暂不明确,可能与结缔组织病类似,存在自身免疫性的因素[3],尤其部分患者细胞浆型ANCA(c-ANCA)及核周型ANCA(p-ANCA)的水平上升,可支持其与自身免疫性疾病存在相关性[4],在对继发性HCP的研究中发现,ANCA相关性HCP最为常见[5]。
目前对于HCP的诊断尚无明确标准,病理活检作为金标准由于操作不便,实际临床中未广泛应用,现多以临床表现结合增强核磁共振进行临床诊断。据目前的病例报道显示,HCP常见的临床表现为慢性头痛和颅神经功能受损,根据受累部位,可表现为弥漫性全头痛或偏头痛,可伴随恶心、呕吐等非特异性症状,颅神经受损以视神经及前庭蜗神经最常见[6]。关于头痛的机制,主要认为与炎性刺激硬脑膜痛敏结构有关[7],可能还存在肥厚硬脑膜压迫静脉,影响回流,导致颅内压升高而出现头痛[8]。颅神经受损症状,普遍认为是在走行过程中局部受压所致。此外,部分病例可表现为共济失调、痫性发作、眩晕、短暂性脑缺血发作及Tolosa-Hunt综合征,少数报道中还存在无症状患者[9]。影像学检查中,增强头部磁共振对于疾病的诊断具有重要意义,可见到脑膜局限或弥漫的强化影,典型表现为小脑幕和大脑镰均有强化,冠状位可看到描述为“奔驰征”的形似奔驰车标的强化影[10]。血清学检查尚无特异性,部分患者血清中抗中性粒细胞胞浆抗体(ANCA)、抗dsDNA抗体、抗磷脂抗体及肿瘤标志物结果阳性。
本例病例中,患者的主要临床表现为长期慢性头痛,后续出现左侧周围性面瘫、左眼视物重影、吞咽困难、口周麻木等多组颅神经受损表现,头部MRI增强扫描结果示:硬脑膜增厚并强化,脑脊液抗体结果阴性,激素治疗有效,考虑为HCP。外院诊断为特发性HCP,但尚需排查继发性HCP相关病因。继发性HCP常见病因包括:感染、结缔组织病、肿瘤等。回溯患者既往病史,首次是以咳嗽、咳痰于我院呼吸内科住院,行抗菌、抗病毒治疗均未见好转,骨髓活检、上下腹CT检查结果暂不支持结核、肿瘤可能,结合其长期间歇发热、双下肢肌肉酸痛的临床表现、既往一过性皮疹病史,白细胞计数、血清铁蛋白升高,临床诊断为成人still病。目前认为HCP与类风湿性关节炎等风湿性疾病存在相关性[11],国内外均有类风湿性关节炎引起HCP的相关报道,发病机制考虑为继发血管炎可能[5]。国外曾报道10余例成人still病相关性无菌性脑膜炎[12],发现成人still病引起的血管炎,不只局限于皮肤组织,可累及全身[13],故本例HCP病例可能为成人still病相关性血管炎逐渐累及硬脑膜所致。不过该患者在头痛复发入院时,颞骨CT平扫示:双侧中耳乳突炎,增强MRI扫描示:前额部硬脑膜增厚并强化,左侧份为著。曾有文献报道中耳炎、乳突炎也可引起HCP[14],并且颞骨CT和增强核磁存在相对应的影像学表现,故本例HCP尚不能排除继发于中耳乳突炎的可能。
值得注意的是,该患者入院第2天出现蛛网膜下腔出血,MRA及MRV未见明显异常。颈椎磁共振提示:颈3水平左前方异常信号影。根据影像表现,考虑为血管源性病变,海绵状血管瘤可能性大。于神经内镜下行病损切除术,病理活检结果尚不支持血管源性病变,患者既往无高血压病史,凝血功能位于正常范围内,出血原因尚不明确。至今暂无HCP与蛛网膜下腔出血相关联系的研究论述,此前仅有少量合并脑出血的个案报道,且相关性尚不明确,理论分析可能由于硬脑膜肥厚的机械压迫以及炎症刺激,影响到静脉循环,形成静脉窦血栓[15],局部静脉扩张压力增高,出现静脉性出血[16]。早期国外曾有成人still病合并脑出血的案例,怀疑为成人still病引起的血管炎所致[17],对成人still病例皮肤及肌肉行病理活检,提示存在以淋巴细胞浸润为主的非坏死性小血管炎[13],MRA及CTA对于管径小于0.2 mm的血管显示不佳[18],尚不能完全以CT及磁共振表现排除颅内血管炎可能。至于成人still病如何影响血脑屏障,一项动物实验发现牙周炎小鼠模型血清中IL-6上升,可引起海马中IL-β上升,而海马中IL-β的表达水平增加,可降低层粘连蛋白-5的水平,导致血脑屏障的通透性增加[19]。成人still病也可提升血清IL-6水平,促进淋巴细胞进入颅内,同时血清中上升的IgG4、ANCA,也可经通透性增加的血脑屏障影响HCP的发病。
综上所述,尽管许多自身免疫性疾病与HCP相关联系尚不明确,判别HCP为原发性或继发性,仍需要详细排查风湿性疾病、血液系统疾病等因素。本文对于HCP并发蛛网膜下腔出血的原因,仅为动物实验结合本例患者具体情况得出的推论,具体的发病机制以及疾病之间的相关联系,还需后续研究进一步论证。
