量化饮食指导在初产妇体质量管理中的效果及其对妊娠结局的影响
2021-09-03陈杰
陈杰
(鹿邑县妇幼保健院 妇产科,河南 周口 477200)
母体属于婴儿成长重要环境,而孕妇营养状况直接或间接干扰胎儿与自身健康[1]。合理营养于孕妇不同阶段具有重要作用,尤其妊娠中晚期,胎儿快速生长,加剧营养需求,此时要求孕妇增加营养摄入来满足胎儿与自身双重需求[2]。随国民收入提高及生育观点转变,孕妇及其家属对于孕期营养补给十分重视,尤其是初产妇家庭,对于孕期营养补给认知较为缺乏,若未在科学指导下一味增加营养,极易引起营养过剩,继而产生胎儿窘迫、巨大儿等不良妊娠结局,严重者可造成难产,危及产妇与胎儿生命安全[3]。因此,孕期体质量管理具有重要意义。本研究选取鹿邑县妇幼保健院接收的132 例初产妇作为研究对象,旨在分析量化饮食指导的应用效果及其对妊娠结局的影响。现报告如下。
1 资料和方法
1.1 一般资料
选 取 本 院2019年4月 至2020年4月 接 收的132 例初产妇为研究对象,依据随机数字表法分成研究组与对照组,各66 例。研究组年龄24~36 岁,平均(29.89±2.69)岁;孕前体质量47.0~66.5 kg,平均(56.77±4.85)kg;孕前体质量指数(BMI)17.2~21.5 kg/m2,平均(19.38±1.02)kg/m2,文化程度:高中以及下10 例、大专27 例,本科及以上29 例。对照组年龄24~37 岁,平均(30.12±3.05)岁;孕前体质量45.9~66.4 kg,平均(56.13±5.09)kg;孕前BMI 17.1~20.9 kg/m2,平均(19.12±0.95)kg/m2;文化程度:高中以及下12 例、大专28 例,本科及以上26 例。两组年龄、孕前体质量、文化程度等一般资料均衡可比(P>0.05)。本研究已通过学术委员会与伦理委员会审批。
纳入标准:①均为单胎妊娠初产妇;②孕前体质量处于合理范围之内;③知情本研究,且签署同意协议书;④孕13 周前已在本院建卡。
排除标准:①怀孕之前伴有高血压、糖尿病;②伴有严重认知障碍或者精神障碍而无法配合研究;③依从性较差;④合并重要脏器功能不全;⑤中途退出;⑥伴有甲状腺病变;⑦无法准确描述主诉;⑧伴有恶性肿瘤;⑨合并慢性传染性病变。
1.2 方法
对照组接受常规干预。①讲述营养摄入必要性,即怀孕后因胎儿生长发育需求,孕妇摄入部分营养要多于平常,例如蛋白质、钙、铁、维生素及热量等,以此为主,均衡摄取;②需较高热量,但不宜食用过多含有脂肪类食物;③饮食多样化,告知孕妇适量均衡,不挑食、偏食,食用鱼、肉、豆类、动物内脏等,可提供胎儿生长所需和母体自身消耗所需蛋白质,还能提供少量矿物质、脂肪及维生素;④多食用新鲜水果及蔬菜,其中新鲜水果、蔬菜能提供维生素A、维生素C、钙磷等矿物质需求,同时利于肠蠕动,以免便秘;⑤食用粗米面或者杂粮,能提供热能,同时补充矿物质、维生素B 与蛋白质等。
研究组在对照组基础上加用量化饮食指导干预。营养师结合初产妇BMI、血糖、血压、膳食及水肿状况进行分析,得知孕妇当前总热量和三大营养素比例,并和中国营养学会所推荐孕妇每月所需营养素量予以对比,获取其摄入比。结合分析结果、孕妇体质量、身高及饮食习惯定制食谱,予以饮食指导,同时结合孕妇体质量变化、宫高与胎儿生长发育状况等调整饮食。具体内容如下:①指导原则。每餐比例依据每天6 餐进行总热量分配,早餐占20%,早点占5%,中餐占30%,中点占10%,晚餐占30%,晚加餐占5%。②热量摄入控制。每天总热量≥7531 kJ,结合初产妇实际体质量状况进行酌情增减,其中BMI 处在18.5~23.9 kg/m2者为每天104.6~125.5 kJ/kg,BMI 低于18.5 kg/m2者为每天125.5 kJ/kg,BMI 超出23.9 kg/m2者每天104.6 kJ/kg。③饮食结构。每天糖量、脂肪及蛋白质比例分别为55%~60%、20%~25%、15%~20%,以奶、蛋、瘦肉、水产品、豆制品及蔬菜为主,注意需结合孕妇孕周不同、血糖变化、体质量变化等动态调整饮食结构。
1.3 观察指标
比较两组妊娠结局,即剖宫产、妊娠期合并症、妊娠水肿、宫内窘迫等。①妊娠期合并症:妊娠前存在潜在糖耐量下降或者糖代谢正常,妊娠期时才产生糖尿病称之为妊娠期糖尿病;妊娠期2 次或者2 次以上空腹血糖(FPG)≥5.8 mmol/L,可确诊是妊娠期糖尿病;妊娠期2 次或者2 次以上FPG ≥5.8 mmol/L,可确诊是妊娠期糖尿病;妊娠期血压≥18.7/12 kPa,并在产后12 周恢复正常称之为妊娠高血压。血糖测试标准为晨起FPG;血压检测依据检测“四定”原则让初产妇静坐约15 min 左右后进行测量。②妊娠水肿:妊娠后肢体及面目等多个位置出现水肿,称之为妊娠水肿。水肿状况主要观察初产妇面部、四肢水肿区域与水肿程度状况。
比较两组新生儿体质量,其中新生儿正常体质量在 3.1~3.9 kg,≥4 kg 为巨大儿,≤3 kg 为低出生体重儿。新生儿体质量处在2.9~4.0 kg 间,可降低剖宫产率,减少产后出血量,且母婴并发症发生风险相对较低,可 获取更佳妊娠结局。
比较两组孕12 周、孕28 周、孕36 周及分娩前体质量指数(BMI)正常率。BMI 为体质量(kg)与身高平方(m2)比值,其中18~23.9 kg/m2为正常,>23.9 kg/m2为超重,>28 kg/m2为肥胖。孕检当天8:00左右嘱咐孕产妇空腹,采用固定电子秤测量体质量,结合BMI 公式计算BMI 判断每次孕检初产妇体质量具体增长状况,若在20 周时BMI 已显示为肥胖,之后每次BMI 增长控制于10% 左右属于正常。
1.4 统计学方法
采用SPSS 22.0 统计学软件处理数据,计量资料以±s表示、t检验,计数资料以n(%)表示、χ2检验,P<0.05 表明差异有统计学意义。
2 结果
2.1 两组妊娠结局比较
研究组妊娠水肿发生率、妊娠期合并症发生率、剖宫产发生率、宫内窘迫发生率均显著低于对照组,差异均有统计学意义(P<0.05)。见表1。
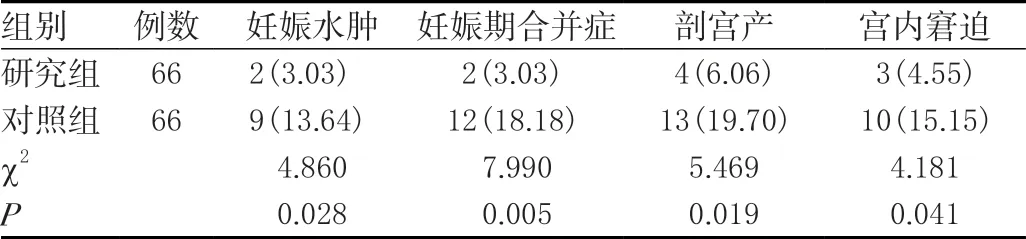
表1 两组妊娠结局比较[n(%)]
2.2 两组新生儿体质量比较
研究组新生儿体质量≤3 kg 占比、≥4 kg 占比显著低于对照组,3.1~3.9 kg 占比显著高于对照组,差异均有统计学意义(P<0.05)。见表2。

表2 两组新生儿体质量比较[n(%)]
2.3 两组BMl 正常率比较
孕12 周,两组BMI 正常率比较,差异无统计学意义(P>0.05);孕28 周、孕36 周及分娩前,观察组BMI 正常率均显著高于对照组,差异均有统计学意义(P<0.05)。见表3。

表3 两组BMI正常率比较[n(%)]
3 讨论
初产妇因缺乏相关经验,对孕期护理存在较多错误理解[4]。部分初产妇认为营养摄入是越多越好,继而导致营养摄入过剩,致使分娩困难并产生多种并发症;少数初产妇认为孕后期需减少饮食,以免产生巨大儿等导致分娩困难,但可引起营养不良,从而对胎儿营养摄入产生负面影响,增加低体质量儿发生风险[5]。因此,初产妇孕期体质量管理已逐渐变为孕期干预一项重要内容。
胎儿于妊娠中晚期时为快速生长期,此时母体营养状况对于胎儿生长发育起到重要影响,过多能量摄入可引起胎儿的脂肪过多堆积,增加巨大儿发生风险;反之,营养不良易致体质量增加不足,导致胎儿营养摄取不足,从而提高低体质量新生儿发生率[6]。本研究显示,孕28 周、孕36 周及分娩前BMI 正常率显著高于对照组(P<0.05),说明量化饮食指导可有效保障初产妇营养均衡,维持良好体质量增加。体质量增加及脂肪异常沉积可导致血脂代谢产生异常,进而提高妊娠高血压发生风险,且体质量增加过快初产妇发生妊娠期糖尿病概率显著大于较为正常者,同时还具备较高胰岛素抵抗和葡萄糖耐受欠佳等,进一步提高妊娠期糖尿病发生风险[7]。本研究结果显示,研究组妊娠水肿发生率、妊娠期合并症发生率、剖宫产发生率、宫内窘迫发生率显著低于对照组(P<0.05),代表量化饮食指导可改善妊娠结局,降低剖宫产、宫内窘迫、妊娠期合并症及妊娠水肿发生率。此外,孕妇孕期营养状况和胎儿体质量存在显著关联性。有相关研究[8]指出,新生儿体质量处在2.9~4.0 kg 间,可降低剖宫产率,减少产后出血量,且母婴并发症发生风险相对较低,可获取更佳妊娠结局。本研究结果显示:研究组新生儿体质量≤3 kg 占比、≥4 kg 占比显著低于对照组,3.1~3.9 kg 占比显著高于对照组(P<0.05),预示量化饮食指导可保持新生儿体质量处在最佳水平,进一步改善妊娠结局,临床应用价值较高。
综上所述,初产妇体质量管理中应用量化饮食指导,可维持良好体质量增加,改善妊娠结局,降低剖宫产、宫内窘迫、妊娠期合并症及妊娠水肿发生率,同时维持保持良好新生儿体质量。量化饮食指导在临床应用时需结合孕妇实际状况动态调整,故参与人员需具备较为丰富的营养指导经验。
