立体定向系统下经小脑幕颅后窝血肿微创清除外引流术对颅后窝血肿病人脑功能恢复及并发症的影响
2021-08-31梁意能
梁意能
颅后窝血肿(posterior fossa hematoma,PFH)多由枕区着力损伤引起,包括小脑幕以下硬脑膜外、硬脑膜下、脑内及多发性4种血肿,临床表现为喷射状呕吐、烦躁不安、视盘水肿、意识障碍、眼球震颤、共济失调、脑疝等,病情多危险而急,死亡率为45.6%~54.3%[1]。PFH治疗主要采用传统的开颅手术进行血肿清除,手术创伤大、风险高、术后并发症多等问题日益凸显,严重影响病人术后临床疗效与生命健康[2]。随着微创外科技术的发展,立体定向系统下经小脑幕颅后窝血肿微创清除外引流术凭借其定位精准、手术创伤小、风险低、术后恢复快、并发症少等优点,近年来越来越受到临床重视[3-4]。本研究探讨立体定向系统下经小脑幕颅后窝血肿微创清除外引流术对PFH病人脑功能恢复及并发症的影响,旨为治疗PFH提供依据。
1 资料与方法
1.1 一般资料 选取2017年12月—2018年12月我院收治的PFH病人102例作为研究对象。纳入标准:均符合外伤性颅后窝血肿早期诊断与治疗问题中PFH的诊断标准[5]。排除标准:合并除PFH外其他脑部疾病;合并凝血功能障碍;合并严重心、肝、肾功能不全;合并糖尿病等严重代谢性疾病;合并恶性肿瘤;合并精神疾病;合并认知、五官功能障碍;肢体残疾;非首次治疗;不耐受手术;不配合本研究。根据病情选择不同术式将病人分为对照组和研究组,各51例。研究组,男27例,女24例;年龄25~78(48.40±12.73)岁。对照组,男25例,女26例;年龄26~79(48.58±12.76)岁。两组年龄、性别比较,差异无统计学意义(P>0.05)。本研究获得医院医学伦理委员会批准,且经病人及家属同意并签署知情同意书。
1.2 治疗方法
1.2.1 对照组 行降低颅内压、调节电解质、控制血压等常规术前准备,给予传统开颅手术治疗。通过颅脑CT图像明确血肿具体位置、大小与累及层面,针对血肿累及最大层面进行正中切口,逐层开颅直至血肿腔,于血肿腔内放置引流管,同时借助脑穿刺针吸除血肿,术毕冲洗血肿腔,最后逐层关颅。
1.2.2 研究组 病人常规术前准备同对照组,给予立体定向系统下经小脑幕颅后窝血肿微创清除外引流术治疗。通过颅脑CT图像明确血肿具体位置、大小与累及层面,将CT影像资料输入Brainlab立体定向手术计划系统合成血肿三维数据。使用脑穿刺针于血肿同侧枕外隆凸上3 cm、旁开3 cm处刺入,缓慢进针,进针4~5 cm可感到阻力,提示到达小脑幕,换用克氏针沿穿刺针管刺破小脑幕后换回脑穿刺针穿刺,送至血肿部位后进行血肿吸除,吸除完毕拔除穿刺针,视血肿清除程度决定是否放置引流管,术毕进行伤口缝合、包扎。
1.3 观察指标 ①参照美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)[6]评分于术前1 d与术后4周对两组神经功能缺损情况进行评定,观察比较两组临床疗效:NIHSS评分较治疗前减少91%及以上为治愈;NIHSS评分较治疗前减少46%~90%为显效;NIHSS评分较治疗前减少18%~45%为有效;NIHSS评分较治疗前减少17%及以下为无效。②记录两组术后血肿排空时间、住院时间。③于术后6个月对两组日常生活能力分级进行评定[7],Ⅰ级:日常生活完全自主;Ⅱ级:日常生活基本自主;Ⅲ级:日常生活不能自主,需要他人帮助;Ⅳ级:卧床,有意识;Ⅴ级:植物人状态;Ⅵ级:生物学死亡状态。其中Ⅰ~Ⅲ级视为优良。④于术前1 d和术后1周采用酶联免疫吸附法检测两组清晨空腹状态下外周血清神经元特异性烯醇化酶(NSE)和S100B水平,试剂盒均购自武汉博士德公司。⑤对两组病人术后进行门诊、电话、邮件随访,随访时间为6个月,前3个月为每2周1次,4~6个月为每月1次,记录两组术后6个月内并发症发生情况。

2 结 果
2.1 两组临床疗效比较 治疗后,研究组总有效率(92.16%)高于对照组(70.59%),差异有统计学意义(χ2=7.826,P=0.005)。详见表1。

表1 两组临床疗效比较 单位:例(%)
2.2 两组术后血肿排空时间、住院时间比较 研究组术后血肿排空时间、住院时间均短于对照组(P<0.01)。详见表2。

表2 两组术后血肿排空时间、住院时间比较(±s) 单位:d
2.3 两组术后日常生活能力分级比较 研究组术后日常生活能力分级优良率高于对照组(P<0.05)。详见表3。

表3 两组术后日常生活能力分级比较 单位:例(%)
2.4 两组手术前后血清NSE、S100B水平比较 两组术后血清NSE与S100B水平较术前均降低(P<0.05),且术后研究组血清NSE与S100B水平低于对照组(P<0.05)。详见表4。

表4 两组手术前后血清NSE、S100B水平比较(±s) 单位:ng/mL
2.5 两组术后并发症发生情况比较 研究组术后并发症发生率低于对照组(5.88%与25.49%,P<0.01)。详见表5。
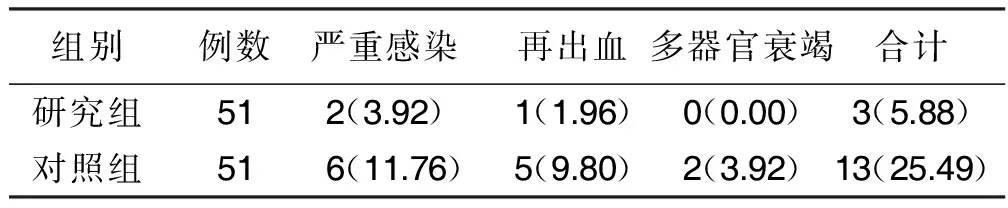
表5 两组术后并发症发生情况比较 单位:例(%)
3 讨 论
脑出血属于致死率、致残率极高的脑卒中类型,发病后半年内死亡率为40%~50%,主要病理变化为脑出血后形成的血肿压迫周围组织,造成颅内压升高,并引起周围组织大量释放炎性因子和凝血酶,进一步加速周围组织水肿坏死,最终导致脑组织缺血缺氧,形成脑疝,甚至造成不可逆脑损伤[8]。PFH属于脑出血的特殊类型,由于颅后窝容量小,并有重要的生命中枢,病情凶险[9]。传统开颅手术具有创伤大、手术触及深度有限、术后恢复期可能面临二次手术等局限,而立体定向系统下经小脑幕颅后窝血肿微创清除外引流术作为一种新型微创外科技术,可针对性地解决这些难题[10]。
本研究结果显示,研究组治疗总有效率高于对照组,研究组术后血肿排空时间、住院时间均短于对照组,提示立体定向系统下经小脑幕颅后窝血肿微创清除外引流术可促进PFH病人脑功能恢复,提高临床疗效,并促进术后血肿排空,缩短住院时间。分析原因可能是立体定向系统下经小脑幕颅后窝血肿微创清除外引流术手术创伤小,穿刺针触及血肿深处,且通过Brainlab立体定向手术计划系统合成血肿三维数据,可精确、详细显示血肿位置与大小等,血肿清除更彻底,同时其较传统开颅术简便,手术时间缩短,可尽快达到血肿清除目的,及时解除血肿对周围组织压迫,降低颅内压,并改善血肿周围炎症和脑组织缺氧环境,减轻脑损伤,极大程度地避免了不可逆脑损伤,从而促进PFH病人脑功能恢复[4]。立体定向系统下经小脑幕颅后窝血肿微创清除外引流术彻底清除血肿时,由于手术波及面小、术中造成创伤小、无须二次手术进行颅骨修补,血肿再形成率小,同时可改善血肿周围脑组织生理环境,促进血肿吸收与排空,从而整体上促进术后血肿排空,缩短住院时间[11]。
NSE是一种参与机体糖酵解过程的关键酶,S100B是一种低分子的钙结合蛋白,两者特异性存在于人体神经细胞中,脑组织损伤时神经细胞坏死,快速从崩解坏死的细胞中释放出来,可灵敏地反映脑组织损伤及损伤程度,其水平与病情严重程度呈正相关[12-13]。本研究结果显示,研究组术后日常生活能力分级优良率明显高于对照组,术后研究组血清NSE与S100B水平低于对照组,提示立体定向系统下经小脑幕颅后窝血肿微创清除外引流术可减小PFH病人术后脑损伤,提高术后生活质量。分析原因可能是PFH特殊的生理位置,血肿瘀积部位较深,传统开颅手术无法全面触及,且由于颅后窝容积较小,血肿后压力迅速增高,造成脑组织损伤速度快,可压迫附近神经中枢,造成四肢瘫痪、呼吸衰竭、循环衰竭等一系列严重后果,若不及时解除血肿压迫导致不可逆损伤,将严重影响病人预后。而立体定向系统下经小脑幕颅后窝血肿微创清除外引流术手术触及层面较深,且手术时间短,能及时有效地解除血肿所致神经压迫,减轻脑组织水肿与神经细胞坏死,减小脑组织损伤,从而促进PFH病人术后生活自主能力恢复[14-15]。研究组术后并发症发生率低于对照组,提示立体定向系统下经小脑幕颅后窝血肿微创清除外引流术能减少PFH病人术后并发症,具有较高的治疗安全性,其原因可能是由于立体定向系统下经小脑幕颅后窝血肿微创清除外引流术作为一种微创外科技术,在现代化立体定向系统引导下,手术目的明确,手术通道精准,手术过程可避免不必要的神经血管损伤,从而减少术后并发症[16]。
综上所述,立体定向系统下经小脑幕颅后窝血肿微创清除外引流术可促进PFH病人脑功能恢复,提高临床疗效和术后生活质量,减少脑损伤和并发症,促进术后血肿排空,缩短住院时间,具有较高的治疗安全性。
