阻塞性睡眠呼吸暂停低通气综合征对高血压病人心脏结构和功能的影响
2021-08-31林二妹
林二妹,金 华,杨 勇
阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea syndrome,OSAHS)是一种反复发作的睡眠呼吸暂停、呼吸表浅和夜间间歇性低氧为特征的睡眠呼吸疾病,靶向损害表现在心脑血管和代谢系统[1]。约50%的高血压病人合并OSAHS,50%~60%的OSAHS病人合并高血压,二者产生协同作用[2-3]。本研究通过比较合并OSAHS高血压病人与未合并OSAHS高血压病人、OSAHS不同严重程度和不同病程高血压病人心脏超声结果,旨在了解合并OSAHS对高血压病人心脏结构和功能的影响。
1 资料与方法
1.1 临床资料 选取2018年1月—2019年10月原发性高血压病人99例。使用美国Embla EB2-C多导睡眠监测系统记录,由专业技师操作,监测 呼吸暂停低通气指数(AHI)后OSAHS诊断标准:AHI≥5次/h为OSAHS,AHI<5次/h为单纯高血压组。根据有无合并OSAHS分为单纯高血压病人30例,合并OSAHS高血压病人69例。高血压符合《中国高血压防治指南》(2011版)[4]的诊断标准;OSAHS诊断及病情程度根据《阻塞性睡眠呼吸暂停低通气综合征诊治指南(2011年修订版)》[5]。排除标准:中枢性呼吸暂停综合征;已接受规范OSAHS治疗;先天性心脏瓣膜疾病、肥厚型心肌病;近1个月内新发心肌梗死、脑卒中;合并肺部感染、慢性阻塞性肺疾病、肺间质纤维化;睡眠障碍需服用镇静催眠药物、严重酗酒。合并OSAHS高血压病人根据AHI分为单纯高血压组(AHI<5次/h)30例、轻度OSAHS组(AHI 5~14次/h)24例、中度OSAHS组(AHI 15~29次/h)20例,重度OSAHS组(AHI≥30次/h)25例。合并OSAHS高血压病人根据OSAHS病程分为<5年组21例,5~15年组22例,>15年组26例。各组性别、年龄、体质指数(BMI)、高血压及病程比较,差异均无统计学意义(P>0.05)。详见表1、表2。
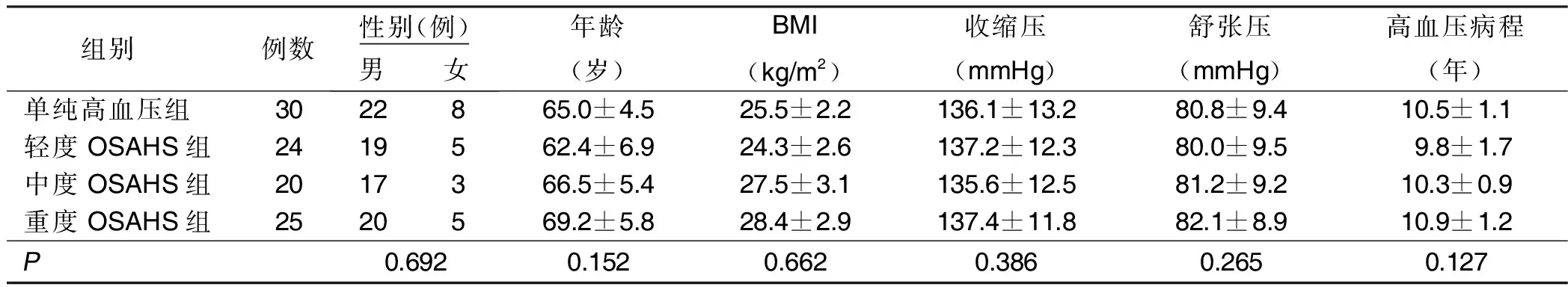
表1 不同程度OSAHS高血压病人一般资料比较
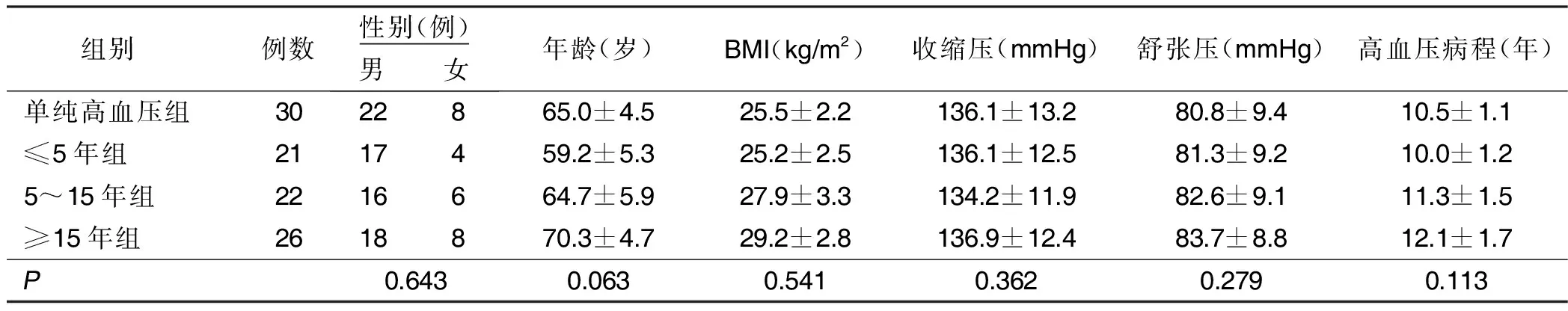
表2 不同病程OSAHS高血压病人一般资料比较
1.2 观察指标 采用Philips iE33彩色多普勒超声诊断仪(Philips,荷兰),由同组心脏超声医生操作。测量右心室舒张期内径(RVIDd)、室间隔厚度(IVSTd)、肺动脉环径(PA)、二尖瓣舒张早期最大充盈速度(E峰)、二尖瓣舒张晚期最大充盈速度(A峰)、E/A、左室射血分数(LVEF)。

2 结 果
2.1 不同程度OSAHS高血压病人心脏结构比较 中度OSAHS组、重度OSAHS组IVSTd、RVIDd、PA均高于单纯高血压组(P<0.05);中度OSAHS组、重度OSAHS组PA高于轻度OSAHS组(P<0.05);重度OSAHS组PA高于中度OSAHS组(P<0.05)。轻度OSAHS组、中度OSAHS组、重度OSAHS组E/A均低于单纯高血压组,中度OSAHS组E/A低于轻度OSAHS组,重度OSAHS组E/A低于中度OSAHS组(P<0.05);中度OSAHS组、重度OSAHS组E峰、A峰均低于单纯高血压组(P<0.05),重度OSAHS组LVEF低于单纯高血压组和轻度OSAHS组、中度OSAHS组(P<0.05)。详见表3。

表3 不同程度OSAHS组心脏结构比较(±s)
2.2 不同病程OSAHS高血压病人心脏结构比较 >15年组IVSTd、RVIDd、PA均大于单纯高血压组、<5年组、5~15年组(P<0.05);5~15年组IVSTd、RVIDd、PA均大于单纯高血压组、<5年组(P<0.05);<5年组PA大于单纯高血压组(P<0.05)。>15年组E峰较单纯高血压组降低(P<0.05);>15年组A峰较单纯高血压组、<5年组均降低(P<0.05);>15年组E/A较单纯高血压组、<5年组、5~15年组降低,5~15年组E/A较单纯高血压组、<5年组降低(P<0.05);>15年组LVEF低于<5年组、5~15年组、单纯高血压组,5~15年组LVEF低于单纯高血压组、<5年组(P<0.05)。详见表4。

表4 不同病程OSAHS高血压病人心脏结构比较(±s)
3 讨 论
OSAHS对机体损伤的主要病理生理机制是间歇性缺氧、胸腔内压改变和频繁觉醒睡眠片段化[6]。严重OSAHS病人会发生交感神经兴奋性增强、脂代谢紊乱、高碳酸血症、血管内皮损伤、血管壁增厚、血管顺应性降低等一系列继发效应,导致心肌缺血、心室重构[7]。OSAHS可能是除年龄、BMI因素之外,导致血压升高的重要因素之一,50%~60%的OSAHS病人存在高血压,约70%的高血压病人合并OSAHS[8]。OSAHS与高血压产生协同作用,进一步影响心脏结构和功能。
本研究结果显示,合并OSAHS的高血压病人随着OSAHS病情程度逐渐加重,病人冠状动脉IVSTd、RVIDd、PA显著升高,E/A比值降低。分析原因可能为OSAHS直接导致难治性高血压,低氧刺激交感神经和副交感神经兴奋性升高,血液儿茶酚胺水平升高,外周血管收缩及阻力升高,引起血压升高[9]。病人表现为夜间及晨起血压升高,血压节律紊乱,与呼吸暂停相关的周期性血压升高;单纯药物治疗降压效果较差[10]。除高血压因素外,OSAHS对心脏结构及功能也会产生影响,特别是右心室结构异常、PA升高提示OSAHS病人存在以右心为主的心脏结构改变,且随着病情加重、病程延长,上述变化显著。OSAHS病人睡眠时上气道出现反复阻塞或关闭,机体为对抗气道阻塞,反应性深吸气导致胸腔负压增高,静脉回流增加,右心前负荷增加,引起右心室内径增大,室间隔厚度增加[11]。另一方面,气道阻塞或呼吸暂停,肺泡有效通气量降低,血氧不能有效交换,二氧化碳不能及时排除,直接导致低氧血症和高碳酸血症,二者相互协同刺激肺小动脉收缩、痉挛,引起肺动脉压力升高。长期导致肺血管结构改变和肺血管床重塑[12],引起右心室增大、右心室壁增厚等一系列病理改变。
本研究结果显示,OSAHS对心脏功能产生影响,结果表明OSAHS首先影响左心室舒张功能。重度OSAHS组和病程>15年组LVEF降低,表明随着AHI的增加及病程的延长,后期左心室收缩功能降低。呼吸暂停时,胸腔内负压增加直接影响相邻的心腔透壁压力梯度,心脏自律性、血流动力学稳定性受到干扰,长期作用导致心脏前后负荷增大、心脏扩大、心室壁厚度增加,从而导致心室收缩功能降低[13]。有研究表明,低氧血症引起左心室舒缩功能减退,缺氧刺激内皮素-1、肿瘤坏死因子-α等炎性因子生成,减弱心肌收缩力[14]。这些炎性因子损伤血管内皮细胞,形成血管内血栓,导致血管壁硬化。多种因素导致心室肥厚发生,最终引发心肌舒张和收缩功能异常。
临床工作中,高血压病人的长期管理应重视呼吸睡眠监测,对于合并OSAHS的病人应联合耳鼻喉等相关科室,采取持续气道正压通气等有效干预措施,减少对心脏结构和功能的近期、远期影响。合并OSAHS基础病病人,超声心动图常规指标可动态显示OSAHS病人心脏结构的早期异常改变,反映OSAHS对心脏功能损害的程度[15],建议进行血压监测、心脏超声筛查。
