影响口腔癌发病的相关因素分析▲
2021-08-18张立铭陈薇婧冯浩然黄旋平李翠萍
张立铭 陈薇婧 王 爽 冯浩然 黄旋平,3,4,5 李翠萍,3,4,5
(1 广西医科大学临床医学院,2 广西医科大学口腔医学院,3 广西口腔颌面修复与重建研究自治区级重点实验室,4 广西颅颌面畸形临床医学研究中心,5 广西颌面外科疾病诊治研究重点实验室,南宁市 530021,电子邮箱:1010744535@qq.com)
口腔癌是最常见的头颈部肿瘤之一,在世界范围内口腔癌发病率较高,2020年的全球癌症统计报告显示口腔癌新增病例和死亡人数分别是377 713例和177 757例[1]。因此,积极寻找口腔癌的病因,以采取有效的防控措施,有助于达到减少口腔癌发病率的目的。与其他的恶性肿瘤相似,口腔癌的发病受多个危险因素共同影响,由多阶段和多步骤逐演变,外源性的环境因素和内源性的免疫、遗传等因素共同参与这一过程[2]。因此,本研究探讨影响口腔癌发病的相关因素,为口腔癌的预防控制措施提供科学依据。
1 资料和方法
1.1 临床资料 选取2017年11月至2019年12月在广西医科大学附属口腔医院口腔颌面外科就诊的150例口腔癌患者。纳入标准:手术组织标本病理或细胞学检查确诊为口腔癌。排除标准:合并有血液病和其他肿瘤等疾病患者以及口腔炎症、良性病变、继发肿瘤患者。纳入同科室的患者看护人员或探访人员369例作为对照组。纳入标准:(1)在广西本地居住10年以上;(2)体健。排除标准:有其他肿瘤患病史。所有的研究对象均对本课题知情同意。
1.2 调查方法 调查设计调查问卷,患者就诊时采用现场面对面方式收集调查问卷信息,问卷的内容包括性别、年龄、职业、民族、教育程度、居住地、有无吸烟、有无饮酒、有无酗酒、饮食[肉类、禽类、海鲜、奶类、绿色蔬菜和其他蔬菜、水果、补品(人参、虫草、鹿茸等)、维生素、加工肉类、食物咸度、咖啡、槟榔等]习惯、刷牙频率、看牙周期、有无假牙、有无不良修复体、有无口腔溃疡、有无口腔白斑、有无黏膜病变、有无高血压、有无糖尿病等。纳入与口腔癌发病相关可能性较大的因素进行分析,纳入标准为:(1)收集信息完整,缺失较少;(2)病例组和对照组之间存在差异的因素,如生活习惯、环境因素、遗传因素等。
1.3 相关定义或判定标准 (1)吸烟:吸烟累计达到100支。(2)饮酒:每周至少 1 次,持续6个月以上。(3)酗酒:一次喝5瓶或5瓶以上啤酒者[3]。(4)高血压:收缩压≥140 mmHg和/或舒张压≥90 mmHg。(5)糖尿病:有典型糖尿病症状,且随机血糖≥11.1 mmol/L或空腹血糖≥7.0 mmol/L。
1.4 统计学分析 采用SPSS 22.0软件进行统计分析。计数资料以例数(百分比)表示,组间比较采用χ2检验,并计算口腔癌相关因素的比值比(odds ratio,OR)及其95%CI。以P<0.05为差异有统计学意义。
2 结 果
2.1 两组研究对象一般人口学特征的比较 两组研究对象的年龄、职业和居住地比较,差异有统计学意义(均P<0.05),其中年龄≥31岁、职业为务农、居住地为农村的人群口腔癌发生风险更高(均OR>1)。见表1。
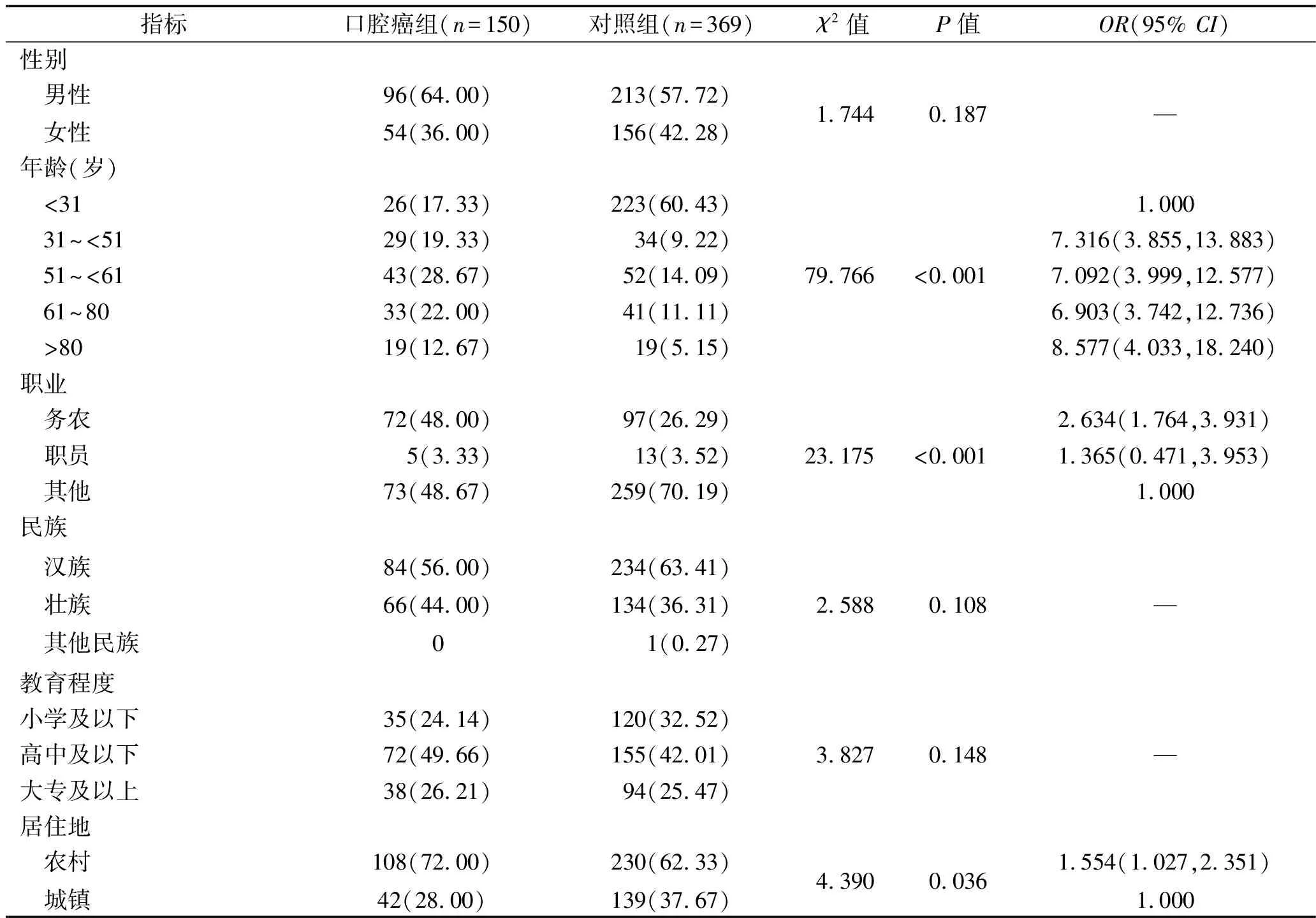
表1 两组研究对象一般人口学特征的比较[n(%)]
2.2 两组研究对象吸烟和饮酒习惯的比较 两组研究对象的吸烟史和饮酒史、吸烟和饮酒年限、酗酒情况的比较,差异均有统计学意义(均P<0.05),其中吸烟、饮酒人群口腔癌发生风险更高(均OR>1),且吸烟/饮酒年限>10年、酗酒者的口腔癌发生风险更高。见表2。

表2 两组研究对象吸烟和饮酒习惯的比较[n(%)]
2.3 两组研究对象饮食习惯的比较 两组研究对象食用肉类、海鲜、奶类频率以及咀嚼槟榔习惯的比较,差异有统计学意义(均P<0.05),其中每天食用肉类1次及以上、咀嚼槟榔者口腔癌发生风险更高,而每天食用海鲜、奶类1次及以上者口腔癌发生风险更低(均OR<1)。见表3。
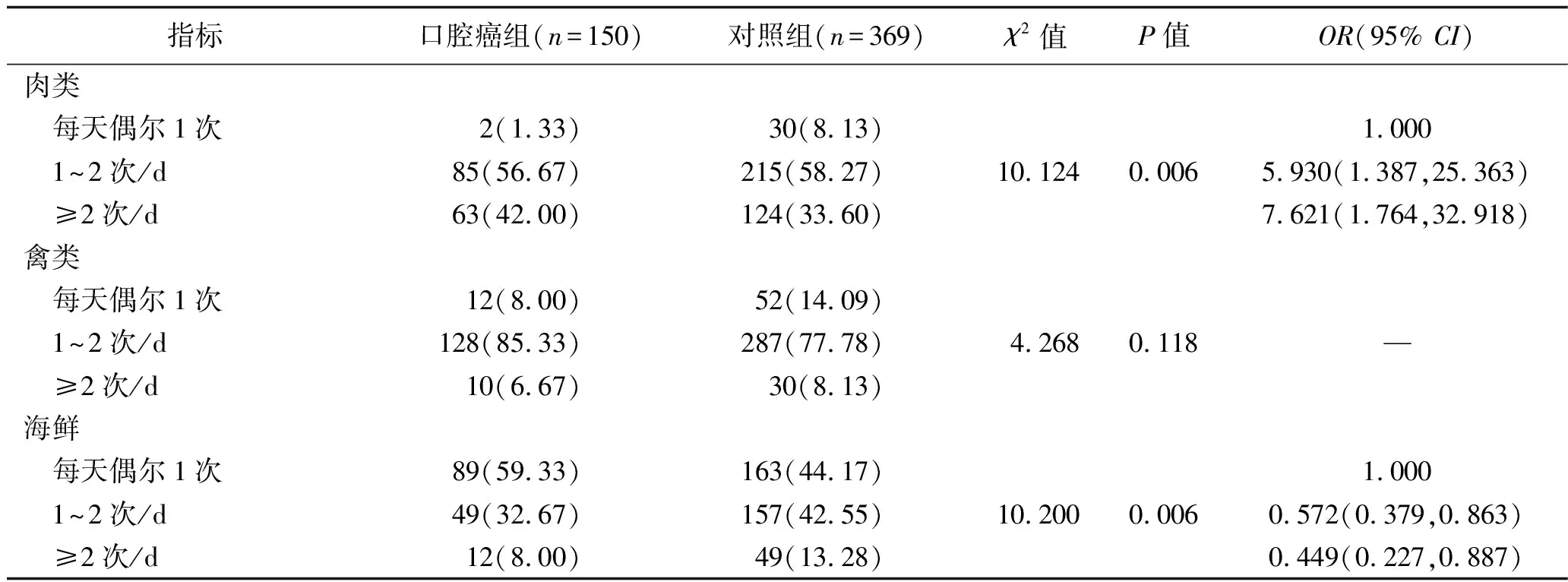
表3 两组研究对象饮食习惯的比较[n(%)]

续表3
2.4 两组研究对象牙齿情况的比较 两组研究对象有无假牙、口腔溃疡、口腔白斑和黏膜病变情况比较,差异有统计学意义(均P<0.05),其中有假牙、口腔溃疡、口腔白斑或黏膜病变者口腔癌发生风险更高(均OR>1)。见表4。

表4 两组研究对象牙齿情况的比较[n(%)]
2.5 两组研究对象高血压和糖尿病病史的比较 两组研究对象高血压病史情况的比较,差异有统计学意义(P<0.05),其中有高血压病史者口腔癌发生风险更高(均OR>1)。见表5。

表5 两组研究对象高血压和糖尿病病史的比较[n(%)]
3 讨 论
我国的口腔癌发病率虽然低于其他恶性肿瘤,但是由于我国人口基数大,口腔癌患者的数量仍较多,而且口腔癌患者的5年生存率只在50%左右[4]。因此,寻找口腔癌发生的相关影响因素,有利于采取有效的预防措施。
饮酒和吸烟已被证实是口腔癌常见的致病因素[3],其中香烟中的煤焦油、苯并芘等成分均为致癌物质;此外,对口腔黏膜频繁的外界刺激也容易导致癌变。本研究结果显示,吸烟和饮酒与口腔癌发生有关,且长期吸烟和饮酒甚至酗酒将提高口腔癌的患病风险(均OR>1,P<0.05),与其他研究结果[5-6]相一致。本研究结果显示,年龄、职业和居住地与口腔癌存在关联性,其中年龄≥31岁、职业为务农、居住地为农村的人群口腔癌发生的风险更高(均OR>1,P<0.05),分析其原因为中年人群的吸烟、饮酒习惯常见,且随着年龄增长机体各项机能下降;务农及农村地区的人群口腔卫生较差,较少主动就医定期检查口腔情况,且从事户外工作更容易接受日光照射从而增加唇癌的患病风险。
近年来,因牙齿问题而导致口腔癌发生的病例越来越常见。本研究中,部分口腔癌患者在确诊前患有口腔溃疡、口腔白斑和黏膜病变,结果提示有口腔溃疡、口腔白斑、黏膜病变者口腔癌的发生风险增加(均OR>1,P<0.05);此外,假牙与口腔癌发生也有关联(均OR>1,P<0.05)。咬合不佳的假牙、残留的牙根等不良牙齿情况,都会因为长期不断地摩擦机械刺激口腔黏膜组织,导致反复溃疡及感染的发生,这些损伤极易恶性转化进展为口腔癌[7]。因此,定期进行口腔检查有利于发现口腔癌早期病变,同时医生与患者良好的沟通有利于让患者重视口腔卫生及摒弃不良习惯,起到预防作用。膳食因素是影响口腔癌发病的重要因素之一。本研究中,两组研究对象的饮食习惯存在明显的差异,结果显示,每天食用肉类1次及以上、咀嚼槟榔者口腔癌发生风险更高(均OR>1,P<0.05),而每天食用海鲜、奶类1次及以上者口腔癌发生风险更低(均OR<1,P<0.05)。由此可见,在日常饮食中多吃海鲜、牛奶,减少槟榔的食用可以减少口腔癌的发病率。牛奶是一种天然优质食品,其营养成分齐全且组成比例适宜,容易被人体消化吸收,对很多疾病特别是肿瘤具有预防作用。本研究中,大部分的口腔癌患者(占54.67%)有咀嚼槟榔的习惯,在实际生活中大部分吸烟或饮酒的人群喜欢咀嚼槟榔,因此笔者认为嚼槟榔与饮酒和吸烟在增加口腔癌发病风险上可能存在交互作用[8]。本研究未提示咖啡对口腔癌的发病有影响,与既往研究结果[9]不符,今后将会加大样本量进行分析,以明确咖啡与口腔癌发病的关系。
本研究还发现,有高血压病史会增加口腔癌的患病风险(均OR>1,P<0.05)。既往研究表明,血压升高与癌症发生风险增加有关,原因可能为[10-11]:(1)过多的活性氧由异常的脂质过氧化作用产生,氧自由基将会激活 Wnt 信号通路而促进肿瘤细胞增殖、分化;(2)在高血压状态下,人体内促血管生成因子与缺氧诱导因子的含量增高,增多的促血管生成因子与缺氧诱导因子激活多种靶基因的转录与翻译,使肿瘤细胞能在缺氧环境下更好地生存从而增加了肿瘤的发生率。糖尿病尤其是2型糖尿病已被报告与癌症的发病有着密切的关系,例如肝癌、结直肠癌、口咽癌等[12]。一项Meta分析显示,糖尿病会显著地增加口腔癌的发病率与病死率[13]。然而,本研究未发现糖尿病对口腔癌的发病有影响,这提示血糖的变化和抗糖尿病药物对口腔部位的癌变可能没有影响。
综上所述,高血压病史、生活习惯及饮食习惯等因素均可能影响口腔癌的发生,应做到戒烟戒酒、合理控制饮食、减少槟榔的摄入、注意口腔卫生、预防高血压。
