不同抗凝方式的连续性肾脏替代疗法在创伤性凝血病合并急性呼吸窘迫综合征患者中的应用效果比较▲
2021-08-18易亚辉谭曦舒宾卫星
易亚辉 谭曦舒 易 辉 宾卫星 徐 燕
(长沙医学院附属株洲市人民医院重症医学科,湖南省株洲市 412000,电子邮箱:ysysklsh1314@163.com)
创伤性凝血病是指在创伤早期,大出血、组织损伤激活机体凝血、抗凝与纤溶系统,并导致该系统功能亢进而出现的急性凝血功能紊乱,在创伤患者中该病的发生率较高,且与患者预后密切相关[1]。流行病学研究资料显示,创伤患者创伤性凝血病的发生率达25%~30%[2],如发生创伤性凝血病则病死率可升高4~6 倍[3-4]。急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)是由严重创伤、感染等多种原因引起的全身炎症反应综合征的肺部表现,以顽固性低氧血症为主要临床表现,是严重急性肺损伤的终末阶段[5]。研究表明,ARDS患者的病死率达27%~50%,合并多脏器功能衰竭时的病死率可高达90%,该病严重威胁患者的生命健康[6]。创伤性凝血病合并ARDS在创伤患者中较为常见且其致死率极高,是严重创伤患者的主要死亡原因之一,临床治疗极为棘手[7]。然而,目前国内外尚无创伤性凝血病合并ARDS治疗的相关指南及专家共识,针对创伤性凝血病及ARDS分别给予对症处理是目前临床上治疗此类患者的主要原则,但临床疗效较差。近年来,鉴于连续性肾脏替代疗法(continuous renal replacement therapy,CRRT)可有效地改善ARDS患者的肺通气功能,部分学者建议将其用于创伤性凝血病合并ARDS患者的治疗[8]。而创伤性凝血病患者存在明显凝血功能障碍,抗凝可加重患者的出血风险,故如何能够在创伤性凝血病合并ARDS患者中有效地开展CRRT成为临床研究的热点。本研究观察不同抗凝方式的CRRT治疗创伤性凝血病合并ARDS的临床疗效及安全性。
1 资料与方法
1.1 临床资料 选取2017年1月至2020年1月长沙医学院附属株洲市人民医院ICU收治的175例创伤性凝血病合并ARDS患者作为研究对象,纳入标准:(1)符合创伤性凝血病的诊断标准[9],即有明确急性外伤史且符合以下任意一项实验室检查指标,包括活化部分凝血酶原时间(activated partial thromboplastin time,APTT)>60 s,凝血酶原时间(prothrombin time,PT)为正常值的1.5倍以上或>18 s,国际标准化比值>1.5,凝血酶原时间与活化部分凝血酶原时间比值>1.2,纤维蛋白原(fibrinogen,FIB)水平<0.8 g/L,血小板计数<50×109/L;(2)符合ARDS的诊断标准[10],即有直接或间接损伤因素,呼吸频率增加和/或出现呼吸窘迫时动脉血氧分压/吸氧浓度<200 mmHg,双肺存在浸润影,除外心源性肺水肿或肺动脉楔压值<18 mmHg;(3)患者家属均对本研究知情,并自愿签署知情同意书者。排除标准:(1)合并有急慢性感染性疾病、风湿免疫类疾病、先天性凝血功能障碍等患者;(2)有严重心肺性疾病、慢性肝肾功能不全、恶性肿瘤等疾病史患者;(3)入组前4周内有免疫抑制剂、抗凝药物、抗血小板药物、非甾体抗炎药、激素等药物治疗史患者;(4)院前心肺复苏患者;(5)有肾脏替代治疗史患者;(6)妊娠期或哺乳期女性。剔除标准:(1)入院后3 d内死亡者;(2)自动放弃治疗,未完成全程治疗者。按照随机数字表法将患者分为无抗凝组、低分子量肝素组与枸橼酸组。无抗凝组58例患者中,入院3 d内死亡者2例、自动放弃治疗者1例,最终入选55例;低分子量肝素组59例患者中,入院3 d内死亡者2例、自动放弃治疗者1例,最终入选56例;枸橼酸组58例患者中,入院3 d内死亡者1例、自动放弃治疗者1例,最终入选56例。3组患者性别、年龄、体重指数等一般资料的比较,差异均无统计学意义(均P>0.05),具有可比性,见表1。本研究经株洲市人民医院伦理委员会批准。

表1 3组患者一般资料的比较
1.2 治疗方法 所有患者均接受创伤对症处理、输血补充凝血因子、体温管理、肺保护性机械通气、抗生素抗感染、纠正电解质紊乱、营养支持等综合治疗以及CRRT治疗。于股静脉或颈内静脉留置单针双腔导管,连接连续血液净化装置(德国B.Braun Melsungen AG生产,型号:MR-100B),建立体外血液循环,采用连续性静脉-静脉血液滤过以及前置换补充置换液方式,置换液流速控制在2 000~3 500 mL/h,血流速度控制在150~200 mL/min,超滤率控制在38 mL/(kg·h)。置换液配方为2 000 mL等渗盐水溶液+800 mL注射用水+20 mL 10%葡萄糖酸钙注射液+2 mL 25%硫酸镁注射液+180 mL 5%碳酸氢钠注射液+7 mL 50%葡萄糖注射液+8 mL 10%氯化钾注射液(血K+>4.0 mmol/L时不加用),并根据患者病情调整配方,除无抗凝组与低分子量肝素组均遵循该置换液配方外,局部枸橼酸组置换液配方中不含碳酸氢钠和葡萄糖酸钙液,而是将250 mL 5%碳酸氢钠注射液与10%葡萄糖酸钙注射液由不同通道同步输入。每12~24 h更换1次滤器,每24 h评估1次滤过效果,若内环境及血流动学稳定、肾功能正常、炎症反应明显减轻,无液体过负荷则停止CRRT治疗,反之则继续行CRRT治疗。
无抗凝组患者采用无抗凝CRRT治疗:治疗过程中,每30 min用250 mL生理盐水冲洗管路和滤器1次;若出现堵管或滤器堵塞及破膜情况,则及时下机更换管路及滤器后再重新上机。低分子量肝素组患者采用低分子量肝素处理的CRRT治疗:自CRRT动脉端输入低分子量肝素钠注射液[赛诺菲(北京)制药有限公司生产,国药准字:J20180035],首剂使用2 000~3 000 IU,维持剂量为200~300 IU/h。
枸橼酸组患者采用枸橼酸处理的CRRT治疗:自CRRT动脉端输入4%枸橼酸钠抗凝剂(四川南格尔生物科技有限公司生产,国药准字H20058912),初始速度控制在血流速度的0.9~1.2倍,2~6 h后通过调整枸橼酸钠输入速度将血液净化装置后管路中的血清游离钙浓度控制在0.2~0.4 mmol/L;与此同时,自CRRT静脉端输入10%葡萄糖酸钙注射液,初始速度为枸橼酸钠抗凝剂输入速度的8%,4~6 h后通过调整葡萄糖酸钙注射液输入速度将全身的血清游离钙浓度控制在1.0~1.2 mmol/L;从外周静脉泵入5%碳酸酸氢钠,根据患者血气分析结果调整初始速度。
1.3 观察指标 比较3组患者氧合指数、急性生理和慢性健康状况评估量表Ⅱ(Acute Physiology and Chronic Health EvaluationⅡ,APACHEⅡ)评分、机械通气时间、入院14 d病死率、滤器使用寿命、并发出血率(包括穿刺点出血、皮肤黏膜出血及消化道出血)、滤器抗凝有效性以及凝血功能指标(包括D-二聚体、PT、APTT及FIB)。分别于治疗前及CRRT治疗后24 h、48 h、72 h时,采用罗氏Cobas b123型全自动血气分析仪测定患者动脉血气情况,计算氧合指数(动脉氧气压力/吸入气氧浓度),并抽取静脉血2 mL检测凝血功能指标。分别于治疗前及CRRT治疗后第3天、第7天、第10天,采用APACHEⅡ 评估患者病情严重程度,该量表共包含生理学指标、慢性健康状况及年龄3个维度,总分为71分,分值越高表示病情越严重[11]。滤器抗凝有效性判断标准[12]:滤器内无凝血或仅有数条纤维凝血为0级,滤器内有少部分纤维凝血为Ⅰ级,滤器内有1/2左右纤维凝血为Ⅱ级,滤器内被大部分纤维凝血充斥为Ⅲ级。以滤器意外凝血及破膜作为滤器更换的标准。无明显呼吸困难,呼吸频率<25次/min脱机,经鼻导管吸氧后经皮血氧饱和度>95%,氧合指数>300 mmHg则停止机械通气。
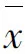
2 结 果
2.1 3组患者凝血功能的比较 3组患者血清D-二聚体、PT、APTT及FIB水平的比较,差异均有统计学意义(F组间=69.690,P组间<0.001;F组间=71.010,P组间<0.001;F组间=528.600,P组间<0.001;F组间=95.770,P组间<0.001),D-二聚体、PT、APTT及FIB水平均有随时间变化的趋势(F时间=171.800,P时间<0.001;F时间=873.700,P时间<0.001;F时间=217.500,P时间<0.001;F时间=318.500,P时间<0.001),分组与时间均有交互效应(F交互=24.270,P交互<0.001;F交互=144.800,P交互<0.001;F交互=94.110,P交互<0.001;F交互=11.940,P交互<0.001)。其中,在CRRT治疗后24 h、48 h、72 h时,3组患者的D-二聚体、PT、APTT水平由高到低均为低分子量肝素组>无抗凝组>枸橼酸组,FIB水平由高到低为枸橼酸组>无抗凝组>低分子量肝素组(均P<0.05)。见表2。
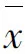
表2 3组患者凝血功能的比较(±s)

组别nAPTT(s)治疗前24 h48 h72 hFIB(g/L)治疗前24 h48 h72 h无抗凝组5580.41±11.8265.87±7.6651.26±5.9844.51±3.441.31±0.501.88±0.372.27±0.342.78±0.41低分子量肝素组5677.91±10.4679.66±11.13a82.20±14.33a85.41±5.50a1.24±0.351.60±0.37a1.87±0.30a2.13±0.49a枸橼酸组5678.41±11.5059.88±6.53ab45.22±6.10ab39.41±3.15ab1.30±0.432.08±0.44ab2.55±0.50ab3.12±0.55ab
2.2 3组患者氧合指数、滤器使用寿命滤器及抗凝有效性的比较 3组的氧合指数比较,差异有统计学意义(F组间=335.500,P组间<0.001),氧合指数均有随时间变化的趋势(F时间=186.600,P时间<0.001),分组与时间有交互效应(F交互=20.500,P交互<0.001)。其中在CRRT治疗后24 h、48 h、72 h时,3组患者的氧合指数由高到低均为枸橼酸组>低分子量肝素组>无抗凝组(均P<0.05)。3组患者的滤器使用寿命、并发出血率及滤器抗凝有效性比较,差异均有统计学意义(F=440.420,P<0.001;χ2=8.238,P=0.016;H=96.696,P<0.001),3组患者的滤器使用寿命由高到低均为枸橼酸组>低分子量肝素组>无抗凝组,且枸橼酸组的并发出血率低于低分子量肝素组,滤器抗凝有效性优于无抗凝组(均P<0.05)。见表3。
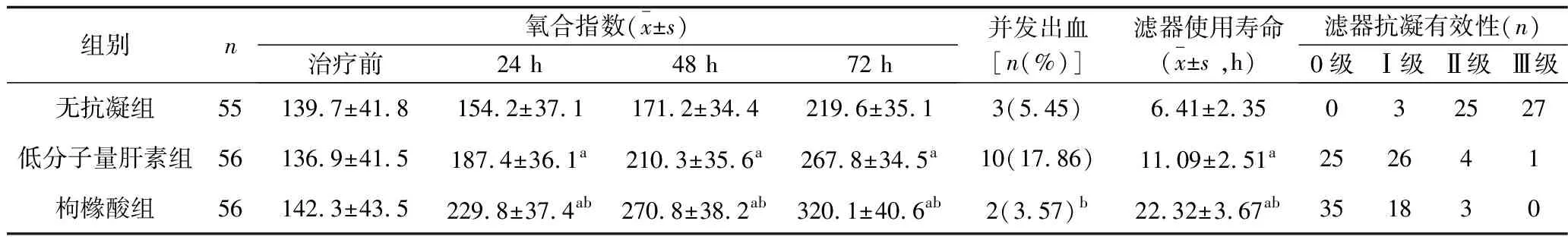
表3 3组患者氧合指数、滤器使用寿命及抗凝有效性的比较
2.3 3组患者入院14 d病死率、APACHEⅡ 评分及机械通气时间的比较 无抗凝组、低分子量肝素组、枸橼酸组患者的14 d病死率分别为25.45%(14/55)、17.86%(10/56)、10.71%(6/56),3组的入院14 d病死率差异无统计学意义(χ2=4.092,P=0.129)。3组的APACHEⅡ评分差异有统计学意义(F组间=98.600,P组间<0.001),APACHEⅡ评分有随时间变化的趋势(F时间=750.600,P时间<0.001),分组与时间有交互效应(F交互=9.972,P交互<0.001);其中,在治疗后第3天、第7天、第10天时,3组患者的APACHEⅡ 评分由高到低均为无抗凝组>低分子量肝素组>枸橼酸组(均P<0.05)。3组患者的机械通气时间差异有统计学意义(F=185.500,P<0.001),3组患者的机械通气时间由短到长为枸橼酸组>低分子量肝素组>无抗凝组(均P<0.05)。见表4。
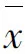
表4 3组患者APACHEⅡ 评分和机械通气时间的比较(±s)
3 讨 论
创伤性凝血病为创伤所致的凝血功能紊乱性疾病,在急诊科中较为常见。Maegele等[4]回顾性分析8 724例创伤患者的临床资料,发现有34.2%的患者合并有创伤性凝血病,其中29%的创伤性凝血病患者最终发展为多器官功能衰竭,13%的创伤性凝血病患者于入院早期死亡。ARDS是弥漫性肺泡损伤引发的急性低氧性呼吸功能不全甚至呼吸衰竭,以持续性低氧血症为主要临床特征,以非心源性肺水肿及广泛性肺内炎性细胞浸润为主要的病理特征,在重症患者中发生率达10.4%,其极易导致多器官功能障碍综合征[13]。创伤性凝血病合并ARDS在创伤性患者中较为常见且致死率极高,目前尚无有效治疗方法可明确降低其病死率,是目前临床治疗的难点。近年来虽有相关研究证实CRRT在ARDS的治疗中效果显著[14],但罕见其在创伤性凝血病合并ARDS中的应用研究。在CRRT过程中如何合理应用抗凝剂以降低创伤性凝血病患者的出血风险,已成为临床研究的热点。
有研究表明,创伤后高表达的肿瘤坏死因子α、白细胞介素1和白细胞介素6等炎性介质直接或者间接损伤血管内皮细胞,诱发组织因子表达,从而激活外源性凝血途径,导致创伤性凝血病,且创伤性凝血病与ARDS具有协同作用,可促进彼此的发生及发展[15-16]。创伤性凝血病患者体内的炎性介质直接或者间接损伤血管内皮细胞,激活外源性凝血途径,消耗大量凝血因子,并过度激活纤溶系统致使凝血、纤溶、抗纤溶系统失衡,加之创伤导致凝血因子丢失,最终造成凝血功能紊乱[17];创伤所致的急性炎症反应可致使血管内皮细胞与肺泡上皮细胞通透性增加,导致白细胞、单核巨噬细胞等炎性细胞、水肿液(含蛋白质、无机盐、葡萄糖、肌酐、尿素、氨基酸等成分)甚至红细胞进入肺泡腔与肺间质,最终导致呼吸衰竭[18]。此外,肺内毛细血管的内皮细胞中存在凝血酶等参与凝血的物质,在创伤性凝血病创伤早期外源性凝血途径被激活可促使肺部微血栓形成而影响肺组织功能;后期凝血物质被大量消耗且合成不足,导致肺组织出血,从而加重肺损伤,形成恶性循环[19]。临床研究证实,CRRT通过对流、弥散或吸附等方式持续有效地清除体内代谢废物或致病性毒素,可改善机体炎症介导的免疫麻痹或白细胞失活,恢复机体正常生理功能,维持凝血与纤溶系统平衡、酸碱平衡及水电解质平衡状态,确保内环境稳态;可直接减少患者非血管外液体,缓解肺间质水肿,显著地改善肺氧合及肺通气功能,提高组织细胞用氧、摄氧能力,降低ARDS患者对机械通气的治疗需求[20]。但CRRT作为一种体外血液净化治疗方式,血液在体外经血滤机处理过程中与外源性物质接触即可激发内源性凝血系统,从而导致凝血发生甚至滤器膜破坏,这严重影响CRRT的治疗效果[21]。为保证滤器及滤管通畅,防止血栓形成,既往临床上多采用低分子量肝素进行抗凝。虽然低分子量肝素主要通过抑制凝血因子Ⅹa的活性达到抗凝的效果,对其他凝血因子基本无抑制效应,但其可降低凝血酶而诱发血小板积聚,进而增加患者的出血风险,特别是创伤性凝血病患者存在明显凝血功能障碍,故低分子量肝素的应用安全性较差[22]。有研究表明,在CRRT治疗中应用低剂量肝素,有20%~50%的患者发生皮肤黏膜、消化道等出血,病死率可高达15%,甚至部分患者还可出现血小板减少症[23]。血清钙离子是机体凝血过程瀑布反应中不可或缺的一部分,枸橼酸钠作为一种新型抗凝药物,主要通过无钙透析液与血液中游离钙离子相互结合形成的螯合物对凝血途径进行阻断,从而抑制凝血酶原向凝血酶的转变,达到抗凝的目的;同时,在静脉端加入钙剂,补充血液中钙离子,可避免低钙血症的发生,且枸橼酸与钙离子结合后的螯合物可在肝脏内被完全代谢排出体外,能有效地降低CRRT治疗中的出血风险[24]。本研究结果显示,在CRRT治疗后24 h、48 h、72 h时,3组患者的血清D-二聚体、PT、APTT水平由高到低均为低分子量肝素组>无抗凝组>枸橼酸组,血清FIB水平由高到低为枸橼酸组>无抗凝组>低分子量肝素组,氧合指数由高到低均为枸橼酸组>低分子量肝素组>无抗凝组(均P<0.05);在治疗后第3天、第7天、第10天时,3组患者的APACHEⅡ评分由高到低均为无抗凝组>低分子量肝素组>枸橼酸组(均P<0.05);此外,枸橼酸组患者的机械通气时间短于其他两组,滤器使用寿命长于其他两组,且并发出血率低于低分子量肝素组,滤器抗凝有效性优于无抗凝组(均P<0.05)。以上结果提示,与无抗凝及低分子量肝素相比,应用枸橼酸进行抗凝CRRT治疗创伤性凝血病合并ARDS的效果更佳,安全性更高。其原因考虑为低分子量肝素诱发血小板减少而加重了凝血功能紊乱,而枸橼酸钠主要通过无钙透析液与血液中游离的钙离子相互结合形成的螯合物起到抗凝作用。
综上所述,对于使用CRRT治疗的创伤性凝血病合并ARDS患者,与应用低分子量肝素抗凝及无抗凝相比,应用枸橼酸抗凝在提高抗凝效果及氧合指数、改善凝血功能、缩短机械通气时间、减少出血风险、延长滤器使用寿命中的作用更显著,安全性更高,值得临床推广。
