锥形植入脑深部电极射频热凝毁损治疗局灶性皮质发育不良1例☆
2021-07-30韩彦明沈云娟史哲兰正波刘亚丽王天成张新定
韩彦明 沈云娟 史哲 兰正波刘亚丽 王天成 张新定
局灶性皮质发育不良(focal cortical dysplasia,FCD)是引起药物难治性癫痫的常见原因,在癫痫手术中约占1/2。文献研究表明传统开颅术治疗后癫痫缓解率可达85%,效果良好[1-2]。但毗邻功能区且位置深在的FCD,传统开颅术并发症较多、手术风险高,且该部位往往需要植入脑深部电极来鉴别功能区与致痫区的关系,因此立体定向脑电图(stereoelectroencephalography,SEEG)引导的射频热凝术可能成为外科干预的最佳选择,然而该技术仅部分毁损致痫灶,治疗效果较开颅手术低。如何优化常规电极植入方案使得植入电极全面覆盖致痫灶从而提高射频热凝效果,目前相关研究国内外鲜有报告。文中对1例位于中央后沟与顶内沟交界区的FCD采用沿沟底依据病灶形态 “锥形植入”的方法来优化植入方案,以达到彻底毁损致痫灶来提高疗效,现报告如下。
1 临床资料
1.1 一般资料患者,男,15岁,右利手。主诉:发作性肢体抽搐12年。患者于12年前无明显诱因出现头眼、身体均向右侧偏转,双上肢向上伸直或呈“4”字征,下肢伸直或屈曲,严重时意识丧失,发作持续十几秒,平均每天发作1~2次,患者于当地医院就诊,诊断为癫痫,予口服“氯硝西泮片”、“拉莫三嗪”、“托吡酯片”等治疗,发作次数较前减少,但平均每月仍发作10次以上,被诊断为药物难治性癫痫。因对药物治疗疗效不满意要求手术,遂来我院就诊。患者足月顺产,无外伤史,家族中无癫痫史,生长发育正常,神经系统查体未见明显异常。
1.2 非侵袭性术前评估长程视频脑电监测显示背景活动正常,间歇期脑电示右半球棘慢波癫痫样放电,以右中央-顶-枕区显著;共记录到6次癫痫发作,发作症状同前所述;发作期脑电示右半球中后头部棘慢波放电→弥漫性高波幅棘慢波放电。MRI检查包括三维(3D)T1加权3.0 mm厚的连续切片,T2加权(2D,轴和冠状)和 Flair序列(2D,轴和冠状)。MRI Flair序列表现为位于顶内沟前端与中央后沟交界处沟底皮质发育不良II型,有穿透征 (图1)。FDG-PET表现为该处低代谢。FDG-PET和3D脑MRI扫描融合,以确定代谢的潜在变化(图1D)。
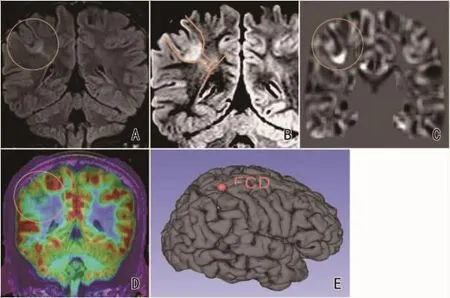
图1 患者影像学表现 A、B.MRI Flair示沟底FCDIIb,有穿透征(黄线);C.形态学分析示沟底形态异常(黄圈);D.PET-CT与MRI融合图示沟底低代谢(黄圈);E.MRI三维重建图示异常脑沟位于顶内沟与中央后沟交界处(红点)。
1.3 SEEG电极植入将CT、MRI及增强图像导入手术计划系统,设计SEEG电极植入路径。在LECKCELL头架导航下植入电极。具体电极植入方案:沿中央后沟与顶内沟交汇处脑沟前壁植入3根电极(2根位于中央后回)、后壁植入2根、上下壁各1根,共7根电极,靶点均朝向FCD沟底。术后行CT检查,扫描结果与术前MRI融合,然后行电极分割来确定电极位置是否准确及每个触点位置。结果显示FCD被电极三维适形覆盖,电极分割图呈锥形,命名为“锥形电极植入”(图2)。随后回病房行颅内长程视频脑电图监测,记录SEEG间歇期及惯常发作期脑电图波形并综合分析解剖-电-临床资料以确定患者发作起始区并制定下一步个体化的治疗方案。
1.4 射频热凝毁损术(radiofrequency thermocoagulation,RF-TC)RF-TC前行皮质功能电刺激定位(图2D)以鉴别功能区与致痫区的关系,然后行RF-TC。靶点的选择:①选择电极上相邻的2个触点为热凝点;②发作期低波幅快节律或癫痫样放电起始区;③电刺激能引起惯常发作处;④间歇期持续的棘慢波放电处;⑤距离血管周边≥2 mm且除外感觉功能区。参数选择及热凝过程:患者于清醒状态下将靶点相应电极触点导线外接R-2000BMI射频仪(北京市北科数字医疗技术有限公司),毁损时间为20~30 s,持续射频输出功率为6~7 W。毁损后继续行视频脑电图监测1 d以观察RF-TC的疗效,然后拔出电极,当天行头颅MRI检查。
1.5 结果在综合分析患者非侵入性及SEEG资料的基础上,避开感觉功能区,对患者癫痫发作起始点及刺激能引起惯常发作点的共20个触点行RF-TC,毁损后癫痫样放电消失,且无感觉障碍等并发症,复查MRI示癫痫灶完全适形毁损(图2 D、E)。术后随访26个月患者无癫痫发作。
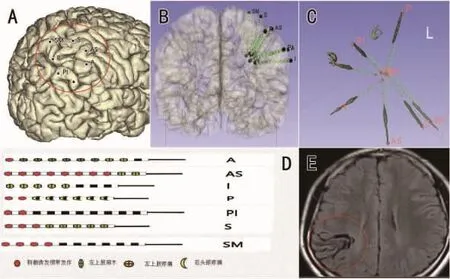
图2 电极植入及植入后热凝图 A.植入后电极在脑内位置,前壁电极为 S、AS、A;后壁电极为 P、P1;上壁电极为 SM;下壁电极为I;B、C.电极分割示电极锥形植入;D.皮质功能电刺激结果;E.热凝后MRI,示癫痫灶完全适形毁损(红圈)。
2 讨论
局灶性皮质发育不良相关癫痫常规切除手术治疗效果虽良好,但当FCD毗邻功能区时传统手术方式很难对致痫灶行彻底的切除且手术后神经功能受损风险较高。文献研究表明当常规手术切除致痫灶存在风险时可行SEEG引导下的RF-TC术[3],SEEG引导的RF-TC治疗癫痫较开颅切除术安全可靠,但其治疗效果也较开颅术低下[4],导致治疗效果低的主要原因为热凝点的分散分布从而无法达到开放性切除的容积效应。因为按照常规电极植入方案,靶点需要包括[5]:①能够识别的结构病灶;②最可能为癫痫发作起源结构;③早期和晚期的发作传播结构;④与发作起源临近的功能结构。按照这种方案植入的电极是分散分布的,SEEG电极记录的发作活动的热凝点也是分散的,无法在癫痫放电之间构建一个密集的电极阵列。
本研究对1例FCD相关癫痫患者采用 “锥形电极植入”法,此方案与常规方案有以下不同:①因该患者致痫灶定位明确,即FCD相关癫痫,植入电极的目的为鉴别致痫灶与功能区的关系,因此植入的电极靶点仅包含癫痫起源网络,不包含癫痫扩散及症状产生网络;②研究表明[6-7]FCD相关癫痫,位于脑沟底端皮质的发育不良致痫性最强,该部位的皮质往往等同致痫灶,所以植入电极时沿脑沟的前壁、后壁、上壁及下壁分别植入电极,但靶点均朝向沟底。“锥形植入”的优点为:植入电极能依据致痫灶的形态三维覆盖致痫区,在致痫区形成密集的电极矩阵,有利于致痫灶彻底RT-TC的同时还能避免在狭小空间里电极与电极之间的相互交叉干扰,也可以起到鉴别致痫灶与功能区的关系。植入后脑电图监测癫痫发作起源于病灶前缘S电极1~3触点,但行皮质功能电刺激检查时除病灶下电极除“I”电极外均能引起惯常发作,热凝时对癫痫发作起源及能引起惯常发作电极共20个电极触点进行热凝毁损,所有热凝点刺激均未引起感觉障碍(图2D、E)。术后6个月复查MRI示FCD彻底毁损。随访26个月,患者癫痫无发作,达到Engel I级。
综上所述,“锥形植入”方案是对常规电极植入方案的一种优化,该方案可达到对致痫灶彻底的适形毁损,提高RF-TC治疗效果。该技术不仅适用于FCD,也适用于下丘脑错构瘤,脑室旁灰质移位等相关癫痫,值得临床推广。本研究不足之处为仅为1例患者,以后需大样本的患者来证实该技术的优点。
