直肠癌切除术后排便功能障碍的发生率及其危险因素分析
2021-07-28张宗兵郝博刘牧林
张宗兵,郝博,刘牧林
结直肠癌是临床多发性恶性肿瘤疾病之一,近年来,随着人们生活习惯、方式改变,结直肠癌发病率呈现升高趋势。目前,手术是治疗结直肠癌主要方式之一,腹腔镜下直肠全系膜切除术(total mesorectal excision,TME)是临床首选术式,其相比于传统开腹手术,切口小、疼痛轻,术后活动早、恢复快,且恢复后瘢痕小,可满足病人美观需求,备受广大医患所青睐。排便功能障碍是直肠癌切除术后常见并发症,表现为肛门疼痛与坠胀、排便紧迫感、排便次数增多、大便性状水样便、肛门失禁等,严重影响病人身心健康。其发生机制复杂多样,目前尚不完全清楚。以往认为开腹直肠癌手术,由于手术空间限制、视野有限及手术创伤较大,对病灶周围神经、组织损伤严重,难以保护相关神经、组织功能;近年来,随着腹腔镜 TME 手术的推广应用,其能够在狭窄的腹腔内为术者提供良好术野,且手术创伤更小,应用腹腔镜行直肠癌的手术治疗越来越广泛,保肛的可能性也越来越多;但是保肛术后排便功能障碍也是术后比较突出的一个问题。本研究回顾性分析60例结直肠癌切除术病人资料,探究影响术后排便功能障碍的因素。
1 资料与方法
1.1 一般资料
研究回顾性分析2015 年1 月至2020年2月蚌埠医学院第一附属医院收治的直肠癌病人60 例,均接受腹腔镜TME 手术,其中男43 例,女 17 例,年龄(63.14±7.25)岁,年龄范围为 34~80岁,合并陈旧性脑梗死3 例、糖尿病11 例、高血压13例;根据是否发生排便障碍分组,排便功能障碍组38例、非排便功能障碍组22例。纳入标准:(1)经病理与结肠镜检查确诊;(2)病人对研究知情,自愿参与;(3)未中途转开腹手术;(4)年龄≥18 岁;(5)肿瘤分期为 T1-3NxMo 期。排除标准:(1)中途失访;(2)术前存在肛门失禁或功能差;(3)重新造口或未关闭造口;(4)行腹会阴切除术或未行吻合;(5)术后肿瘤复发全身转移者;(6)中转开腹。本研究符合《世界医学协会赫尔辛基宣言》相关要求。1.2 方法
整理病人临床资料包括:术中出血、手术时间、肿瘤最大径、性别、年龄、体质量指数、吻合方式、标本取出方式、术后吻合口距肛缘距离、TNM分期(根据美国癌症联合会(AJCC)标准)等。术后对病人进行为期3 个月随访,制作回访调查问卷,了解病人术后并发症情况,截止为2020年6月。术后排便功能障碍即大便困难、或盆底肌协调障碍引起的排出粪便的障碍。通过检查病人控便能力、便秘、大便次数、形状,失禁、污染等,使用钡剂灌肠、肛管直肠测压客观评价病人排便功能。
1.3 统计学方法
使用SPSS 21.0 软件分析,计数资料以例(%)表示,比较采用χ
检验或Fisher 确切概率法;使用logistic 多因素回归模型分析,P
<0.05为差异有统计学意义。2 结果
2.1 治疗情况
60例直肠癌切除术病人,术中出血量(65.14±23.50)mL,手术时间(246.15±60.33)min,术后肿瘤病理学标本最大径(3.65±0.72)cm,肿瘤最大径(4.02±1.63)cm,术后吻合口距肛缘距离(2.42±0.53)cm,术后尿管拔除时间(5.47±3.95)d。随访3个月,随访成功率100.00%,本组60 例病人中发生排便功能障碍病人38例(63.33%)。2.2 分析术后排便功能障碍影响因素
本研究将病人性别、年龄、肿瘤大小、体质量指数、吻合方式、标本取出方式、术后吻合口距肛缘距离、TNM 分期、术前同步放化疗等设为变量,进行因素分析,结果显示,病人术后吻合口距肛缘距离、肿瘤大小≥5 cm、术前同步放化疗等是造成病人术后排便功能障碍的因素(P
<0.05)。见表1。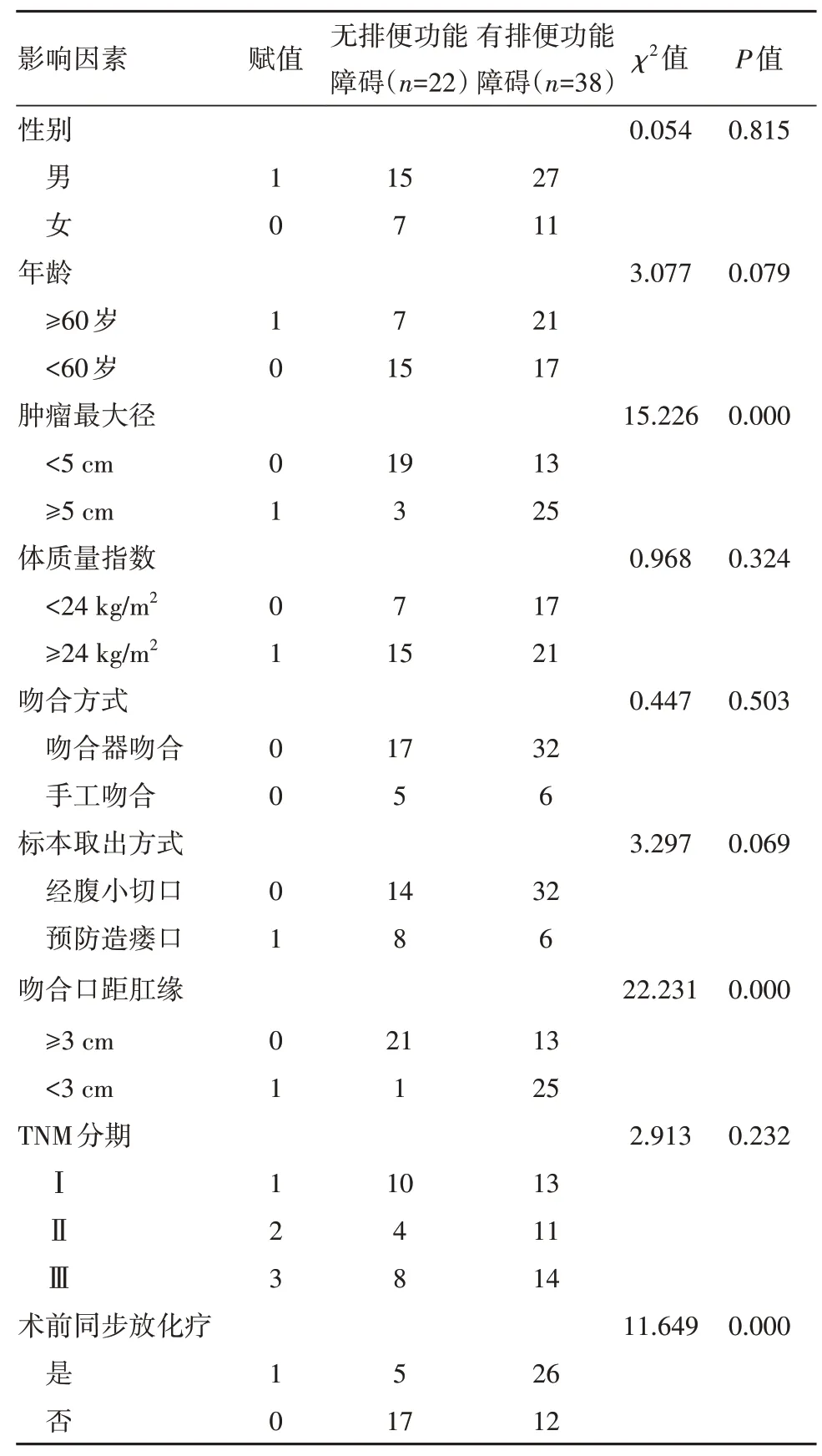
表1 单因素分析术后排便功能障碍因素/例
2.3 多因素分析直肠癌切除术后影响排便障碍的危险因素
研究将术后吻合口距肛缘距离、肿瘤大小、术前同步放化疗等控制变项设为自变量,纳入纳入logistic多因素回归模型,分析显示,术后排便功能障碍的危险因素是肿瘤最大径>5 cm、术前同步放化疗,术后吻合口距肛缘距离<3 cm(P
<0.05)。见表2。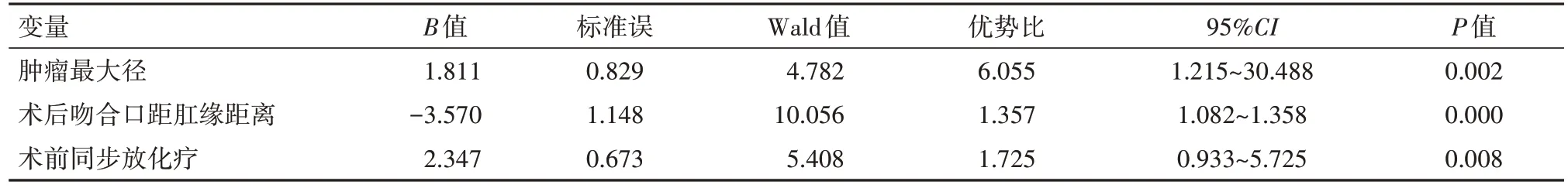
表2 Logistic多因素回归模型分析影响术后排便障碍的危险因素
3 讨论
直肠癌是临床高发性恶性消化道肿瘤疾病,可发生于任何年龄段,以低位直肠癌发病率较高。近年来,随着城市居民生活、工作压力增加,直肠癌发病率不断升高,并呈现年轻化趋势。随着现代医学技术发展,手术方式完善、医疗器械改进,很大程度提高直肠癌手术治疗效果。相比于传统开放手术,腹腔镜TME 手术根据优势,但术后仍不可避免发生“低位前切除综合征”,对病人生活、心理健康等造成严重影响。直肠癌切除术后排便功能障发生机制尚不完全清楚;现代研究认为,术后肛门失禁主要与肛门内括约肌损伤、直肠肛管感觉神经受损、直肠顺应性与最大耐受量改变、直肠乙状结肠角与直肠角改变、排便自制反射神经通路损伤等有关。
影响直肠癌TME 术后排便功能障碍的因素众多,与性别、手术经验、时间、TNM 分期及发病部位等相关;且不同研究报道,术后排便功能障碍发生率存在较大差异。佟伟华等对55 例低位直肠癌腹腔镜手术病人,术后6 月排便功能障碍发生率为43.64%,与部分研究结果存在一定差异;同时,其指出肿瘤最大径与手术肛缘与吻合口距离是造成术后“低位前切除综合征”危险因素。
目前,临床关于直肠癌TME 术后排便功能障碍影响因素相关报道较少,为进一步了解影响术后病人排便功能影响因素,本研究回顾性分析60例腹腔TME 手术病人资料,结果显示,术后3 个月本组60例病人排便功能障碍发生率63.33%,与以上报道结果存在差异。本研究将性别、年龄、肿瘤大小、体质量指数、吻合方式、标本取出方式、术后吻合口距肛缘距离、TNM 分期、术前同步放化疗整理分析,单因素分析显示,术后吻合口距肛缘距离、年龄、肿瘤大小、术前同步放化疗与排便功能障碍相关,提示,病人年龄≥60 岁与术后排便功能障碍有关,可能因病人随着年龄增加,机体耐受性、抵抗力等多方面功能下降,相比年轻人,老年病人术后恢复更为缓慢,且术后并发症风险更高。肿瘤体积≥5 cm 病人,手术创伤更大,切除后造成空间效应更明显,导致术中荷包缝合位置过低,增加术后排便功能障碍发生率;抑或由于肿瘤最大径过大,术中对直肠下端系膜游离时,盆底神经丛受到能量机械损伤更为严重,造成术后排便功能障碍。术后吻合口距肛缘距离<3 cm,即手术吻合口可能在齿状线位置以下,对肛周功能造成较大机械损伤,增加术后并发症风险。术前接受同步放化疗虽然能够有效杀灭肿瘤癌灶细胞,为手术治疗创造更好的条件,有利于改善病人远期预后结果,降低术后转移与复发率;但药物在杀灭癌灶细胞同时,可能对周围健康组织造成损害,导致直肠局部黏膜纤维化、缺血坏死、黏膜水肿等,导致肛管感觉阈值、直肠顺应性、静息压等下降,从而增加术后肛门排便功能发生风险。本研究logistic 多因素回归模型分析显示,术后排便功能障碍的危险因素是肿瘤最大径>5 cm、术前同步放化疗,术后吻合口距肛缘距离<2 cm,而年龄并不是影响排便功能障碍的危险因素,对此,仍需要进一步深入探究。
综上所述,影响直肠癌切除术病人排便功能障碍危险因素包括:肿瘤最大径>5 cm、术前同步放化疗,术后吻合口距肛缘距离<2 cm;对此,临床应当从严格依照TME 手术原则、控制手术吻合距离,改善吻合方式,加强术后护理干预、功能训练等多方面实施综合治疗,预防排便功能障碍的发生。
