新型冠状病毒肺炎的CT表现与临床特征之间的时间顺序关系
2021-07-28史恒峰王栋陈志萍
史恒峰,王栋,陈志萍
2019年12月在中国武汉地区,新型冠状病毒引起的肺炎(novel coronavirus pneumonia,NCP)被发现,其后传播极其迅速,截至 2020 年 6 月 7 日,全国累计84 630 例确诊病例出现,防疫形势非常严峻。根据国家卫生健康委2020年3月3日印发的第七版《新型冠状病毒肺炎诊疗方案》,影像学表现在该病的诊断、分型、解除隔离和出院标准中均有着重要地位,并且前期的诊疗工作中我们发现影像表现与流行病史和临床特征比较具有一定的时间顺序性,本研究分析该特性,希望为更好的指导新冠肺炎的治疗和评估提供参考意见。
1 资料与方法
1.1 一般资料
收集2020 年1―2 月安庆市立医院确诊且在院治疗的NCP 病人81 例,其中男48 例(59.3%),女33 例(40.7%),年龄(43±13)岁,年龄范围为16~80 岁。无症状感染者3 例(3.7%),轻型3例(3.7%),普通型74 例(91.4%),重型1 例(1.2%),危重型0 例(0%)。且病人中13 例(16%)有基础疾病或相关手术史,含肺气肿3 例,肺结核1 例,糖尿病 3 例,高血压 5 例,心脏病 1 例,近 5 年内肺部或心脏手术史3 例,部分病人同时具有以上多种疾病或手术史。纳入标准:病原学标本实时荧光RT-PCR检测新型冠状病毒核酸为阳性的病人,发病后7 d内行CT 检查且图像清晰度能用于诊断。入组病例含病程中症状轻微但无明显影像学改变的轻型病人,有影像学表现但无明显新型冠状病毒肺炎临床表现的无症状感染者。排除标准:无以上病原学证据者。无明显临床症状也无影像学表现的新冠病毒核酸检测阳性者。病人或其近亲属知情同意,签署知情同意书。本研究符合《世界医学协会赫尔辛基宣言》相关要求。1.2 影像学检查方法
使用美国通用公司16 排螺旋CT(GE BrightSpeed),检查前训练病人吸气屏气。首先扫描胸部正位定位像,然后确定肺部扫描范围(自肺尖部至较低膈脚下方1 cm),并调整肺部CT的实际扫描长度。扫描参数:管电压120 kV,管电流200 mA,层厚度为7.5 mm,螺距0.625 mm。扫描后重建层厚为5 mm 的纵隔窗图像和层厚1.25 mm 的肺窗HRCT 图像,并将数据发送至GE aw4.7 后处理工作站和PACS系统。
1.3 临床特征的时间点记录
记录每例病人自疫源地(武汉)返乡日期(return date,RD)或明确接触确诊病人的具体日期(contact date,CD),若多次接触确诊病人则记录最后一日,若接触史不明确则记录最后一次处于多人密闭环境的日期CD,若返乡前即开始发病则不记录。记录9项主要病毒性肺炎临床症状(发热、咳嗽、咳痰、胸闷、乏力、咽痛、头痛、肌肉酸痛、消化道症状)首次出现的日期(symptom date1,SD1)。全部病程中(含入院前及院内)体温上升和下降恢复的具体日期(以当日最高腋窝温度37.3 ℃为界),体温上升达到异常首日(temperature date1,TD1),体温下降达到正常首日(temperature date2,TD2)。治疗后呼吸道及其他临床症状明显好转(与全身症状最差日比较)的日期(symptom date2,SD2)。若为无症状感染者则以上临床或体温项目记录为0。1.4 实验室指标的时间点记录
记录咽拭纸或肛拭纸标本核酸检测首次检测结果为阳性的日期(nucleic acid date positive,ND),治疗后转归为阴性并持续至出院的时间点(nucleic acid date negative,ND);首次核酸检测是阴性的,记录其出现日期为ND。1.5 影像学表现时间点的记录
记录首次CT 检查的日期及结果是否为阳性,若首次CT检查结果为阳性,记录其日期为(CT1);若首次CT 检查为阴性,记录其日期为(CT1)。记录病程中影像学表现达到峰值的日期(CT2)并根据5 分法评分峰值病灶的影像学表现,评分标准为:0分无病变,1分少量病变,2分中等量病变,3 分大量病变,4 分弥漫性病变。记录出院前最后一次CT 检查的日期(CT3)并评分残余病灶的影像学表现。“影像学峰值”是指横向比较整个病程中所有影像学资料后肺部病灶范围、数量、病变程度进展达到最大值(若部分病灶进展但部分消退仍定义为进展),由两位影像科主治医师使用双盲法独立评估,两人评价不一致时,请第三位高级职称医师共同讨论决定。若为无影像学改变的轻型病人则以上项目记为0。1.6 影像学时间点与临床特征及实验室指标异常时间点的比较
计算并记录RD 或CD 与SD1 之间的日期差,可视作临床潜伏期(clinical latent period,CLP)=SD1-RD/CD。首次影像学检查结果为阳性或阴性的日期CT1 或CT1与临床症状发生日之差,可视作影像学-临床潜伏期,其中粗潜伏期(radiographic latent period1,RLP1)=CT1-SD1,真潜伏期 RLP=CT1-SD1。将CT2 和TD2 与之间相隔的天数定义为影像学-体温滞后期(radiographic lag period2,RLP2)=CT2-TD2,SD2与CT2之间的差值定义为临床-影像学恢复期(recovery phase,RP)=SD2-CT2。计算ND与CT1 之间的差值可作为核酸转阳-影像学潜伏期(nucleic acid latent period1,NP1)=ND-CT1,而 ND与CT2 的差值应可以看做核酸转阴-影像学滞后期(nucleic acid latent period2,NP2)=ND-CT2。计算ND 与SD1 的差值可作为核酸真潜伏期NP=NDSD1。以上项目若各日期差为正值则正常记录,若为同一天记录为0,为负值则在数字前加-。因RD 与SD1 之差可能短于病毒潜伏期,故在其差值CLP 前加>,并单独计算其CLP。若返乡前即开始发病或无明确接触史则不计算CLP。有影像学表现的无症状感染者仅计算影像学潜伏期CT1-RD/CD 和NP1、NP2,轻型病人仅计算CLP。
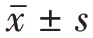
2 结果
2.1 病人来源及起病时临床症状情况
自疫源地返回的一代病人共45 例(55.6%),接触疫源地病人被传播的二代病人共31 例(38.3%),接触二代病人被传播的三代病人有3 例(3.7%),证明由于政府防疫措施的有力和及时,NCP 肺炎在非疫源地的传播得到有效抑制。无明确疫源接触史的有2 例(2.5%),说明极少数情况下会有不明途径的传播。首次临床症状的发生为78 例(96.3%),按发生频率排序为 :发 热 65 例(80.2%),咳嗽 54 例(66.7%),咳痰33 例(40.7%),其中仅5 例咳少量黄痰,剩余28 例均为少量白痰。乏力29 例(35.8%),畏寒26 例(32.1%),胸闷20 例(24.7%),其中2 例伴有胸痛,1 例伴有心慌。肌肉酸痛19 例(23.5%),其中14 例为全身肌肉酸痛,3 例为背痛,1 例为腰痛,1例为下肢痛。消化道症状18 例(22.2%),其中含纳差9例,恶心6例,腹胀2例,腹泻2例,呕吐2例多种具体症状。头痛15 例(18.5%),其中9 例伴头晕。咽痛9 例(11.1%),其中1 例伴口干。可以看出发热及呼吸道症状为NCP 病人起病时最常见的临床表现。
2.2 潜伏期及起病期影像学时间特征分析
CLP一般在7 d 左右,但无论是有明确接触日的NCP 病人还是仅有明确返乡日的武汉归来病人,CLP 的范围均在0~26 d不等,变化幅度较大。RLP1 的中位数为3 d,其中有15 例(20%)为 1 d,且仅有2例(2.7%)的病人RLP1为负值,说明绝大部分的CT1 均在SD1 出现后,且以1 d 较多,但也有极少数病人的SD1出现发生于CT1之后。见表1。
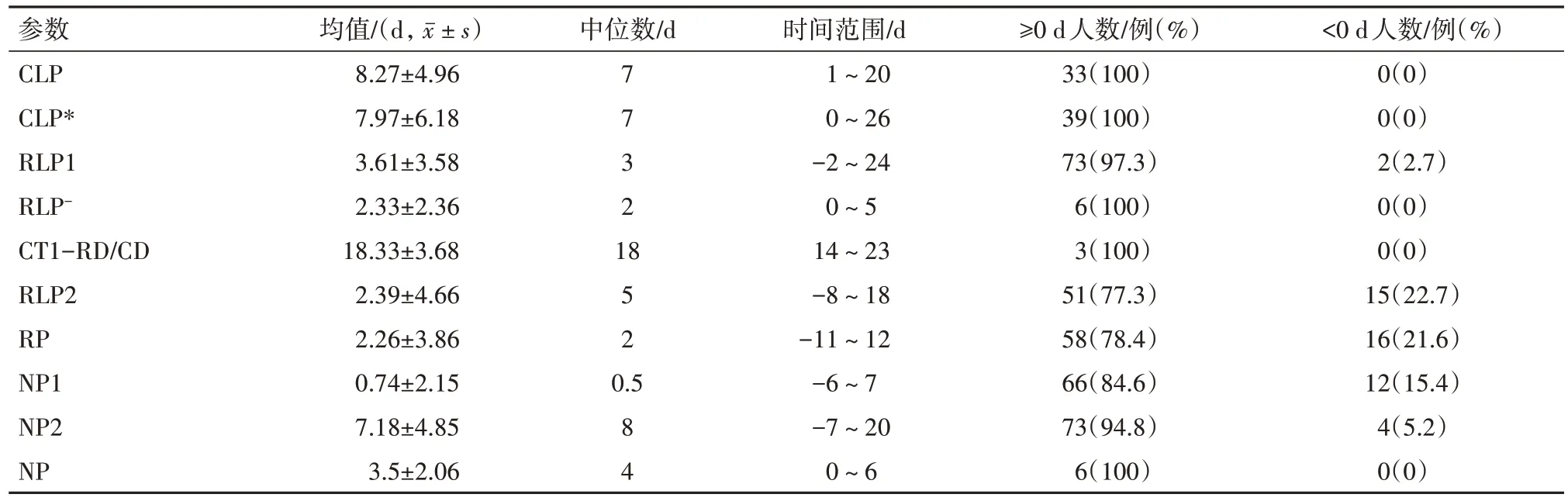
表1 新型冠状病毒肺炎潜伏期/滞后期统计表
有RLP的病人为6 例,占病人总数的7.4%,意味着少数病人发病后5 d 内核酸筛查都有可能是阴性。
无症状感染者的影像学潜伏期的部分病人数量很少,且影像学表现轻微(影像学峰值评分均值仅为1.67分),病情发生和发展缓慢。
NP1的范围为-6~7 d。说明在CT1前后一周内都有可能检测出核酸为阳性,但是CT1 当日有26 例(33.3%)病人核酸检测为阳性,其后4 d 共有59 例(75.6%)的大部分受试者核酸结果转阳。也有小部分人12例(15.4%)的核酸检测呈阳性早于CT1。
2.3 恢复期影像学指标与临床、病原学指标的时间关系
大部分病人51 例(77.3%)的RLP2 均在体温下降之后,甚至在体温下降后还可能有所进展,其中体温下降当日有8 例(12.1%),以后4 d 共有35 例(53%)。但也有小部分人15 例(22.7%)体温的下降晚于CT2。RP 的统计结果证明大部分病人58 例(78.4%)的全身症状的缓解SD2均在影像学表现开始缓解之后,其中CT2当日和以后4 d共有41例(55.4%)。但也有小部分病人16 例(21.6%)的SD2 缓解早于CT2。
NP2 的范围为-7~20 d,其中73 例(94.8%)为0或正值,说明绝大部分核酸结果转阴均发生于CT2出现之后。但也有小部分人4例(5.2%)核酸转阴先于CT2。
NP 的人数为 6 例,占病人总数的 7.4%,NP 的范围为0~6 d,意味着很小部分NCP 病人在发病临床症状出现后1周内都具有核酸检测仍是阴性的可能性,防疫工作者在筛查工作中应有所注意。
2.4 影像学表现的评分分析
影像学峰值日肺部病变的评分结果显示大部分NCP病人55例(73.3%)病情程度均为轻度或中度,大量病变及弥漫性病变的仅占26.7%。而出院前末次影像学表现评分表明大部分病人(88%)出院前肺部病灶也可达到轻度或中等程度,不会造成严重后果。但同时完全吸收,评分为0 者仅占5.3%,说明同时肺部病灶的吸收期也较慢,可能在出院后需要长期恢复。并且有6.7%的病人出院前仍评估为大量或弥漫性病灶,更证明了NCP 肺炎病程的持续性。两位观察者对于肺部病灶影像学峰值的评估一致性:Kappa 系数为0.82,两位观察者评价一致性强。见表2。
表2 新型冠状病毒肺炎各影像学评分的人数/例(%)
3 讨论
择机影像学检查结合首次临床症状出现日在NCP 发病初期具有重要指导意义。临床潜伏期的判断不具有很强的临床价值,首先其长度最长可达26 d,不同的个体中差异性较大,其次相当一部分病例曾多次乘坐交通工具或在多人密闭场合聚集,故无法厘清接触传染者的确切日期;而且很多二代被传染者多次接触不同的一代传播者、很多一代者本身并无核酸阳性的确诊史,造成传染日期更难以判断,所以在疫情初期核酸检测条件缺乏下单纯希望通过潜伏期来筛查NCP 感染者难度非常大。棘手的是即使作为确诊手段的核酸检测不但假阴性率高、获得结果耗时长、需要反复多次采样,还存在一个窗口期,本研究发现至少7.4%的人早期核酸结果呈阴性,TAO 等也统计了首次核酸检测由阴性转呈阳性需要(5.1±1.5)d。可能有25%的病人存在首次影像学检查为阴性,在SD1 出现后的影像学潜伏期间的核酸检测和影像学结果均存在阴性的可能,不但让防疫工作者产生误判,还可能让漏诊的NCP病人因未被及时隔离而出现疫情传播。
NCP 首次临床症状的出现形式多样,但仍旧和其他病毒性肺炎一样,以发热、咳嗽、咳痰为最常见症状,且发生率和病人自我感知度较高,易于回溯具体日期。加入SD1和窗口期相对较窄的CT1作为前后两个标杆后,可以分别在影像学-临床潜伏期后和核酸转阳-影像学潜伏期后做CT 扫描和RTPCR 检测,能有效提高对NCP 病人的筛查效能。影像学检查特别是胸部CT检查迅捷且普及度高,全国大部分县镇级以上医院均有配备,而且影像学结果的客观性更强,在NCP 的早期筛查中具有独特的优势,研究发现胸部CT 检查对于 NCP 诊断还具有很高的敏感度,可以作为首选手段加以运用。
峰值影像学的判定结合全身症状的缓解在NCP 恢复期的预测和评估作用明显。虽然体温恢复正常3 d 以上作为解除隔离和出院标准中的重要一项,但体温的正常不能完全代表NCP 病情的恢复,异常也不能完全代表NCP 病情的加重。本组中一例重型病人,体温正常多日,但呼吸道症状持续加重,氧饱和度仅为84%,最后转为危重型后转院;还有15例(18.5%)病人全程并无体温的异常以及少数病人入院治疗前体温已恢复正常;3 例(3.7%)病人在临床缓解期体温短暂升高超过38 ℃,停用干扰素后体温下降,最终考虑药物引起的高热。77.3%的病人体温恢复后影像学表现可能仍处于进展状态,尚未达到峰值。所以在排除掉药物因素引起的体温异常后,影像学-体温滞后期结束再进行CT 扫描更有可能获得峰值影像学资料,能更加准确和客观的对NCP程度进行评估。
全身症状的恢复情况在众多指标中对于判断治疗是否有效、病人是否进入恢复阶段具有决定性意义,呼吸功能的康复对处于临床治疗过程中的病人和治愈后病人的恢复至关重要。大部分病人(58 例,78.4%)的缓解发生于影像学缓解之后,所以出现影像学表现吸收但呼吸道症状仍然存在的情况时,临床医生可以对病情做出即将好转的预判。
连续两次呼吸道标本核酸结果转阴是出院标准中的必要项目,本研究发现大部分病人(73 例,94.8%)都有着核酸转阴-影像学滞后期,所以在此期之后再进行标本采样能显著提高检测效能,指导解除隔离出院。值得注意的是核酸指标转阴的变化性很大,本组中2 例(2.5%)病人院内反复转阴后复阳,而且国内外多例报道少数病人病程达1 个月仍持续核酸阳性,甚至转阴出院后随访复查阳性,NCP核酸表现差异性大考虑可能的原因有:应用激素后病毒清除推迟;个体免疫力低下,病毒清除缓慢。故是否可将其作为出院标准仍有疑问。
择机核酸检测指导合理配置医疗资源,择机影像学检查具有辐射防护意义。NCP 病人的核酸检测筛查和临床医生选择在病程中某日行核酸复查具有很大的主观性。但CT1 和CT2 客观性较强,可根据其结果决定核酸检测的具体日期,在CT1 当天及后3 d 内能够提高核酸检测的阳性率达74.5%,而在CT2出现的11 d再行核酸检测能提高真阴性率达80.5%。从而避免了医疗资源的盲目使用,让更多的疑似病例能够在有限资源的前提下得到金标准确诊的机会,并提高了有限数量隔离病房的周转率和利用率。
有学者提出NCP 病人行CT 检查对临床处理的作用尚不清楚,影像学检查过程中增加传播风险,中/重度病人可以用 X 线检查代替 CT等疑问和建议。所以病程中尽可能减少NCP 病人的CT 检查次数成为临床需求。症状出现第3日再行影像学检查能有效提高阳性率。病人体温恢复后,大部分影像学表现可能仍处于进展状态,而后才出现病人全身症状的缓解,所以在此期间不必重复使用放射学检查评估病情;出院前大部分病人都残存一些毛玻璃灶或索条灶甚至弥漫性病灶尚未消失,不必要重复检查吸收情况。
综上所述,NCP 是一种流行性可控、大部分病情程度不重但病程较长的疾病,其发展趋势总体上符合病程中各节点时间顺序流程图中显示的进程顺序,将潜伏期/滞后期统计表中的数字代入流程图后能估算出每期所需天数,临床医生把握这种临床-影像学时间顺序特征将对NCP 病人的筛查和治疗有所裨益。当然本文总结和归纳的各类时间点和潜伏期不是绝对的,甚至出现少数病例时间点颠倒和潜伏期为负值的情况。所以临床工作者评估病程的同时也应该考虑到这些少见情况的出现概率,并加以防范。
因为病人数非常少且不具有临床和影像学特征性,本文未将无影像学改变的无症状感染者纳入研究。普通型NCP 病人从发病到CT 检查时间明显短于重型和危重型病人,而安徽不是疫源地且输入病例大部分为赴武汉的青壮年务工人员,住院后均判定为轻型或普通型,故受样本条件所限无法系统的研究重症及危重症病人的时间顺序特征。
