CC级单囊胚冻融移植周期临床结局分析
2021-07-20高晓艳徐利葛凤菊祁秀娟黄亚
高晓艳,徐利,葛凤菊,祁秀娟,黄亚
(上海永远幸妇科医院,上海 200131)
在辅助生殖治疗中,为提高妊娠率往往会通过增加移植胚胎数来实现,与此同时多胎妊娠的问题也日益凸显。研究表明,在一定条件下,移植1枚胚胎也可获得较好的妊娠结局[1-2]。相对于卵裂胚,囊胚培养可以进一步筛选发育潜能更好的胚胎,同时移植时囊胚与子宫内膜同步性更好,因此囊胚的移植成功率更高[3-6],越来越多的生殖中心采用单囊胚移植的策略。CC级囊胚一般因为质量和结局差而被大多数生殖中心所丢弃[7-8],相关性研究比较少,其临床应用价值也存在很多争议。本研究着重探讨CC级囊胚在冻融胚胎移植(FET)中的应用价值,同时从患者年龄、囊胚级别和发育天数等多个方面来分析单囊胚FET的临床结局,以期为单囊胚的FET策略提供依据。
资料和方法
一、研究对象
本研究回顾性分析2017年1月至2019年12月在我院接受单囊胚FET的645个周期的临床资料。
纳入标准:移植复苏后扩张的D5、D6、D7囊胚的单囊胚FET周期。
排除标准:反复种植失败、子宫畸形、有宫腔病变以及失访的患者等。
所有囊胚均采用玻璃化冷冻技术进行冷冻,冷冻的囊胚均为完全扩张期囊胚。根据Gardner囊胚评分,分为两组:CC组(142周期)和非CC组(优于CC组,503周期)。
同时,根据患者年龄,将CC级和非CC级囊胚分别细分为3个年龄亚组,即≤35岁组、36~40岁组、>40岁组;根据囊胚发育时间,将CC级囊胚细分为3个亚组,即D5、D6、D7组。
二、研究方法
1.囊胚培养与评分:患者取卵日为第0天(D0)、第1天(D1)观察到双原核为正常受精,培养至第3天(D3)时将胚胎转移至囊胚培养液中,继续观察至第5、6、7天(D5、D6、D7),根据囊胚形态及直径来决定是否进行冷冻。囊胚评分结合Gardner评分标准[9]及中华医学会专家指南共识:内细胞团(ICM)形态规则、大小均匀、融合且直径≥60 μm为A级,ICM形态不规则、大小不均、部分融合但直径≥60 μm为B级,ICM明显小于正常大小且卵裂球数目极少为C级;滋养层细胞(TE)大小均匀、形态清晰且数目超过10个为A级,TE大小不均匀、部分形态清晰且细胞数目10个左右为B级,TE大小明显不均匀、形态不清晰、数目少于10个为C级。我院冷冻标准为D5/D6囊胚直径≥160 μm,D7囊胚直径≥180 μm;AA~CC所有符合标准的囊胚均进行冷冻。
2.囊胚冷冻方法:囊胚冷冻前进行激光辅助孵化皱缩。操作方法根据日本KITAZATO试剂盒的标准操作程序,关闭操作台温度,待囊胚皱缩后放置ES液中,静置不超过15 min,再转入VS液中,反复混匀洗涤数次,90 s内放置冷冻载杆的前端,迅速投入液氮中,套上套管,于液氮中保存。
3.囊胚解冻方法:收到临床医生解冻通知方可解冻。操作方法根据日本KITAZATO试剂盒的标准操作程序,解冻前关闭操作台温度,将装有囊胚的载杆从液氮迅速放入提前37℃预热的TS液中计时1 min,转入DS液中计时3 min,转入WS1液中计时5 min,WS2液中自然沉降两次后转入提前平衡好的囊胚培养皿中。激光辅助孵化,将囊胚透明带进行脱除,三气培养箱中培养≥3 h,待囊胚扩张后进行移植。
4.冻融囊胚移植:采用人工周期和自然周期准备内膜。(1)人工周期内膜准备方案:月经第3天开始,口服芬吗通(雅培,荷兰)红片2 mg,一日两次,连用12 d;经阴道B超监测内膜厚度达到8 mm以上开始转化内膜,转化当天计为D0,开始口服芬吗通(雅培,荷兰)黄片2 mg,一日两次,连用15 d,D1开始同时安琪坦(Besins,比利时)0.2 g阴道用药,连用14 d;D5进行囊胚移植。(2)自然周期内膜准备方案:排卵日当天计为D0,D0开始口服地屈孕酮片(雅培,荷兰)10 mg,一日3次,连用15 d;D5进行囊胚移植。
移植后10 d查血β-HCG。移植后4周进行B超检查,子宫腔内见孕囊或原始心管搏动为临床妊娠。临床妊娠率=临床妊娠周期数/移植周期总数×100%;活产率=活产周期数/移植周期总数×100%;早期流产率=妊娠12周内流产周期数/妊娠周期数×100%;早产率=早产周期数/活产周期数×100%。
三、统计学方法
采用SPSS 20.0软件进行统计分析。计量资料间均数比较采用t检验和单因素方差分析,计数资料间比较采用卡方检验;P<0.05为差异有统计学意义。
结 果
一、患者一般资料
共纳入645个FET周期,患者平均年龄(34.39±4.97)岁。根据移植囊胚质量分组,CC组142个周期,非CC组503个周期。CC组年龄显著大于非CC组(P<0.05),两组间其他基础资料比较[体质量指数(BMI)、不孕年限、基础FSH、移植日内膜厚度以及周期方案]均无统计学差异(P>0.05)(表1)。
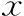
表1 不同级别囊胚移植患者基础资料比较[(-±s),n(%)]
二、囊胚移植临床结局
645个FET周期的临床妊娠率为46.20%(298/645),活产率为35.81%(231/645)。CC组临床妊娠率26.76%、活产率18.31%,均显著低于非CC组(分别为52.69%、40.76%)(P<0.001)。两组间患者的早期流产率、早产率以及新生儿出生体重均无统计学差异(P>0.05)(表2)。

表2 不同级别囊胚移植妊娠结局比较(%)
三、不同年龄段CC级囊胚和非CC级囊胚移植妊娠结局比较
根据患者年龄分为≤35、36~40、>40岁3个亚组,分析不同年龄段CC级囊胚和非CC级囊胚移植妊娠结局。
各亚组间患者的基础资料(平均年龄、BMI、不孕年限、基础FSH、移植日内膜厚度)比较均无统计学差异(P>0.05)。当患者年龄≤35岁和36~40岁时,CC组的临床妊娠率和活产率均显著低于非CC组(P<0.05)(表3、表4);当患者年龄>40岁时,CC组和非CC组的临床妊娠率和活产率无统计学差异(P>0.05)(表5)。
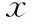
表3 ≤35岁年龄组不同级别囊胚移植妊娠结局比较[(-±s),n(%)]
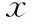
表4 36~40岁年龄组不同级别囊胚移植妊娠结局比较[(-±s),n(%)]
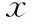
表5 >40岁年龄组不同级别囊胚移植妊娠结局比较[(-±s),n(%)]
四、CC级囊胚移植妊娠结局的影响因素分析
根据囊胚形成时间分为D5、D6、D7共3个亚组,并根据患者年龄分为≤35、36~40、>40岁3个亚组,分析可能的影响因素。
1.囊胚形成时间:各亚组间平均年龄、BMI、不孕年限、基础FSH水平和移植日内膜厚度均无统计学差异(P>0.05);D5亚组临床妊娠率显著高于D7亚组(P<0.05),但3个亚组组间活产率无统计学差异(P>0.05)(表6)。
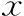
表6 不同发育天数CC级囊胚移植的临床结局比较[(-±s),n(%)]
2.年龄:≤35岁组的临床妊娠率显著高于>40岁组(P<0.05),≤35岁组和36~40岁组的活产率均显著高于>40岁组(P<0.05)(表7)。
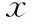
表7 不同年龄组CC级囊胚移植临床结局比较[(-±s),n(%)]
讨 论
胚胎质量往往被认为是着床和妊娠的重要因素,不管是卵裂胚还是囊胚。因为低质量胚胎的妊娠率往往会低很多,所以对于反复胚胎差的患者,是否应该移植低质量胚胎还存在很大的争议。本研究着重研究低质量囊胚(CC级囊胚)的临床结局。结果表明,CC级囊胚的临床妊娠率、活产率与非CC级(优于CC级)囊胚的妊娠率和活产率均存在显著性差异(26.76% vs. 52.69%;18.31% vs. 40.76%,P<0.05),但CC级囊胚与非CC级囊胚在早期流产率、早产率和新生儿体重方面均没有显著性差异,这与之前报道的研究[10-13]类似。造成这种情况的原因可能是由于低质量囊胚的非整倍体率增加[14-15]。
Li等[10]研究了102个CC级囊胚的移植结局,结果表明CC级囊胚有21.6%的临床妊娠率和16.7%的活产率,与本研究结果相近,其研究还表明CC级囊胚着床率、临床妊娠率和活产率均显著低于BB级囊胚,但是两组间生化妊娠率、异位妊娠率和流产率等均没有显著性差异,且两组间新生儿的出生体重、早产率和出生缺陷等方面均没有显著性差异。Nakagawa等[16]、Bouillon等[17]均认为,低质量的胚胎移植出生的新生儿与高质量胚胎移植出生的新生儿相比并没有表现出异常情况,与本研究结果类似。同时Oron等[18]研究表明移植单个质量差的胚胎,无论是卵裂胚还是囊胚,都与产科和围产期不良结局的风险增加没有关联;Wintner等[19]研究表明,在同时移植2个囊胚的周期中,低质量的囊胚也不会影响高质量囊胚的妊娠结局。但是Huang等[20]则认为,低质量囊胚会显著影响新生儿体重,使低体重新生儿的概率升高。本研究结果并不支持这一结论,可能是样本数量差异造成的。
本研究共纳入142个CC级囊胚移植周期,患者平均年龄(35.73±5.85)岁,显著高于非CC组的患者平均年龄(34.02±4.65)岁(P<0.05)。对年龄进行分组后,发现当患者年龄≤40岁时,CC组的临床妊娠率和活产率均显著低于非CC组;当患者年龄>40岁时,CC组和非CC组的临床妊娠率和活产率差异无统计学意义。年龄≤40岁时,囊胚质量更影响临床结局,当患者年龄>40岁时,年龄对临床结局的影响更重要,无论胚胎质量如何,其临床妊娠率和活产率均显著下降。当患者年龄≤35岁时,CC级囊胚的临床妊娠率和活产率分别为36.36%和25.76%,显著高于>40岁患者的临床妊娠率(9.09%)和活产率(3.03%)(P<0.05),但与36~40岁患者的临床妊娠率(25.58%)和活产率(18.60%)没有显著性差异(P>0.05)。说明FET周期中,可优先选择非CC级优质囊胚移植,CC级囊胚可作为备用移植策略,而非废弃。
本研究显示:当CC级囊胚是D5形成者获得了比较满意的结局,其临床妊娠率和活产率分别达到了41.94%和29.03%,而D6形成的CC级囊胚的妊娠率和活产率分别为25.27%和17.58%,D7形成的CC级囊胚也有一定的临床妊娠率(10.00%)和活产率(5.00%)。过去的十几年来,在D6未达到囊胚冷冻标准的胚胎都是被废弃,而最近越来越多的研究表明,D7形成的囊胚仍具有一定的临床应用价值,有些也可形成评分很好的囊胚,整倍体率无显著差异,新生儿也无异常[21-25]。Ueno等[26]首次提出了D7囊胚冷冻标准:直径达到180 μm即可冷冻,其研究发现,囊胚直径180 μm、190 μm、200 μm、210 μm和大于220 μm时,其活产率分别为9.0%、11.9%、11.5%、15.6%、20.0%和19.9%,显著高于移植D2胚胎的结局。本中心依据Ueno等[26]提出的冷冻标准,对D7直径达到180 μm及以上的囊胚进行冷冻,并在适宜条件下进行复苏移植。结果表明,D7的CC级囊胚移植也有一定的临床妊娠率(10.00%)和活产率(5.00%)。我们的结果表明,CC级别囊胚不应该直接废弃,可留作备用,尤其是D5的CC级囊胚移植依然有较好的临床结局;特别是对于反复胚胎质量差、无可用胚的患者,选择CC级囊胚移植不失为一个较好的移植策略。
我们对于囊胚进行评级的目的是为了评估胚胎的相对质量和发育潜能,以期选择最好的胚胎来达到妊娠的目的。但是囊胚的形态评级仍具有主观性,被评为CC级并不代表没有发育潜力,Morbeck[27]认为“C”并不意味着没有发育潜力,囊胚评估不应该仅仅看表面形态,也应该考虑其生存能力。对于胚胎数量较少且反复胚胎差的患者,非优质卵裂胚行囊胚培养后形成的CC级囊胚还是值得冷冻,在合适条件下行复苏移植,可获得比较满意的临床妊娠率和活产率。但是鉴于本研究样本数量有限,尤其是>40岁以上患者和D7囊胚移植的患者数量偏少,因此后期还需要大量数据的研究来进一步确认。
