妇科腹腔镜手术中局部脑氧饱和度变化趋势及其相关因素定量分析
2021-07-19王维嘉张宁晨张越伦龚亚红
王维嘉,张宁晨,张越伦,龚亚红
(中国医学科学院 北京协和医学院 北京协和医院 麻醉科, 北京 100730)
利用近红外光谱技术监测局部脑氧饱和度(regional cerebral oxygen saturation, rScO2)的原理是根据氧合血红蛋白和还原血红蛋白在近红外光谱中不同的吸光度值。监测局部脑组织混合氧饱和度是目前唯一用于评估脑组织氧供需状态的无创监测方法[1]。rScO2监测广泛用于心血管、神经外科手术,rScO2降低与术后神经系统并发症、住院时间延长关系密切[2]。妇科腹腔镜手术中气腹和头低位相结合,为手术提供了良好的视野和操作空间,但同时可导致心输出量及脑血流灌注降低、颅内压增加[3],影响脑组织氧合[2]。已有研究报道在头低位腹腔镜手术中观察到rScO2降低,并发现患者年龄、肥胖、机械通气策略等因素可影响rScO2[4-5],但术中rScO2是动态变化的,妇科腹腔镜手术中rScO2值的变化趋势尚不明确,各种相关因素对rScO2的影响程度亦未知。本研究旨在探究妇科腹腔镜手术中rScO2值的变化趋势,并进一步定量分析相关因素对rScO2值的影响程度。
1 材料与方法
1.1 对象
本研究纳入2017年6月至2018年8月于北京协和医院行择期全麻下妇科腹腔镜手术女性患者48例,ASA(American Society of Anesthesiologsts) Ⅰ -Ⅱ级。排除标准包括:体质指数(body mass index,BMI)≥30 kg/m2,合并脑血管疾病、有临床症状的心血管疾病、呼吸功能衰竭、重度阻塞性通气功能障碍、严重肝肾功能异常。本研究经北京协和医院伦理委员会审查通过(伦理审查编号:S-K1078)。
1.2 方法
1.2.1 麻醉方法:患者进入手术室后,行标准心电图、脉搏氧饱和度和血压监测。采用乙醇棉片消毒患者额头正中的皮肤,等酒精干燥后将脑氧饱和度(FORESIGHT,CAS Medical Systems, Branford, CT, U S A)电极探头贴在额头处,监测rScO2。麻醉诱导采用咪达唑仑1~2 mg,芬太尼2~3 μg/kg或舒芬太尼0.2~0.3 μg/kg,丙泊酚1.5~2 mg/kg,罗库溴铵0.6~0.9 mg/kg完成气管插管。机械通气方案采取容量控制通气模式,设定潮气量6~8 mL/kg(mL/kg理想体质量,理想体质量(kg)=45.5+2.3×[身高(inch)-60],调整呼吸频率,将呼气末CO2(end-tidal carbon dioxide, ETCO2)维持在40~45 mmHg(1 mmHg=0.133 kPa),吸呼比均为1∶1.5,维持血氧饱和度(pulse oxygen saturation,SpO2)不低于90%。术中采用50% O2+ 50% N2O+七氟烷吸入维持,维持1.0 ~1.3倍最低肺泡浓度,保证合适的麻醉深度。根据手术需要持续泵注瑞芬太尼,并间断追加芬太尼/舒芬太尼,维持平均动脉压不低于60 mmHg。气管插管后,将患者调整至头低位30°,并建立CO2气腹(气腹压力15 mmHg)。
1.2.2 监测指标:记录患者的年龄、体质量和BMI,术中持续监测rScO2。记录时间点包括:入室后麻醉诱导前(T0)、诱导插管后即刻(T1)、低位30度并建立CO2气腹后(T2)。术中每隔10 min记录患者无创收缩压(systolic blood pressure,SBP)、平均动脉压 (mean blood pressure,MBP)、心率(heart rate,HR)、气道峰压(peak airway pressure,PAP)、ETCO2至恢复平卧位,依此标记为T3、T4等。rScO2绝对值小于50%或较基础值降低超过20%认为具有临床意义。
1.3 统计学分析
利用限制立方样条模型(restricted cubic spline model)分析rScO2随时间的变化规律。利用混合效应模型(mixed-effects model)分析rScO2的影响因素。因变量为rScO2,自变量为MBP、SBP、PAP、ETCO2以及各影响因素与时间的关系,并进一步分析各相关因素对rScO2效应随时间的变化。统计分析中估计变量1(estimate 1)为相关因素对rScO2影响程度,即自变量每增加1单位时,因变量(rScO2)相应的变化。进一步将时间纳入混合效应模型后,分析时间每增加一个单位(10 min),自变量对因变量(rScO2)效应的增加幅度,用估计变量2(estimate 2)表示。数据分析采用SPPSS和R 3.5.1。
2 结果
2.1 患者特征
研究期间共纳入48例患者,包括ASA I级患者27例,ASA Ⅱ 级患者21例。患者平均年龄54.5岁(25%~75%, 44.3~60.8岁); BMI 25.35 kg/m2(25%~75%, 23.38~28.38 k/m2)。手术时长(121.7 ± 64.2)min。
2.2 术中rScO2及其他因素变化趋势
麻醉诱导前局部脑氧饱和度为72.7% ± 4.9%。利用样条模型对rScO2拟合后,rScO2随时间呈现U-形变化趋势(图1A):rScO2在前70 min内逐渐降低,随后缓慢上升 (P<0.01)。3例患者出现有临床意义的低rScO2(3/48,6.25%),均发生在拟合曲线中rScO2降低期间。其他相关因素随时间变化趋势如图1B~D所示。
2.3 影响因素分析
利用混合效应模型对rScO2相关影响因素定量分析,MBP、SBP和ETCO2与rScO2正相关,PAP 和BMI与rScO2负相关(P<0.05)(图1),年龄与rScO2无相关性(表1)。ETCO2和BMI对rScO2的效应随时间明显增加,其他相关因素对rScO2的影响不随时间变化。ETCO2对rScO2基础效应为0.37,每增加10 min ETCO2对rScO2的效应增加0.173(95%CI:0.186~0.412,P<0.001)。同理,BMI对rScO2基础效应为0.310,随后每增加10 min,BMI对rScO2的影响程度增加0.116 (95%CI:0.227~0.003,P<0.05)。

1 cmH2O=0.098 kPa
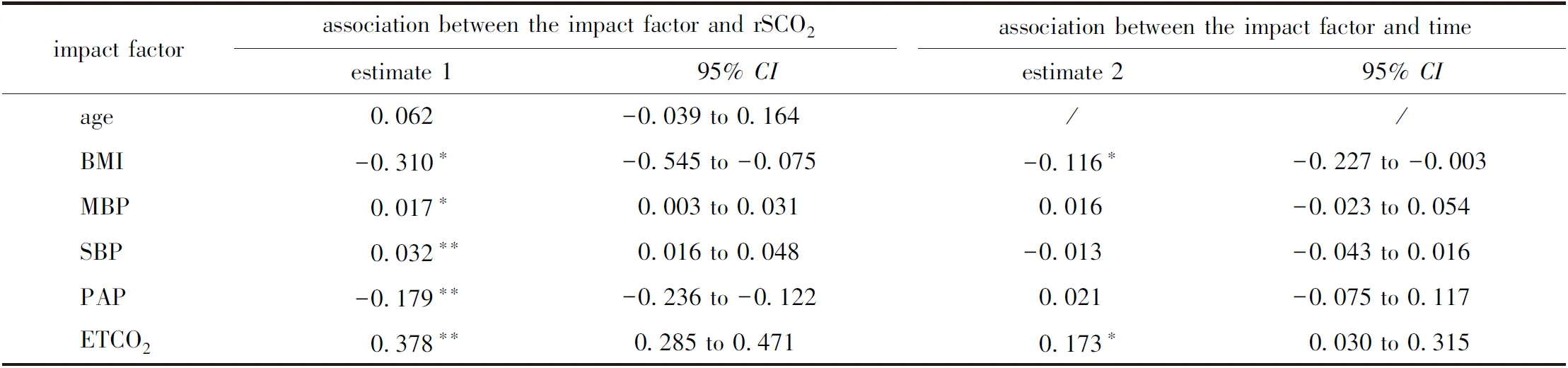
表1 各相关因素对rScO2的影响(48例)
3 讨论
目前缺少对头低位腹腔镜手术中rScO2整体变化趋势的认识,本研究连续记录rSO2并发现妇科腹腔镜手术麻醉过程rScO2呈现显著U形变化趋势。研究中3例患者出现有临床意义的rScO2降低,维持脑氧合有助于改善患者预后[6],因此,在妇科腹腔镜手术中,需要警惕脑氧饱和度降低,尤其是在采取头低位和建立气腹的早期阶段。
现有研究发现腹腔镜手术中rScO2相关因素包括ETCO2、血压、气道压、肥胖和高龄等[7]。本研究结果显示提高ETCO2、BMP、SBP均可增加rScO2。气腹及头低位可引起有效循环血量降低和平均动脉压降低[13],提高血压有助于维持脑灌注及氧合[8]。ETCO2对rScO2的影响与SBP和MBP相比更为显著,且ETCO2对rScO2的影响随时间逐渐增加,进一步证实提高ETCO2是改善rScO2的有效措施[9-10]。
头低位和气腹导致高气道压,通过心血管效应间接降低脑灌注和脑氧合[11],而BMI增加可加重这一影响[4]。本研究也发现高气道压和BMI与rScO2负相关,其中BMI对rScO2的负面影响更为显著且随手术时间延长而逐渐增加,提示肥胖患者行妇科腹腔镜手术更应警惕脑缺氧风险,可以通过适当的呼吸管理、维持灌注压,保证脑氧供需平衡。
本研究也存在局限性。首先rScO2监测结果受局部皮肤循环情况等因素影响,但其变化趋势仍有临床意义[12]。其次,本研究数据分析模型与既往研究方法有明显不同,为初步探索、研究样本量较小,但是可为后续研究提供参考依据。
综上,本研究发现妇科腹腔镜手术麻醉中rScO2呈现先降低后升高的变化趋势。低BMI、避免低血压、维持较高的ETCO2和较低气道峰压有助于改善患者rScO2。
