甲状旁腺功能减退症患者服用双氢速固醇引发急性肾衰竭伴高钙血症病例分析
2021-07-08周佳雁蒋晓红王龙
周佳雁,蒋晓红,王龙
高钙血症可以引起精神、神经、心脏、胃肠道、泌尿系统等症状,表现为严重呕吐、脱水、酸碱平衡失调、意识不清等高钙危象。高钙血症常见的病因为甲状旁腺功能亢进症及恶性肿瘤,医源性维生素D制剂过量引起的高钙血症较少见[1]。双氢速固醇(DHT)是长效维生素D制剂,曾常用于甲状旁腺功能减退症患者的治疗,后因性价比较低被骨化三醇等短效维生素D衍生物替代,但目前仍有少数患者在服用DHT[2]。本例DHT中毒患者以乏力、食欲不振为首发症状,伴有急性肾衰竭及高钙血症,提示临床医生及患者对DHT中毒的警惕性,建议服用DHT的患者定期监测血钙(SCa)水平,存在其他疾病或联合使用其他药物时应谨防高钙血症的发生。
1 病例简介
患者,女,57岁,因“乏力、食欲不振伴发肾功能损害45 d”于2019-11-04入住常州市第一人民医院。2013年患者因甲状腺结节引起气管右移行手术治疗,术后并发甲状旁腺功能减退症,服用骨化三醇胶丸,1片/次,2次/d,碳酸钙D3片,1片/d,随后多次查SCa均偏低,并伴有下肢抽搐症状。半年后患者自行停药,改为服用葡萄糖酸钙口服液2~4支/d,并坚持服用5年。2018年开始,患者又自行将用药方案改为DHT,0.5 mg/d,联合碳酸钙D3片,3片/d,整个服药过程中未监测SCa。此次入院前45 d,患者无明显诱因下出现乏力、食欲不振,于本市其他医院进行检查,血肌酐(Scr)144 μmol/L↑,血尿酸(UA) 636 μmol/L↑,予别嘌醇片治疗,患者服药后自觉乏力症状加重;入院前1天检查白细胞计数(WBC)13.9×109/L↑,中性粒细胞计数(N)10.4×109/L↑,血红蛋白(Hb)118 g/L↓,Scr 450 μmol/L↑,UA 486 μmol/L↑,SCa 5.10 mmol/L↑。既往史:患者否认肾功能不全病史;患者病程中发生2次上呼吸道感染,自服阿奇霉素;患者有高血压病史10年,平时自服1,4-二氢-2,6-二甲基-4-(2-硝基苯基)-3,5-吡啶二羧酸二甲酯(一种二氢吡啶类钙拮抗剂)和缬沙坦氢氯噻嗪片控制血压;有脑梗死病史;2013年因甲状腺结节行甲状腺+甲状旁腺全切术,现服用左甲状腺素钠片治疗。入院查体:体温36.3 ℃,心率90次/min,血压 129/73 mm Hg(1 mm Hg=0.133 kPa),意识清晰,精神萎靡,双肺呼吸音清,心率齐,腹软。初步诊断:急性肾衰竭、高血压、甲状腺功能减退症、高钙危象、甲状旁腺功能减退症。
入院后血常规:WBC 12.7×109/L,N 9.4×109/L,Hb 111 g/L↓。尿常规:尿微量白蛋白72.2 mg/L↑,尿微量白蛋白/肌酐20.5 mg/mmol↑,尿β2微球蛋白23.0 mg/L↑,尿α1微球蛋白16.1 mg/dl↑,尿转铁蛋白6.4 mg/L↑,尿球蛋白G 10.7 mg/L。生化检查:甲状旁腺激素(PTH)<1 ng/L↓,骨钙素33.6 μg/L↑,总Ⅰ型胶原氨基端肽56.5 μg/L,Ⅰ型胶原羧端肽485.9 ng/L。Scr 458 μmol/L↑,尿素氮 (BUN)16.9 mmol/L↑,SCa 4.02 mmol/L↑,UA 475 μmol/L↑。甲状腺功能、糖类抗原153、糖类抗原125、糖类抗原199、糖类抗原724、神经特异性烯醇化酶、癌胚抗原、甲胎蛋白、鳞状细胞癌相关抗原、人附睾蛋白均未见明显异常。超声检查示甲状腺全切术后改变;胸部+腹部CT检查示脂肪肝。
诊治及随访结果:为明确诊断,建议行肾脏穿刺活检,但患者拒绝。病程中予以停用DHT、维生素D制剂,静脉补液、降钙素针皮下注射、呋塞米静脉注射(表1)。2019-11-13复查血常规:WBC 8.4×109/L,N 5.4×109/L,Hb 94 g/L↓,BUN 8.8 mmol/L ↑,Scr 172 μmol/L ↑,UA 285 μmol/L,SCa 2.22 mmol/L,血磷1.04 mmol/L。患者出院后2周,复查Hb、SCa、Scr、BUN恢复至参考范围(表2)。遂服用DHT 0.5 mg/次,1次/3 d,碳酸钙D3片口服,1片/d,之后多次复查SCa均在参考范围,且患者无肢体抽搐症状。
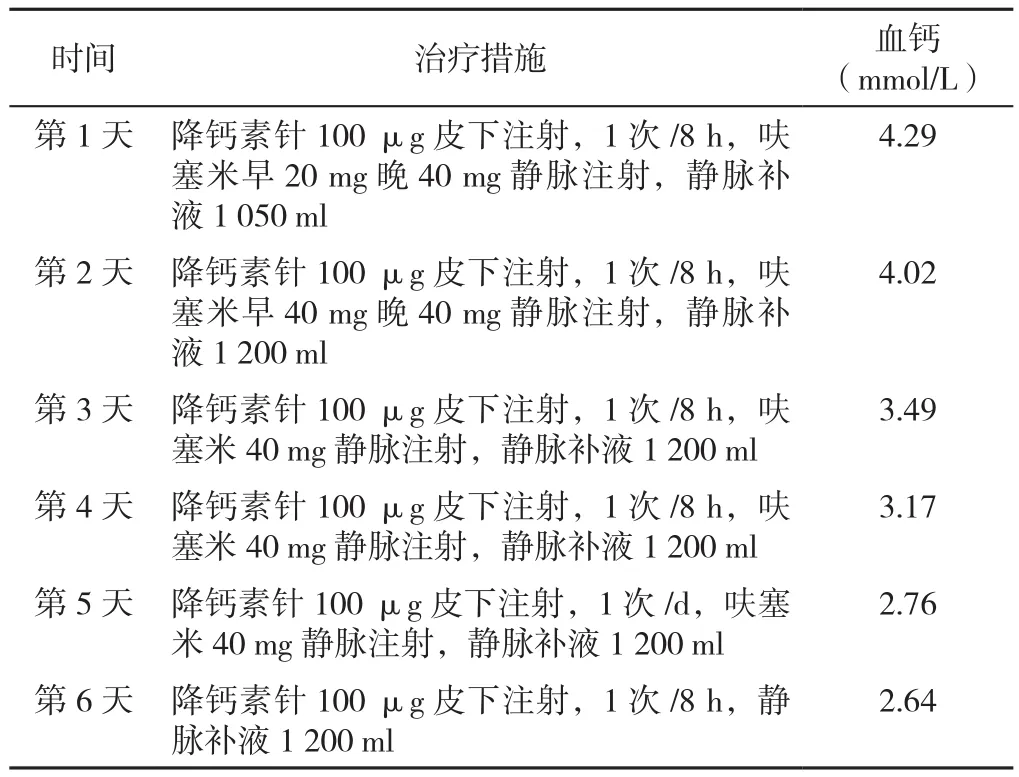
表1 患者住院期间治疗措施及血钙水平变化Table 1 Changes in Scr and SCa levels with different treatments

表2 住院期间患者血钙和血肌酐变化Table 2 Changes of SCa and Scr levels during hospitalization
2 讨论
2.1 DHT中毒和高钙血症 JALBERT等[3]报道了1例甲状旁腺功能减退症患者在服用DHT期间发生高钙血症(SCa 4.14 mmol/L)并伴有肾功能不全、心律不齐、缺血性心脏病,后予以停药,行补液、利尿、双膦酸盐治疗后,SCa恢复至参考范围。由于目前临床上尚无有效的方法能测定血清DHT水平[3],DHT引起的高钙血症缺乏特异性的临床表现,因此,临床上关于DHT中毒引起高钙血症的诊断主要根据相关用药史进行排他性诊断[4]。JENSTERLE等[2]报道了1例老年患者因入院前6~8周误将长期服用的DHT剂量由1.7 ml/d改为2.5 ml/d,出现乏力、食欲不振伴意识异常入院,SCa 3.7 mmol/L;根据病史,在排除其他引起高钙血症的疾病后,考虑为DHT中毒,予以停药、补液、利尿、糖皮质激素、双膦酸盐治疗后,患者SCa恢复正常。本例甲状旁腺功能减退症患者,自行将补钙方案调整为DHT,0.5 mg/d,联合碳酸钙D3片,3片/d,在治疗过程中从未监测SCa,最终考虑为药物过量引起的高钙血症。
2.2 DHT与其他药物联合 对于长期服用DHT且SCa维持在参考范围的患者,建议定期监测SCa。因为在特殊情况下,DHT仍可引起高钙血症,甚至是高钙危象。SHOMALI等[5]报道了1例35岁妊娠合并甲状旁腺功能减退症的女性患者,长期服用DHT和碳酸钙,孕期SCa控制在参考范围,但在产后两周余出现高钙血症(SCa 19.2 mg/dl),予以停药,SCa恢复至参考范围;之后无需任何维生素D制剂或钙片,SCa一直维持在参考范围,直至产后12周SCa开始下降,予以及时补充碳酸钙及骨化三醇后,SCa维持在参考范围。哺乳期甲状旁腺激素相关蛋白(PTHrP)可刺激甲状旁腺激素-PTHrP受体,从而弥补了甲状旁腺功能低下女性低PTH水平,此时若不及时减量或停用DHT则可能引起高钙血症。
BOOTS等[6]报道了1例中年女性间质性肺病患者既往因甲状腺乳头状癌行手术治疗,术后并发甲状旁腺功能减退症长期服用DHT和钙剂治疗,SCa一直控制在参考范围;在住院期间因左房室瓣狭窄行左房室瓣置换术,术后出现高热,考虑结核感染,予以利福平治疗;由于利福平增强了DHT在体内向活性更高的25-(OH)DHT转化,导致钙吸收增加,引起高钙血症。同时,高钙血症引起肾脏排钙水平增高,渗透性利尿引起有效血容量减少,肌酐清除率降低,碳酸氢盐重吸收增加及碱中毒。碱中毒又可以导致钙吸收选择性增强,加重高钙血症。此时患者仍按照原剂量服用DHT,不仅刺激肠道吸收钙,更增加了骨吸收,最终该患者出现了高钙危象(SCa 5.95 mmol/L)。
因此建议服用DHT的患者,即使平时SCa一直控制在参考范围,也需定期监测,尤其是在治疗过程中并发其他疾病或联合使用其他药物时,谨防高钙血症的发生。
2.3 DHT和急性肾衰竭 有研究认为DHT引起的肾功能不全归因于高钙性肾损伤[7]。JEHLE等[8]报道了5例服用DHT期间发生高钙血症和肾功能不全的患者,经肾活检证实肾损伤的原因是由于高钙血症导致肾钙化。HYMES等[9]分别用骨化三醇和DHT治疗慢性肾功能不全和肾性骨营养不良的24例患者,治疗前后评估肾功能恶化的速度,结果发现两种药物均不会加重肾损伤,说明DHT本身不具备肾毒性。严重的高钙血症可通过收缩肾小动脉、在肾小管内形成结晶等机制导致肾损伤。肾损伤根据高钙血症的严重程度和病情发展的快慢而异,急性高钙血症以肾损伤为主,称为高钙血症肾病,通常是可逆的;慢性高钙血症造成的肾损伤伴有肾实质内钙沉积,肌酐清除率进行性下降。
本例患者为老年女性,否认慢性肾脏病史,此次起病急,短期内Scr明显升高,CT检查提示双肾未见明显异常,经过积极治疗,Scr逐渐下降,支持急性肾衰竭的诊断。由于该患者近期食欲不振,同时因高钙血症可引起渗透性利尿,WBC稍偏高且排除了其他感染性疾病,考虑该患者存在血液浓缩,引起Scr升高。患者经补液后Scr渐恢复正常。
2.4 DHT引起高钙血症的治疗 短效维生素D制剂(例如骨化三醇)的t1/2短,其引起的高钙血症在停药后仅持续1~2 d,予以补液、利尿治疗后能快速纠正。DHT沉积在脂肪中并缓慢释放,因此其引起的高钙血症不仅需要更长时间纠正,也需要更积极的治疗方案,包括补液、利尿及使用糖皮质激素、降钙素及双膦酸盐。必要时可选择血液透析以快速降低SCa。JEHLE等[8]发现 DHT药效能持续10 d。BLIND等[4]在DHT停用后20周才观察到药效逐渐消失。
SELBY等[10]在一组维生素D中毒患者中观察到帕米膦酸较糖皮质激素更能迅速降低SCa。RIZZOLI等[11]报道静脉注射氯膦酸盐可纠正维生素D中毒引起的高钙血症和高钙尿症,而泼尼松龙治疗效果不明显。QUACK等[12]在4例DHT中毒患者中单用帕米膦酸15 mg成功纠正高钙血症。BLIND等[4]对1例服用DHT引起高钙危象患者予以补液、利尿治疗,早期患者的SCa快速下降,但4周后,SCa维持在3 mmol/L左右,直到予以帕米膦酸盐15 mg治疗后,SCa恢复并长期维持在参考范围。
本例患者诊断为DHT中毒引起的高钙血症,SCa极高,达到高钙危象的诊断标准[13],同时患者存在急性肾衰竭,建议予以血液透析治疗,但是患者家属拒绝。考虑患者合并急性肾衰竭,暂未使用双膦酸盐,予以补液、利尿、降钙素等治疗后,有效控制了SCa。高钙血症不容易察觉且起病急,病死率极高。结合本例患者DHT中毒引起的高钙血症的诊断、治疗及随访过程,提示临床医生和患者,由于DHT引起的高钙血症缺乏特异性临床表现,因此在服药期间应定期监测SCa,谨防高钙血症的发生。一旦发现SCa升高,在排除其他相关疾病的基础上(包括甲状旁腺功能亢进症、甲状旁腺癌、肿瘤性疾病等),可诊断为DHT引起的高钙血症。治疗原则主要是降低SCa。与短效维生素D衍生物制剂相比,DHT引起的高钙血症持续时间更长,发生率更高。因此建议停用DHT,待患者SCa恢复至参考范围后,改为短效维生素D衍生物制剂治疗。
作者贡献:周佳雁负责文献的收集,撰写论文;蒋晓红负责文章的构思和设计,患者检查结果的分析及治疗方案的制定;王龙负责患者信息的收集及随访。
本文无利益冲突。
