间歇性经口至食管管饲法对脑卒中伴吞咽障碍患者吞咽功能、营养状况及长期预后的影响
2021-07-08何妮娜刘冬梅赵城华许倩倩冯亚南胡雪艳时丽媛
何妮娜,冯 霞,刘冬梅,赵城华,许倩倩,张 盼,冯亚南,胡雪艳,时丽媛
(1.保定市第二中心医院,河北 保定 072750;2.华中科技大学同济医学院附属协和医院,湖北 武汉 430022)
随着脑卒中发病率的不断增高,脑卒中伴吞咽障碍患者的发生率亦呈现升高趋势,有研究显示,脑卒中患者伴有吞咽功能障碍并发症发生率高达37%~78%[1-2]。此类患者常伴有吞咽肌麻痹、咽反应减弱等吞咽功能障碍,致使机体长期处于应激状态,诱发蛋白质分解增加,干扰营养物质代谢,降低机体免疫功能,增加其他并发症的发生率。因此,及时进行营养评估,并选择合适的管饲方法,促进吞咽功能的恢复,改善营养状况,增强免疫力,对脑卒中伴吞咽障碍患者的康复具有重要意义。目前,临床多采用鼻胃管法维持脑卒中伴吞咽障碍患者的营养,但该法易造成多种并发症,且患者依从性差。间歇性经口至食管管饲法符合生理规律,有利于改善患者吞咽功能和营养状态[3]。但目前国内对合并吞咽功能障碍的脑卒中患者应用此疗法后长期预后的研究报道较少,基于此,本课题组进行了临床观察,旨在为临床提供更多参考依据,现将结果报道如下。
1 资料与方法
1.1纳入标准 ①符合我国1995年版脑血管病全国学术会议制定的脑卒中诊断标准,经过影像学(CT或者MRI)确诊[4];②入院24 h内进行吞咽功能筛查,采用标准性急性脑卒中患者吞咽功能评价(SSA)阳性;③患者属于首次发病,病情稳定;④简易精神状态评价量表(MMSE)评分在17分以上[5];⑤患者或者家属均知情同意并签署知情同意书。
1.2排除标准 ①意识不清/严重痴呆/认知障碍者;②凝血功能障碍者;③鼻咽腔、食管畸形或肿瘤者;④既往有穿孔史者;⑤长期使用类固醇激素者;⑥胸主动脉瘤、呼吸窘迫综合征者;⑦食管蠕动功能障碍或贲门失迟缓症者。
1.3一般资料 选择2018年12月—2019年11月保定市第二中心医院收治的符合上述标准的脑卒中伴吞咽障碍患者124例,应用随机数字法将患者分为2组:观察组62例,男32例,女30例;年龄45~68(57.3±5.7)岁;脑卒中病程12~43(21.3±2.7)d;体质指数(BMI)17~25(22.01±1.72)kg/m2;受教育程度:初中及以下31例,高中或中专25例,大专及以上6例;脑卒中类型:脑梗死20例,脑出血42例;吞咽功能评分1~3(2.3±0.6)分。对照组62例,男31例,女31例;年龄43~67(56.5±5.2)岁;脑卒中病程15~50(21.9±2.7)d;BMI 18~26(22.32±1.98)kg/m2;受教育程度:初中及以下30例,高中或中专24例,大专及以上8例;脑卒中类型:脑梗死18例,脑出血44例;吞咽功能评分1~3(2.4±0.5)分。2组患者性别、年龄、BMI、受教育程度、脑卒中类型和吞咽功能评分比较差异均无统计学意义(P均>0.05),具有可比性。
1.4护理方法
1.4.1对照组 在明确诊断的基础上给予吞咽障碍常规护理,并采用德国菲兹曼吞咽言语治疗仪(Vocastim-master)联合吞咽功能基础训练手法进行吞咽障碍康复训练,每天2次,每次20~40 min。同时采用鼻胃管管饲法给予营养支持:使用16号胃管,测量从前额发际至剑突的长度,先用液状石蜡润滑胃管,患者取半卧位,从一侧鼻腔缓慢插入胃管,插入10~15 cm时让患者做吞咽动作,顺势将胃管插入到指定长度,将胃管末端放入水中,让患者缓慢呼吸,观察有无气体逸出,若无,则胃管在胃内,并将胃管固定。鼻饲时,床头抬高30°~45°,注入无渣糊状的食物。院内营养干预时间为6周,出院后指导患者和其家属继续进行鼻胃管管饲法营养支持,每2周门诊复诊,医师评估患者吞咽障碍功能恢复情况,并逐渐过渡到完全经口进食。
1.4.2研究组 在对照组常规吞咽障碍常规护理的基础上,采用间歇性经口至食管管饲法给予营养支持。具体方法:患者于病床上取30°以上的半卧位或者是直立坐位,采用40 cm长的16号大小的硅胶管,用生理盐水湿润后将导管的前端插入患者口腔,从咽部利用患者的吞咽动作缓缓插入,如患者无不适则继续插入,如患者感到明显不适则应停止插入,插入后直至留口腔中切牙外5 cm左右,则可以认为插管位置正确。确定插管位置正确后,用胶带固定在嘴唇边缘处。将准备好的无渣糊状的食物采用50 mL的注射器注射入导管,食物的温度保持在38~40 ℃,根据患者的个人情况,每天插管3~5次给予营养,每次注射食物量在350~450 mL,注射的速度以50 mL/min为宜,不要注射太快,以防止不良反应的发生。注射食物结束后,利用患者呼吸末动作拔掉导管,患者继续保持喂养食物的姿势20~30 min。之后用20 mL温水冲洗硅胶导管,冲洗干净后晾干备用。硅胶导管每周更换1次。院内营养干预时间为6周,出院后指导患者和其家属继续进行间歇性经口至食管管饲法营养支持,每2周门诊复诊,医师评估患者吞咽障碍功能恢复情况,并逐渐过渡到完全经口进食。
1.5观察指标
1.5.1吞咽功能 记录2组患者干预前(入院24 h内)及干预1,3,6周后的吞咽障碍情况。由统一的神经内科医生进行吞咽功能障碍评估,Ⅰ级(1~3分)指患者不能经口进食;Ⅱ级(4~8分)指患者可以部分进食,为轻度吞咽障碍;Ⅲ级(9分)指患者可以进食,但需要在医护临床指导下进食;Ⅳ级(10分)指患者可以正常进食。
1.5.2营养状态 评估2组患者干预前及干预1,3,6周后营养状态,主要包括BMI、上臂肌围(MAMC)及血清前白蛋白(PA)、白蛋白(ALB)水平。MAMC=AC(mm)-3.14×TSF(mm),AC为上臂中点处的围长;TSF为三头肌部皮褶厚度。PA和ALB采用全自动血液生化分析仪(汉方医疗,型号HD-F2600)检测。
1.5.3临床疗效 参考文献[6]制定疗效评价标准。显效:干预6周后吞咽障碍评分提高≥6分;有效:干预6周后吞咽障碍评分提高3~5分,症状有所改善;无效:干预6周后吞咽障碍评分提高低于3分或治疗后无变化。总有效率=(显效+有效)例数/总例数×100%。
1.5.4长期预后指标 评估2组患者1个月、3个月、6个月后预后情况。采用日常生活活动能力量表(ADL评分)评估患者的生活自理能力,该量表有10个条目,分为0分、5分、10分、15分4个等级,总分0~100分,评分越低表示患者的生活依赖越强;采用神经功能缺损程度评分(NIHSS评分)评估患者神经功能,共有11个条目,评分范围0~42分,得分越高神经功能受损越严重;采用改良Rankin量表(mRS评分)依据患者神经功能恢复状况,评分范围0~6分,评分越低神经功能恢复越好。
1.5.5并发症、胃管脱管率及依从性 观察并随访2组患者能自主进食前误吸、吸入性肺炎、鼻黏膜损伤、胃管托管率及依从性情况。误吸为患者管饲后,部分食物可能滞留在食管,由于体位变化等原因反流入气道;吸入性肺炎是指患者原来并无感染性肺炎,由于误吸等原因而引起肺实质的感染性炎症病变;鼻黏膜损伤为在管饲过程中患者鼻黏膜出现出血、水肿、疼痛等症状;胃管托管率指在胃管营养支持期间胃管意外托管情况;治疗依从性采用我院自拟治疗依从性评估量表评定,包含10个条目,采用1~5级评分法,总分超过40分即为依从。
2 结 果
2.12组患者吞咽障碍情况比较 干预1,3,6周后,2组患者吞咽障碍程度均明显改善,且研究组各时间点改善程度明显优于对照组,差异均有统计学意义(P均<0.05)。见表1。
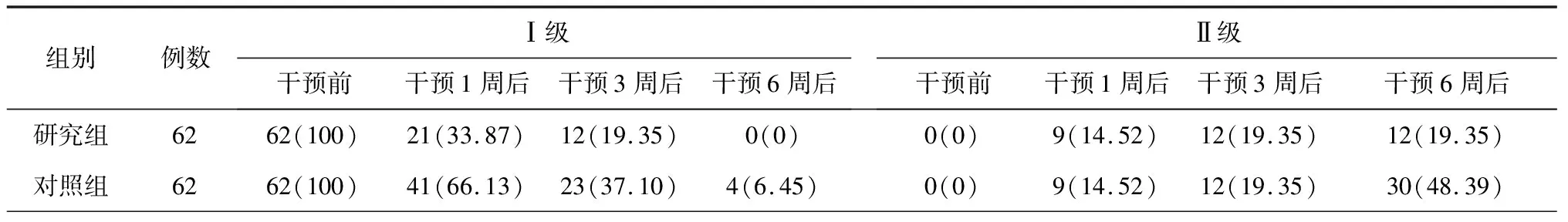
表1 2组脑卒中伴吞咽障碍患者干预前和干预1周、3周、6周后吞咽障碍情况比较 例(%)
2.22组患者干预前后营养学指标比较 干预1周后,2组患者BMI、MAMC、PA、ALB与治疗前比较差异均无统计学意义(P均>0.05);干预3周、6周后,2组患者BMI、MAMC、PA、ALB均显著高于治疗前(P均<0.05),且研究组上述指标均显著高于对照组(P均<0.05)。见表2。

表2 2组脑卒中伴吞咽障碍患者干预前和干预1周、3周、6周后营养学指标比较
2.32组患者临床治疗效果比较 干预6周后,研究组治疗总有效率为100%,对照组为83.87%,2组比较差异有统计学意义(P<0.05)。见表3。

表3 2组脑卒中伴吞咽障碍患者干预6周后效果比较 例(%)
2.42组患者ADL、NIHSS评分、mRS评分比较 与干预前比较,干预1个月、3个月、6个月后,2组患者ADL评分均逐渐升高,NIHSS评分和mRS评分均逐渐降低,差异均有统计学意义(P均<0.05);且研究组上述指标各时间点变化幅度均高于对照组(P均<0.05)。见表4。
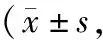
表4 2组脑卒中伴吞咽障碍患者干预前和干预后ADL评分、NIHSS评分、mRS评分比较分)
2.52组患者并发症、胃管脱管率及依从性比较研究组的并发症总发生率、胃管脱管率均低于对照组,治疗依从性高于对照组,差异均有统计学意义(P均<0.05)。见表5。
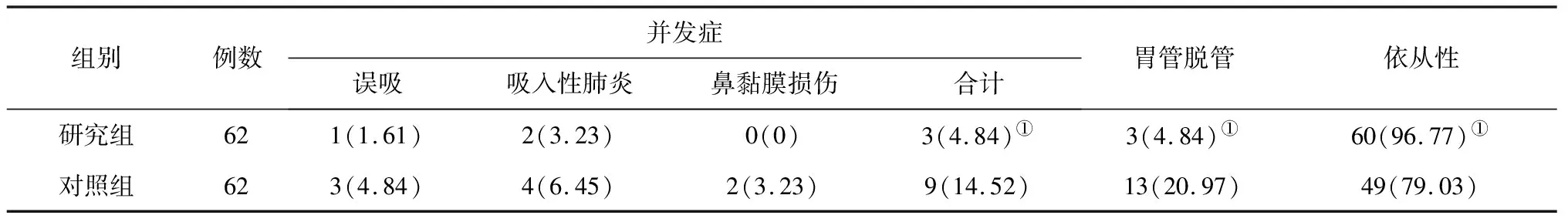
表5 2组脑卒中伴吞咽障碍患者并发症、胃管脱管率及依从性比较 例(%)
3 讨 论
吞咽障碍是由于口腔期、咽期、食管期各器官功能受损,不能安全有效地把食物经口送入胃内获取足量能量和蛋白质的进食困难[7]。有研究报道,脑卒中患者由于吞咽相关的神经功能受损及意识障碍等原因,吞咽障碍发生率高达50%以上,且卒中1个月后,仍有41.7%的吞咽障碍患者功能未得到改善[8]。脑卒中伴吞咽障碍患者营养物质摄入严重不足,导致营养不良、免疫力下降、感染性疾病增加,还会出现误吸甚至窒息风险,严重影响患者的康复计划开展。据调查,脑卒中伴吞咽障碍患者发病6个月内,因吞咽困难导致的营养不良、吸入性肺炎和脱水等导致的病死率高达33%[9]。脑卒中伴吞咽障碍还会影响患者日常生活能力及生活质量,延长患者神经功能恢复时间。因此脑卒中伴吞咽障碍患者需要进行全面系统的综合治疗,其治疗的目的在于通过综合康复治疗的手段改善吞咽功能,使患者恢复正常的经口进食,保持机体所需的营养物质供给,加速原发疾病的康复,提高患者整体长期预后。
对于脑卒中伴吞咽障碍患者,常规的吞咽功能训练容易造成吞咽肌运动疲劳,降低患者依从性,还会进一步加重患者的吞咽功能障碍,所以不鼓励进行强化吞咽功能训练[10],其他治疗还包括姿势调整[11]、改变食物性状和种类及感觉刺激等,但这些治疗方法会随着病情的逐渐发展,效果会越来越差,而选择合适有效的方法来提供营养支持以延缓病情的恶化尤为重要。只要胃肠道有功能或存在部分功能,营养支持应该以肠内营养为主,可直接给肠道黏膜提供营养物质,促进修复肠黏膜屏障,减少细菌移位,降低肠源性感染的发生率[12-13]。针对脑卒中伴吞咽障碍患者常用的肠内营养支持途径以留置鼻胃管为主,但长期临床实践中发现留置鼻胃管易引起胃食管反流、误吸、吸入性肺炎、电解质紊乱等并发症,因此需寻找一种既要有较好营养支持疗效,又能促进吞咽功能恢复,同时减少并发症发生的营养支持方法。
间歇性经口至食管管饲法是一种根据需要,间歇经口放置导管至食管,把流质营养物质通过该导管注入食管内,通过自身胃肠消化吸收,提供机体营养支持的方法,加之其操作简单,与正常人的进食路径一致,食物供给频次、供给量、每次喂养间隔时间与正常人接近,符合人体食物摄入的生理规律,保证了人体的正常营养供给[14-15]。在非管饲期间可以保持食管括约肌放松闭合,导管不需要进入胃腔内,减少了对胃的刺激,减少引起胃反流性的吸入性肺炎的发生[16]。且胃管留置在食管中,食管上皮细胞是未角化的复层鳞状上皮,具有耐摩擦的保护作用,可减少胃管摩擦引起的食管黏膜破损、出血等;还能通过反复刺激咽部和舌部肌群,促进肌肉收缩,预防肌肉痉缩,激发咽部吞咽反应环路,锻炼咽喉部肌肉的力量,从而启动吞咽活动,有利于患者吞咽功能的改善[17-18]。
本研究结果显示,研究组干预后各时间点吞咽功能障碍改善程度均显著优于对照组,BMI、MAMC、PA、ALB均高于对照组,且临床疗效优于对照组,说明间歇性经口至食管管饲法更利于患者吞咽康复训练的进行及动作的完成,更利于患者营养素的获得,符合人体食物摄入生理规律;干预1个月、3个月、6个月后,研究组患者ADL评分、NIHSS评分和mRS评分改善程度均优于对照组,且整个干预期间研究组的并发症总发生率、胃管脱管率低于对照组,而治疗依从性高于对照组,说明间歇性经口至食管管饲法通过促进患者吞咽功能恢复和营养状态改善,利于患者长期整体预后的康复。
综上所述,间歇性经口至食管管饲法有利于改善脑卒中伴吞咽障碍患者吞咽功能,提高营养状况,减少并发症,降低脱管率,提高治疗依从性,可改善长期预后,有较高的临床应用价值。
利益冲突:所有作者均声明不存在利益冲突。
