五门十变法联合子午流注纳支法治疗痰火扰心型不寐35例*
2021-06-30赵胜杰俞晶晶范军铭范小会
赵胜杰,俞晶晶,范军铭,刘 华,范小会
(1.河南中医药大学针灸推拿学院,河南 郑州 450008;2.河南省中医药研究院附属医院,河南 郑州 450004)
不寐西医称为失眠症,以不能获得足够的睡眠、眠浅为主要特征,以入睡困难或眠浅易醒、醒后难以入睡等为主要症状[1]146。中医学古籍中也有很多关于“不寐”的描述。《黄帝内经》中载有“不得卧”“不得眠”“卧不安”“夜不暝”“目不瞑”等相关名词。在《灵枢·大惑论》中还阐述了“目不瞑”的病机乃卫气停于阳而不入阴所致。“不寐”一词首见于《难经·四十六难》[2],其载:“老人卧而不寐,少壮寐而不寤者何也。”对于痰火扰心型不寐,古人亦有记载。《古今医统大全》[3]言:“痰火扰乱,心神不宁,思虑过伤,火炽痰郁而致不眠者多矣……有脾倦火郁……便不成寐。”此处记载思虑伤脾,暗耗阴血,随痰火生于内,痰火扰心,致使心神不宁而引起不寐。近年来,随着人们生活节奏的加快和社会环境的不断变化,多种疾病应时而起,不寐尤其常见。据相关报道[4]:15%~20%的成年人患有不同程度的失眠。另据研究[5]:中国成年人的眠(不寐)发病率高达42.5%,而痰火扰心型不寐最为典型。对于痰火扰心型不寐的治疗,中药基本方为黄连温胆汤加味,针刺一般选取照海、申脉、安眠、神门、三阴交、丰隆、劳宫等穴位[6]。2020年7—2020年11月,笔者采用五门十变法联合子午流注纳支法治疗痰火扰心型不寐35例,总结报道如下。
1 一般资料
选择河南省中医药研究院附属医院神志科收治的痰火扰心型不寐患者70例,按1∶1的比例分为治疗组和对照组。治疗组35例,男13例,女22例;年龄最小21岁,最大67岁,平均(43.60±9.30)岁;病程最短3个月,最长9年5个月,平均(16.40±8.25)月。对照组35例,男15例,女20例;年龄最小19岁,最大68岁,平均(40.39±10.87)岁;病程最短5个月,最长8年10个月,平均(14.23±6.72)月。两组患者一般资料对比,差异无统计学意义(P>0.05),具有可比性。
2 病例选择标准
2.1 西医诊断标准
按照《中国精神障碍分类与诊断标准》[7]中睡眠障碍的诊断标准。①以睡眠障碍为主要不适症状,可有失眠引起的其他症状,临床表现为:难以入睡,眠浅,易醒,醒后难以入睡,多梦,伴有不适感、乏力;每周出现3次或3次以上,并持续1个月以上者。②对生活造成不同程度的困扰,甚至妨碍患者社会功能。③近1个月未服用任何催眠药物。④不属于其他疾病的继发症。⑤匹兹堡睡眠指数量表(PSQI)评分≥7分。
2.2 中医辨证标准
按照《中医内科学》[1]149中关于痰火扰心型不寐的辨证标准,临床表现为:心烦不寐,胸闷,脘腹痞满,口苦,嗳气,头晕目眩,舌红,苔黄腻,脉滑数。
3 试验病例标准
3.1 纳入病例标准
①符合不寐痰火扰心证西医诊断标准和中医辨证标准者;②PSQI评分≥7分者;③18岁<年龄<70岁者,性别不限;④近1个月未服用任何催眠药物者;⑤受试者自愿签署知情同意书且有较高的配合度。
3.2 排除病例标准
①抑郁症(抑郁自评表>18 分)、焦虑症(焦虑自评>14 分)或其他精神类疾病导致失眠者;②继发性失眠(与其他精神障碍相关的失眠、由于内科疾病所致睡眠障碍、躯体疾病所致睡眠障碍)、环境依赖性失眠、睡眠呼吸暂停综合征等;③妊娠期、哺乳期,以及有妊娠意向妇女;④正接受其他相关治疗,可能对本试验疗效观察有影响者;⑤镇静安眠类药物依赖者;⑥合并有严重心脑血管疾病、恶性肿瘤及血液系统疾病者;⑦对针刺治疗排斥者;⑧语言表达障碍、神志不清影响治疗者。
4 治疗方法
对照组于任意时辰给予普通针刺,主穴:百会、四神聪、安眠、神门、申脉、照海、丰隆、劳宫。操作方法:百会、四神聪采用直径为0.20 mm、长度为25 mm的毫针(由无锡佳健医疗器械股份有限公司生产,苏械注准20152200225)平刺0.5~0.8寸,用平补平泻法。安眠穴采用直径为0.20 mm、长度为25 mm毫针直刺0.5~0.8寸,用平补平泻法。神门、申脉、照海和劳宫,采用直径为0.20 mm、长度为25 mm毫针分别针刺,直刺0.3~0.5寸。神门、申脉用泻法,照海用补法,劳宫用平补平泻法。丰隆采用直径为0.30 mm、长度为40 mm规格毫针直刺1~1.5寸,用泻法。针后15 min时依次对各穴位行针,留针30 min后起针,用干燥棉签按压穴位,出血处久按,直至血止。对因紧张或体位改变引起滞针者则对症处理。1 d 治疗1次,1周治疗5次,周末休息。
治疗组给予五门十变法联合子午流注纳支法治疗,主穴:百会、四神聪、丰隆、大都、太白、足三里、阴谷、照海、申脉、足临泣、神门、少府。见表1、表2。
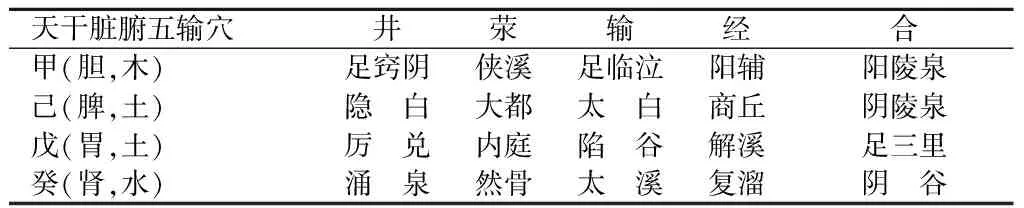
表1 五门十变法所选五输穴

表2 子午流注纳支法所选五输穴
在巳时(9:00~11:00)针刺百会、四神聪、丰隆、大都、太白、足三里、阴谷,在午时(11:00~13:00)针刺神门、少府、足临泣、申脉、照海。操作方法:令患者取仰卧位,小腿稍抬高,用750 mL/L医用乙醇棉球对患者以上各穴逐一进行严格消毒。百会、四神聪采用直径为0.20 mm、长度为25 mm的毫针(由无锡佳健医疗器械股份有限公司,苏械注准20152200225)平刺0.5~0.8寸,用平补平泻法。足三里穴采用直径为0.30 mm、长度为40 mm的毫针直刺1~2寸,用补法。丰隆、阴谷,采用直径为0.30 mm、长度为40 mm的毫针直刺1.0~1.5寸,用泻法。大都采用直径为0.20 mm、长度为25 mm的毫针直刺0.3~0.5寸,用补法。太白采用直径为0.20 mm、长度为25 mm的毫针直刺0.5~0.8寸,用补法。针后15 min时,分别对穴位行针;留针30 min后起针。在午时,嘱患者取仰卧位,双腿稍开,用750 mL/L医用乙醇棉球对患者双侧少府、神门、足临泣、申脉、照海逐一进行严格消毒。采用直径为0.20 mm、长度为25 mm毫针分别针刺神门、少府和申脉、照海,直刺0.3~0.5寸;少府、神门、申脉用泻法,照海用补法。足临泣采用0.20 mm、长度为25 mm毫针直刺0.5~0.8寸。针后15 min依次对穴位行针,留针30 min后起针。1 d 治疗1次,1周治疗5次,周末休息。
两组均于治疗4周时判定疗效。
5 观测指标与方法
于治疗前后观测PSQI评分、PSQI各因子总积分[8]。PSQI一共有7个积分因子,包括睡眠质量、入睡时间、睡眠时间、睡眠效率、睡眠障碍、催眠药物、日间功能障碍,每个积分因子根据程度分为0~3分。7个积分因子的分数相加总分0~5分为睡眠质量很好,总分6~10分为睡眠质量尚可,总分11~15分为睡眠质量一般,总分16~21分睡眠质量很差。分值越高,说明患者失眠程度越严重。由于本试验纳入病例要求近1个月未服用任何催眠药物,故两组积分因子比较中除去睡眠药物条目。
6 疗效判定标准
按照《中医病证诊断疗效标准》[9]中的相关标准。痊愈:睡眠恢复正常或夜间可睡6 h以上,痰火扰心症状消失。显效:夜间总睡眠时间3~6 h,痰火扰心症状有较多改善。有效:夜间睡眠时间仍不足3 h,痰火扰心症状稍减轻。无效:失眠和痰火扰心症状均无改善。
7 统计学方法

8 结 果
8.1 两组疗效对比
两组对比,经Ridit分析,u=2.56,P<0.05,差异有统计学意义。见表3。
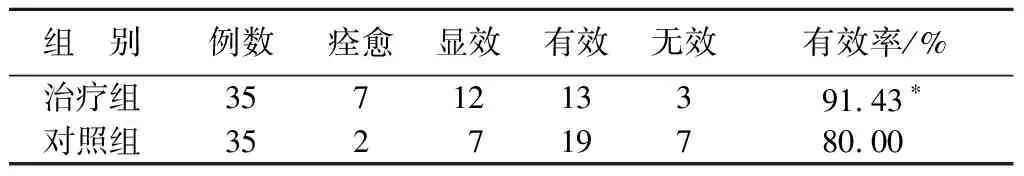
表3 两组痰火扰心型不寐患者疗效对比 例
8.2 两组治疗前后PSQI评分对比
与同组治疗前对比,两组治疗后的睡眠质量、入睡时间、睡眠时间、睡眠效率、日间功能障碍评分均明显下降,差异有统计学意义(P<0.01)。与对照组治疗后对比,治疗组的入睡时间、睡眠效率、日间功能障碍评分明显降低,差异有统计学意义(P<0.05或P<0.01)。见表4。

表4 两组痰火扰心型不寐患者治疗前后PSQI评分对比 分,
8.3 两组治疗前后PSQI各因子总评分对比
与同组治疗前对比,两组治疗2周时、4周时的PSQI各因子总评分均明显下降,差异有统计学意义(P<0.01)。与同期对照组对比,治疗组治疗2周时、4周时的PSQI各因子总评分均明显降低,差异有统计学意义(P<0.05或P<0.01)。见表5。

表5 两组痰火扰心型不寐患者PSQI各因子总评分对比 分,
9 讨 论
不寐作为最常见的疾病之一,近年来备受关注,多位学者提出各自独特的治疗见解。张殿全[10]采用从神与从胃针刺法治疗不寐。王会丽[11]运用弧刃针治疗31例不寐患者疗效显著,其有效率远远大于电针疗法。郑雯雯等[12]提出不寐与心肝的关系密切,并提出可以从心肝来辨治不寐。痰火扰心型不寐源于脾虚湿盛,湿郁化热,聚湿成痰,进而痰火扰心。目前,治疗痰火扰心型不寐,临床上多运用针药结合的方法,中药汤剂多用黄连温胆汤加减或柴芩温胆汤加味,针灸普遍采用传统辨证或对症取穴治疗。李光林[13]运用针刺配合加味温胆汤治疗痰热扰心型不寐35例,治疗4周,疗效明显优于单用加味温胆汤。李静[14]运用针刺联合加味温胆汤治疗痰火扰心型不寐32例,治疗3周,疗效优于口服艾司唑仑片。俞晶晶等[15]运用针药结合的方法治疗1名痰火扰心型长期(十余年)不寐患者,疗效显著。何源[16]认为,治疗不寐,以针灸配合中药治疗会优于单用针灸或单用中药。他运用针药结合的方法治疗1名痰火扰心型不寐患者,2个疗程后症状基本消失。这些都充分证明中医药在治疗痰火扰心型不寐中疗效显著。查阅治疗痰火扰心型不寐文献,有异于常规治疗方法者,有用五门十变法者、有用子午流注纳支法者,多数都取得了满意的疗效。赵继等[17]提出可以借助人与天地相合之规律来择时治疗不寐,从而提高不寐的疗效。王新志[18]曾运用子午流注理论治愈1名顽固性不寐患者。苏晓玲等[19]运用子午流注纳支法治疗脾虚湿盛、痰火扰心型不寐疗效显著,优于常规辨证取穴及非时开穴两组的疗效。目前,尚未查阅到运用五门十变配穴法治疗不寐的文献,更未有五门十变合子午流注纳支法联合运用治疗疾病的案例,故笔者试用五门十变法和子午流注纳支法联合配穴针刺治疗痰火扰心型不寐,初探其疗效。
五门十变法为中医学运气学之范畴,最早见于《黄帝内经·素问·五运行大论篇》,其言:“土主甲己,金主乙庚,水主丙辛,木主丁壬,火主戊癸。”元代王国瑞最早运用五门十变法,在《扁鹊神应针灸玉龙经》有所记载。古代的五门十遍法比较繁琐,难以推广传播,故近代针灸大师承淡安、孙培荣将五门十变法推演为化合法和互和法两种配穴方法,甲己合化土(脾),乙庚合化金(肺),丙辛合化水(肾),丁壬合化木(肝),戊癸合化火(心),把复杂的五门十变取穴之法简单化,不限于时间。台湾著名针灸大师周左宇教授继承承淡安、孙培荣的学术理论[20]。如表1,根据“治疗脏腑病多用五门十变化合配穴法”之原则。“甲己化合土”,故取胆经(甲)本穴足临泣配脾经(己)本穴太白。足临泣为胆经输穴(本穴,木),太白为脾经输穴、原穴(本穴,土),两穴配合,化合为土,征之于脾。“戊癸化合火”,故取胃经(戊)本穴足三里配肾经(癸)本穴阴谷。足三里为胃经合穴(本穴,土),阴谷为肾经合穴(本穴,水),两穴配伍,化合为火,征之于心。此为运用“五门十变法”所取之穴。根据“实则泻其子”的原则,取胆经本穴足临泣和脾经本穴太白,征之于脾土,以之而泻心火。根据“虚则补其母”的治疗原则,取胃经本穴足三里和肾经本穴阴谷,征之于心火,以补脾土。
子午流注纳支法是根据人体气血输注十二经的地支时辰、病证之虚实,配合五输穴中五行生克穴位治病的方法,根据十二地支(合一天之十二时辰)择时开穴,分按时循经取穴法和补母泻子取穴法[21]。前者是在本经所主时辰取本经腧穴治疗本经病,后者根据气血流注于不同时辰的虚实,结合五输穴补母或泻子而取穴。如在午时,气血流注于心经,脾经气血虚衰,取其本经母穴足临泣补之可治疗脾虚证。在治疗脾虚痰湿证时可在巳时取脾经本穴(输穴,土)太白和脾经母穴(荥穴,火)大都,针用补法。两穴是为火土相伍,此为通过子午流注纳支法补脾所取之穴;加之通过五门十变所取之足三里、阴谷,以及辨证取穴所选之百会、四神聪、丰隆同于巳时针刺,针用补法,如表2。在午时(11:00~13:00)心经经气当令之时取心经输穴原穴(子穴)神门和心经荥穴(本穴)少府。此为通过子午流注纳支法泻心之有余,通过五门十变所取之足临泣(根据具体情况,太白已于巳时针刺,故午时不再重复针刺),针用泻法;通过辨证取穴所选之申脉、照海同于午时针刺,申脉针用泻法,照海针用补法,疗效显著。
综上所述,本研究的创新之处在于运用针刺治疗痰火扰心型不寐时,在辨证取穴的基础上,增以五门十变法和子午流注纳支法,达到了更好的临床疗效。运用五门十变法所取之足临泣、太白、足三里、阴谷4穴和运用子午流注纳支法所选之大都、太白、少府、神门4穴,充分反映了治疗痰火扰心型不寐针刺处方配穴中的“补土化痰,清心安神”之理。此外,在选穴方面,符合近部取穴、远部取穴、辨证取穴和对症取穴原则;在配穴方面,符合传统按部配穴和循经配穴,融诸法于一方。希望对五门十变法联合子午流注纳支法进行深入研究,以提高痰火扰心型不寐及其他证型不寐,甚至其他内科疾病的临床疗效,减轻患者痛苦。
