老年牙周炎患者拔牙窝刮治方式与牙槽骨修复的相关研究*
2021-06-23袁明志王立军
袁明志 王立军 王 晴
研究显示,我国60 岁以上老年人罹患牙周病比率已高达55.7%[1],是牙齿丧失的首位原因[2]。牙周炎患者的牙槽窝内存有大量炎性肉芽组织,如何处理这些炎性肉芽组织是临床上一个热点问题。一种观点认为拔牙后应该彻底刮除牙槽窝内所有炎性肉芽组织,以减少拔牙窝愈合过程中牙槽骨的病理性吸收,从而最大程度保存剩余骨量[3],避免拔牙窝愈合的延迟,延长种植修复准备期限;另有观点认为应该针对性刮除拔牙窝里易吸取、剥离的松软炎性肉芽组织,而对牙槽骨壁表面比较坚韧的炎性肉芽组织予以保留,从而避免损伤牙周膜[4]。另有研究发现,牙周炎患者的炎性肉芽组织中可以提取出胚胎干细胞和牙周膜干细胞[5,6],从而为骨和牙周组织再生提供细胞学基础。此外,使用刮匙搔刮牙槽窝时导致的牙槽窝骨壁暴露会加重拔牙术后疼痛[7],同时增加临床操作的复杂性,耗费时间长。
针对上述问题,我们对拔牙后牙槽窝内的炎性肉芽组织是否会对拔牙窝的愈合产生不利影响进行了随机、临床对照实验。在本实验中,我们对牙周病患者拔牙窝分别进行充分刮除和简易刮除,以骨密度(BMD)和牙槽嵴宽度、高度为参数,分析评价两种方法对牙槽嵴骨量保存的效果,以为临床操作提供参考。
1.资料与方法
1.1 病例资料 选取2014 年5 月至2015 年12 月在武警总医院口腔门诊微创拔除上下磨牙患者50 例,其中男性26 例,女性24 例,年龄范围为60~65 岁(平均62.8 岁)。采用系统随机化法,利用病历号交替随机分为两组,其中实验组25 例,男性13 例,女性12 例;对照组25 例,其中男性13 例,女性12 例。两组实验对象间年龄、性别、磨牙位点无统计学差异(P﹤0.05)。参与实验的患者均签署知情同意书。

表1 50 例患者微创拔牙的牙位分布
纳入标准:(1)无全身系统疾病;(2)因牙周炎需要拔除牙齿,牙齿松动度达III 度及以上的上下颌磨牙;(3)无酗酒、无吸烟者。
排除标准:(1)有系统性疾病患者;(2)具有吸烟史和酗酒史,吸烟超过10 支/ 天;(3)接受过放化疗患者;(4)未按规定时间行复查患者。
1.2 方法
1.2.1 操作策略 诊疗过程对实验组及对照组均行2%盐酸利多卡因注射液行局部阻滞麻醉,采用现代标准拔牙术,钝性分离牙龈,轻柔拔除患牙,避免颊舌向摇晃,尽量保存颊舌侧骨壁完整并防止因局部过度用力而产生颌骨折断及牙龈软组织的撕裂。实验组在拔牙后,用外科刮匙将拔牙窝内全部炎性肉芽组织彻底搔刮干净,标准为拔牙创内壁光滑无韧感,随后用适量生理盐水冲洗,待新鲜血液充盈拔牙窝,咬棉止血40min;对照组拔牙后对拔牙窝里松软的炎性肉芽组织进行吸取、简单剥离搔刮,而牙槽骨壁表面比较坚韧的炎性肉芽组织予以保留,适量生理盐水冲洗,待新鲜血液充盈拔牙窝,咬棉止血40min。
1.2.2 检测方法 评价内容术后1 小时后检查拔牙创是否有活动性出血。再于术后1、3、6 个月口内观察牙龈愈合情况;术后即刻和术后1、3、6个月复诊拍X 线平行投照片(RVG),通过Soredex Digora 数字成像系统对每个阶段拔牙窝骨密度进行测量;用Vixwin Platinum 图像分析测量软件测量术后即刻及6 个月牙槽嵴高度变化。上述测量指标均由同一名专业影像技师用平行投照技术进行规范操作拍摄,以排除操作误差。
1.3 统计分析 使用配对t 检验两种统计方法对拔牙窝牙槽骨高度、拔牙窝内骨密度及拔牙窝周围正常骨的骨密度进行统计分析。以上所有计量资料均使用均数标准差()表示,采用SPSS21.0 软件进行统计分析,检验标准P﹤0.05 时有统计学差异。
2.结果
2.1 术前X 线片 术前X 线片显示两组患牙根尖周广泛阴影,累及根分叉部位,牙槽骨重度吸收。符合牙齿拔除指证(图1,图2)。
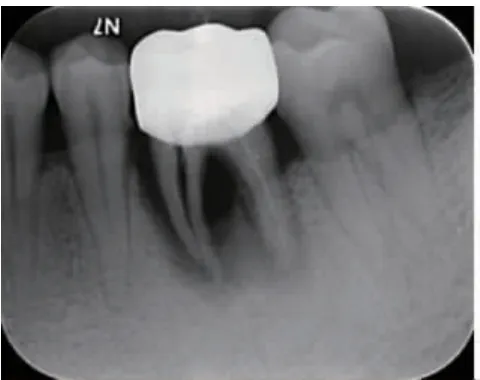
图1 实验组术前X 线片
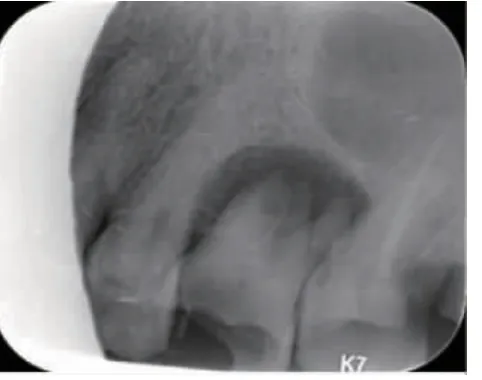
图2 对照组术前X 线片
2.2 术后口内照 术后即刻可见两组患牙拔牙窝内充满新鲜血液(图3,图4),实验组无明显炎性肉芽存在,而对照组可见拔牙窝内壁周围仍有部分炎性肉芽组织存留;术后1 个月两组患者拔牙创口均由软组织覆盖(图5,图6)。3 个月时两组患者牙龈上皮与颊舌侧牙龈连续,颜色同周围组织相近,探质韧(图7,图8)。

图3 实验组即刻口内照
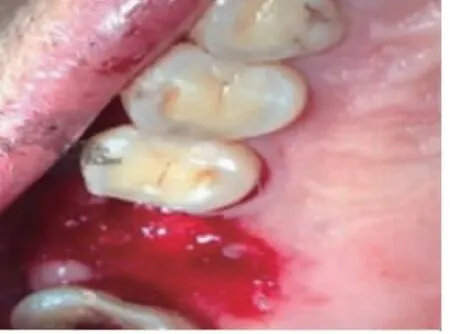
图4 对照组即刻口内照
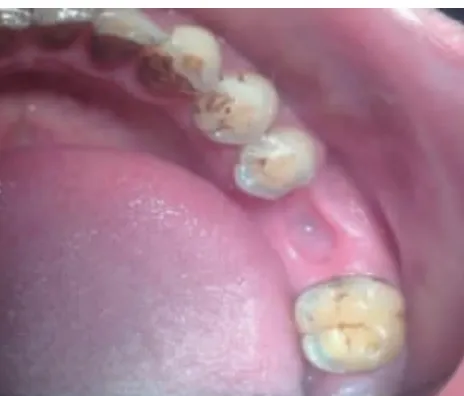
图5 实验组术后1 个月口内照
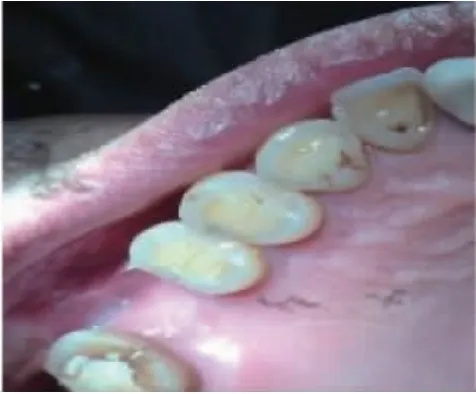
图6 对照组术后1 个月口内照

图7 实验组术后3 个月口内照
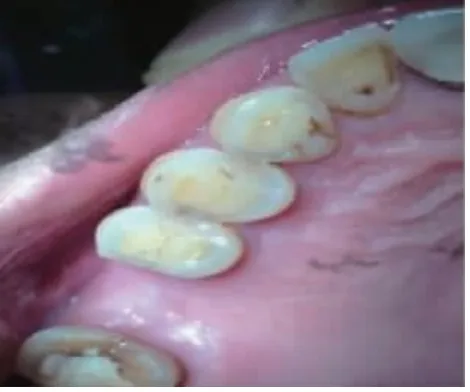
图8 对照组术后3 个月口内照
2.3 术后X 线影像 术后即刻可见两组患者拔牙窝内空虚呈低密度投射影像(图9,图10);随时间延长,实验组X 线片在术后可见拔牙窝内的骨密度逐渐变高,1 个月时拔牙窝底部明显可见新骨沉积,但骨密度低于正常骨(图11,图12)。3 个月的时候拔牙窝内新生骨质密度与邻近正常骨密度相近,拔牙窝内新骨明显生成(图13,图14);相比而言,对照组在术后1 个月和3 个月时,牙槽窝内骨密度逐渐变高但不如实验组明显,3 个月时拔牙窝底部有少量新骨沉积,骨密度明显低于正常骨。复诊期间可以发现,两组拔牙窝的牙槽嵴均发生吸收降低,但对照组更加明显。骨密度计算结果显示,实验组与对照组拔牙窝术后即刻骨密度比较无明显差异(P﹥0.05);术后1 个月、3 个月、6 个月,实验组拔牙窝骨密度高于对照组(P﹤0.05),实验组和对照组本身从术后即刻到术后1、3、6 个月,骨密度也是逐渐提高的(P﹤0.05)。这说明炎性肉芽组织对拔牙窝骨愈合存在一定的影响,实验组彻底刮除炎性肉芽组织有利于骨的改建(表2)。
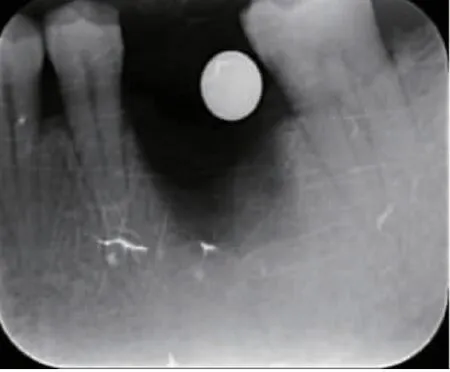
图9 实验组即刻X 线片影像
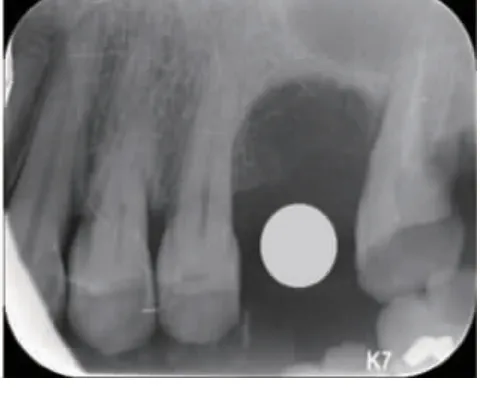
图10 对照组即刻X 线片影像

图11 实验组术后1 个月X 线片影像
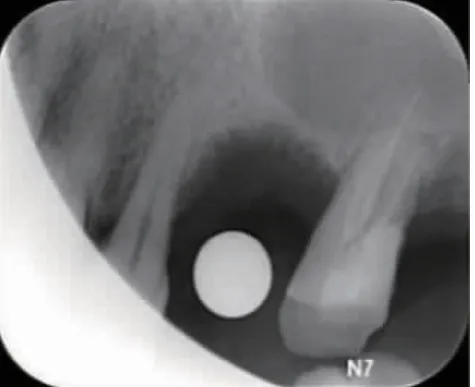
图12 对照组术后1 个月X 线片影像

图13 实验组术后3 个月X 线片影像
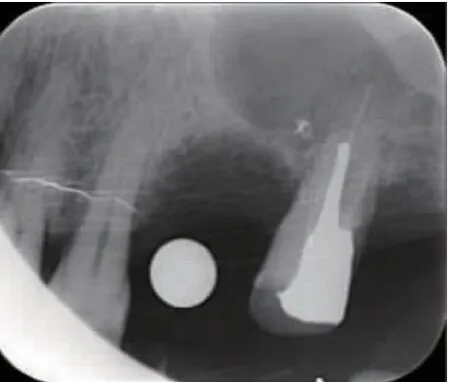
图14 对照组术后3 个月X 线片影像
表2 实验组及对照组拔牙窝不同时期BMD比较(,mg/ cm3)

表2 实验组及对照组拔牙窝不同时期BMD比较(,mg/ cm3)
注:治疗前后差异具有统计学意义,*:P<0.05;组间比较,&:P<0.05。
2.4 统计结果表明,术后6 个月,两组拔牙窝牙槽嵴高度及宽度均发生吸收降低(P﹤0.05);在6个月内,两组拔牙窝牙槽嵴高度及宽度吸收值相比较具有统计学意义(P﹤0.05)(表3)。
表3 两组患者拔牙前及6 个月后牙槽嵴高度变化(,mm)

表3 两组患者拔牙前及6 个月后牙槽嵴高度变化(,mm)
注:治疗前后差异具有统计学意义,*:P<0.05;组间比较,&:P<0.05。
表4 两组患者拔牙前及6 个月后牙槽嵴宽度变化(,mm)

表4 两组患者拔牙前及6 个月后牙槽嵴宽度变化(,mm)
注:治疗前后差异具有统计学意义,*:P<0.05;组间比较,&:P<0.05。
3.讨论
牙齿拔出后的牙槽骨因失去牙根的生理性支持作用,常发生牙槽嵴的吸收,导致牙槽嵴骨量减少。Lekovic[8]等研究发现,拔牙后的6 个月的时间里,牙槽骨在颊舌方向发生平均约4.4mm 的骨吸收,而垂直方向的吸收量可达1.2mm 左右。宿玉成等人提出拔牙窝愈合中的病理性吸收的概念,尤其是牙周炎患者拔牙创内炎性肉芽的存在会引起骨病理性吸收,导致牙槽嵴吸收严重,拔牙窝新骨生成不足,骨改建时间延长,影响生活质量[9,10]。因此,充分保留剩余骨量,促进骨组织再生成为了研究人员关注的重点。尤其是针对老年患者,由于年龄因素的影响,其系统免疫力、组织再生能力相对低下。且我国老年人对于口腔卫生保健的意识相对较差,因此对于老年人的拔牙窝组织愈合是口腔牙槽外科的一个重要挑战。
实现牙拔除术后牙槽窝处的良好骨组织再生是减少食物嵌塞、避免继发感染、确保后期修复成功率的重要条件。牙槽窝愈合过程通常包括血凝块的形成和成熟,成纤维细胞机化血凝块,基质形成和基质矿化。愈合与吸收是拔牙窝骨改建过程中不能避免的过程[11],其预后状态与患者年龄、软硬组织创伤程度、应力刺激、细胞因子、激素含量等多种因素有关。
研究发现,牙周炎患者的拔牙窝通常存在大量炎性肉芽组织,它会引起病理性愈合及吸收,导致骨组织含量降低[12]。还有研究认为,牙周病患牙拔出后,牙周炎对骨的持续破坏作用并没有停止[13]。当牙周炎或根尖周病存在时,牙周膜受到长期慢性剌激而发生炎症变化,正常组织被炎症肉芽组织替代,炎症肉芽组织的周围会分化出破骨细胞,当炎症加重或机体抵抗力下降时会产生大量的破骨细胞,造成拔牙窝牙槽骨的吸收破坏[14,15]。因此,过去普遍认为控制炎症并去除诱因成为有效促进牙周炎患者拔牙窝修复的关键[16,17]。但Li 和Sumanth研究发现,牙周炎患者的炎性肉芽组织中可以提取出胚胎干细胞和牙周膜干细胞,认为牙槽骨壁表面比较坚韧的炎性肉芽组织应予以保留,从而避免损伤牙周膜。王静娟等也认为拔牙窝内炎性肉芽组织的存在没有影响到拔牙窝骨质的愈合[4]。因此,拔牙窝炎性肉芽组织是否彻底刮治就成为一个临床关注的问题。我们认为拔牙窝内易吸取、剥离、松软、上有明显炎性分泌物的肉芽组织应该刮治,但牙槽骨壁表面比较坚韧的炎性肉芽组织是否予以保留,是可以进一步研究的,因此设计了本实验。
我们研究发现,本实验中对照组(简单刮治)3 个月复查见拔牙窝牙槽嵴顶牙龈组织与周围牙龈组织连续一致,未见到明显软组织凹陷;而实验组(彻底刮治)3 个月复查见软组织与周围牙龈组织相连续,但是可见软组织向拔牙窝内凹陷明显。提示残余的肉芽组织替代拔牙窝骨生成的位置,造成牙槽嵴顶黏膜丰满的假象,但X 线片显示牙槽窝内密度仍低于正常组织。而实验组在通过漫长的骨改建后,牙槽嵴顶黏膜会因拔牙窝新骨生成而变得丰满,X 线片显示牙槽窝内影像密度升高。
通过两组骨密度(BMD)的比较,发现在即刻条件下,拔牙后两组的拔牙窝骨密度值相比无统计学意义(P﹥0.05);而在术后1 个月、3 个月、6 个月,实验组拔牙窝骨密度高于对照组(P﹤0.05)。这说明实验组彻底刮除炎性肉芽组织可以减少拔牙窝的病理性骨吸收,并且在术后新骨生成质量上优于对照组;对照组简单刮除炎性肉芽在牙槽骨的自行愈合过程中伴随明显的骨吸收,新骨生成量不足,拔牙窝的前期修复速度减慢,恢复时间延长。通过对本实验两组在拔牙前与拔牙后6 个月骨高度及宽度吸收变化值进行统计分析发现,拔牙术后6 个月两组骨高度及宽度明显低于拔牙前(P﹤0.05);因此,保留拔牙后牙槽骨壁的牙周膜是针对于健康无炎症的患牙,而牙周病、根尖周病等炎性患牙拔出后的牙槽窝必须进行彻底刮治,刮除炎性肉芽组织,才能减少愈合过程中的病理性骨吸收,实现新骨高质量的改建,最大化的保留剩余骨量,为后期种植修复提供充足的骨量。
综上所述,针对老年牙周炎患者,彻底搔刮拔牙窝内炎性肉芽组织是促进牙槽窝骨组织修复和再生的重要策略。在临床工作中针对牙周炎患者的牙槽窝应进行充分搔刮处理。
