青少年上颌前突正畸后牙槽骨形态变化
2022-07-11曹健云曹璇璇余芯乐代海涛
曹健云,曹璇璇,余芯乐,代海涛
(石河子大学医学院第一附属医院口腔科,新疆石河子 832000)
现阶段,上颌前突疾病,不仅会对患者咀嚼和语言功能造成影响,还会导致患者容貌受损[1-3]。医疗科技水平的提升给此类疾病患者带来福音,特别是青少年人群。针对青少年,上颌前突只需通过拔出双侧前磨牙,并进行内收切牙处理,就可对患者侧面容貌外观进行改善[4]。近年来,在开展内收拔牙临床治疗过程中,上颌前牙移动时,牙槽骨发生了生物学变化,即主要表现为骨吸收[5]。经医学观察,虽发生生物学改建变化,但骨增生很少,且牙槽骨变化速度比牙移动速度小。实际治疗过程,也能观察到上前牙内收后根尖牙的牙槽骨总厚度下降[6]。内收以后,上切牙舌侧的牙槽骨厚度和高度均减少明显。而上切牙是以“穿过”状态作用于牙槽骨,其移动不是以“伴随”状态作用。此移动过程会对牙槽骨的改建时间与作用程度带来影响,均缺乏全面性的观察与研究[7]。本研究就青少年上颌前突正畸后牙槽骨形态变化的临床研究进行阐述,结果如下。
1 资料与方法
1.1 一般资料 选取2020 年6 月至2021 年11 月在石河子大学医学院第一附属医院口腔科完成固定的正畸治疗的12~18 岁上颌前突患者60 例。患者中男性17 例,女性43 例;年龄12~18 岁,平均年龄(14.12±2.31)岁。本研究经石河子大学医学院第一附属医院医学伦理委员会批准,患者及家属知情并签署知情同意书。纳入标准:①经2 位口腔正畸科医生联合诊断为上颌前突的患者,并经诊断结果证实患者需行种植钉强支抗进行上颌前牙内收;②所有患者均进行了上颌的双侧的第一前磨牙的拔除,对下颌牙齿不做强制限定;③患者在诊断时上颌牙齿的排列情况为无拥挤状态或者是轻度拥挤状态,诊断标准为拥挤度0~4 mm;④在治疗前患者未行过其他正畸治疗;⑤尚未有夜磨牙情况;⑥6 个月内没有服用可影响骨代谢的药物;⑦无其他口腔疾病。排除标准:①患者治疗过程中检测出有影响骨代谢的代谢性疾病;②患者上颌前牙的拥挤度超过4 mm;③患者拒绝正畸治疗后的相关的锥形束计算机断层(CBCT)检测;④患者近期出现过牙外伤,有牙齿根管治疗史及有牙周疾病的患者。
1.2 治疗方法 所有的研究对象皆由2 位口腔正畸科医师统一诊断,保证所有患者的治疗皆为同一位操作者进行操作,操作者在操作前接受过正规的培训。所有的患者接受治疗时,上颌主要采取微创的方法拔除患者上颌2 颗第一前磨牙,正畸托槽购于浙江新亚医疗科技股份有限公司。为避免由于滑动内收时所导致的前牙伸长及顺时针旋转,在进行前牙内收时主要通过直丝弓滑动法进行治疗。对于后牙的支抗主要是选择种植钉,保证能在最大限度内收切牙。图像采集由同一医师采用同一机器拍摄。患者均在正畸治疗前后通过同一台CBCT 仪器(锐珂,型号:CS900C3D)按照要求进行CBCT 扫描,所得图像导入重建软件,然后进行测量;寻找到切牙的正中矢状长轴,相对应釉牙骨质界(CEJ)的确定如图1 所示,矢状面上从根尖处起每隔3 mm确定一个研究平面,连续确定3 个研究平面,具体标定方法如图1 所示。BT1:唇侧根颈部牙槽骨厚度;BT2:唇侧根中部牙槽骨厚度;BT3:唇侧根尖部牙槽骨厚度;LT1:腭侧根颈部牙槽骨厚度;LT2:腭侧根中部牙槽骨厚度;LT3:腭侧根尖部牙槽骨厚度;TT1:BT1+LT1;TT2:BT2+LT2;TT3:BT3+LT3。根据确定的平面最终可得出牙根的3 个水平处的6 个骨厚度测量指标(BT1,BT2,BT3,LT1,LT2,LT3)。

图1 唇腭侧牙槽骨高度、厚度测量示意图及影像图
由同一医师每隔1 周进行3 次重复测量后取平均值。
1.3 观察指标 ①牙槽骨高度。牙槽骨的高度主要包括侧切牙与中切牙的牙槽骨高度,其检测手法如图1 所示,本次研究测量节点为:唇侧(BH),腭侧(LH)。②牙槽骨厚度。检测的主要手法及相应的检测位置如上所述,记录方法由图1 中所述,即:将BT1、BT2 及BT3 记录为唇侧的牙槽骨的厚度;将LT1、LT2 与LT3 检测结果记录为腭侧的牙槽骨的厚度;最后将TT1、TT2、TT3 记录为牙槽骨的总厚度。③牙槽骨的骨密度。采用三维软件技术中的图片构建功能,来对牙根周边的牙槽骨密度进行数值计算。④骨开窗与骨开裂记录。正畸治疗前后患者接受2 位口腔正畸科医生联合根据相关的骨开窗及骨开裂的诊断标准[8]判断有无骨开窗以及骨开裂牙齿,并进行记录。本次研究主要测量上颌4 个切牙的各项测量参数。
1.4 统计学分析 应用SPSS 22.0 统计学软件对数据进行分析。计数资料用[例(%)]表示,行χ2检验;计量资料用(±s )表示,行t检验(组间比较行成组t检验,组内治疗前后比较行配对t检验)。P<0.05表示差异有统计学意义。
2 结果
2.1 治疗前后上颌中切牙和侧切牙牙槽骨高度改变比较 对正畸前后患者中切牙与侧切牙唇腭侧牙槽骨距(CEJ)高度进行分析结果显示,中切牙与侧切牙治疗后唇侧牙槽骨距CEJ 高度较治疗前骨高度降低(P<0.05);中切牙与侧切牙腭侧牙槽骨高度治疗后较治疗前高度增加(P<0.05),见表1。
表1 治疗前后上颌治疗前后牙槽骨高度变化比较(±s )
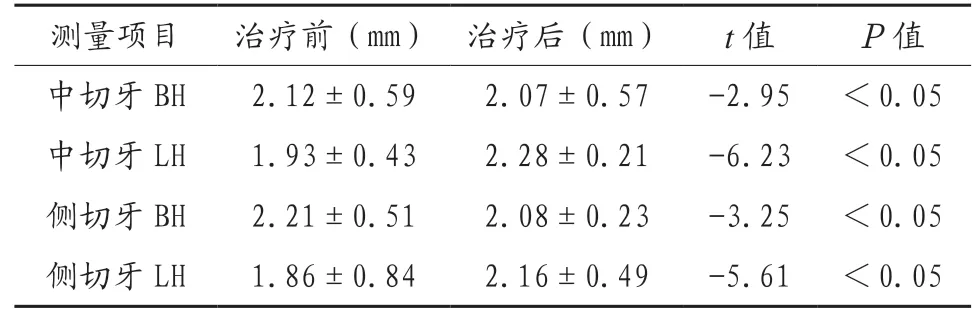
表1 治疗前后上颌治疗前后牙槽骨高度变化比较(±s )
BH:唇侧;LH:腭侧。
?
2.2 上颌中切牙和侧切牙治疗后牙槽骨厚度改变比较 上颌中切牙及侧切牙唇侧3 个平面牙槽骨厚度在治疗后厚度均增加,差异有统计学意义(P<0.05);而上颌中切牙及侧切牙腭侧3 个平面的牙槽骨厚度治疗后均减少,差异有统计学意义(P<0.05);同时3 个平面总牙槽骨的厚度治疗前后差异无统计学意义(P>0.05),见表2、表3。
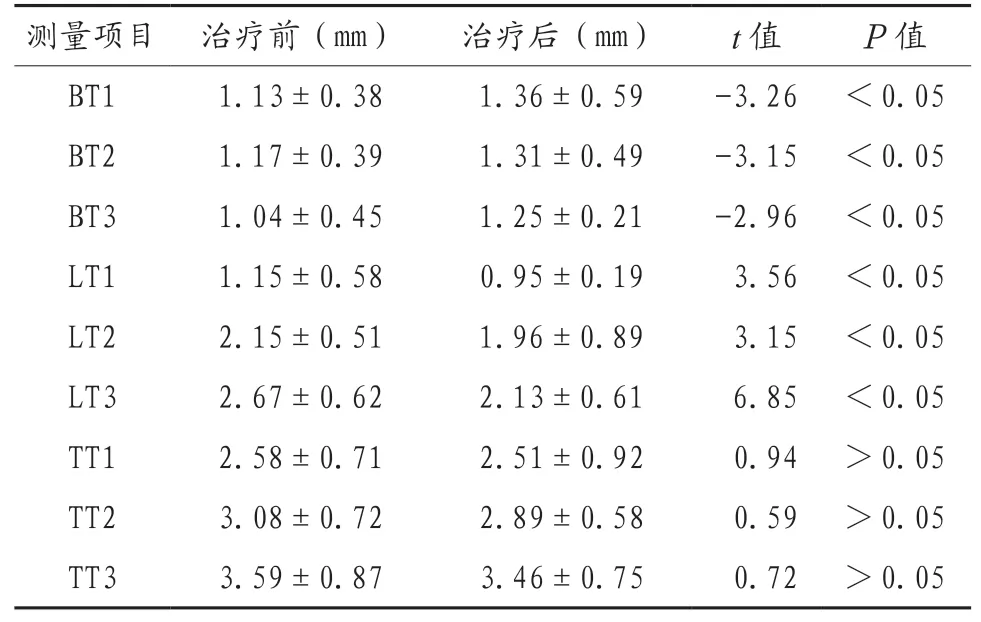
表2 中切牙牙槽骨厚度在治疗前后的变化比较
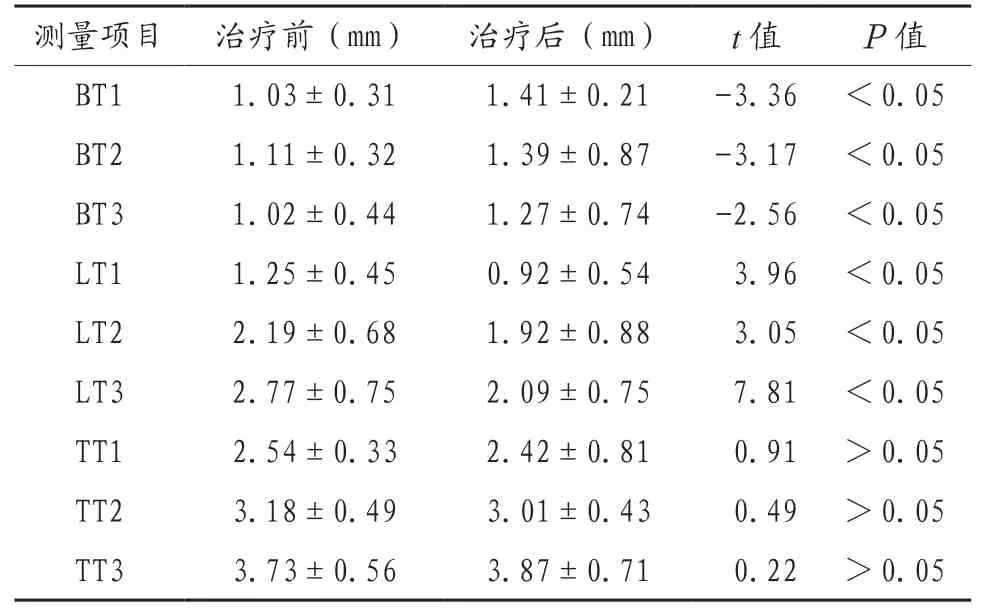
表3 侧切牙牙槽骨厚度在治疗前后的变化比较
2.3 治疗前后牙槽骨骨密度结果 治疗前患者牙槽骨密度为(83.29±5.12)g/cm3,治疗后为(71.21±3.28)g/cm3,治疗后明显降低(t=10.12,P<0.05)。
2.4 治疗后牙槽骨损伤情况 对治疗后出现骨开裂及骨开窗牙齿的情况进行统计。结果显示,60 例患者共计有240颗牙齿,治疗后18颗牙齿出现牙槽骨损伤,占总样本的7.5%;其中10 个位点出现骨开窗,发病率为4.2%;8 个位点出现骨开裂,发病率为3.3%。
3 讨论
正畸治疗中由于上颌牙的内收和牙齿移动会导致牙槽骨改建,经典理论认为吸收与增生保持平衡状态,使得在整个治疗结束后牙槽骨高度不会发生改变。而研究显示,在牙槽骨改建过程中多处于非动态平衡状态[9-10]。本次研究结果同样发现,正畸治疗后患者中切牙与侧切牙牙槽骨高度主要表现为唇侧的牙槽骨高度降低,而腭侧的牙槽骨高度是增加的。研究结果与经典理论大致相符,但对变化值进行分析后结果显示,腭侧牙槽骨的变化值高于唇侧牙槽骨变化值。本次研究结果提示,在正畸治疗过程中牙齿整体以吸收较增生更为明显。同时对中切牙与侧切牙分析结果显示,中切牙根周牙槽骨的吸收量略高于侧切牙。该结果表明在正畸过程中中切牙由于内收距离较侧切牙大,继而出现吸收量较侧切牙大的结果,这与既往研究结果一致[11-13]。
牙槽骨骨密度是反映正畸过程中牙槽骨骨量的指标,根据传统的观念,在正畸过程中牙槽骨吸收与增生维持动态平衡,继而在正畸后牙槽骨骨密度应维持不变。但在本次研究中发现,正畸结束后患者牙槽骨骨密度呈现出降低趋势。该结果与既往研究结果具有一致性[12]。结果提示,在正畸过程上颌内收,牙齿移动。在移动过程中牙周组织会发生重建,但在此过程中牙齿所需能量降低,导致牙槽骨骨密度降低,即无法保证重建过程中骨量。进一步提示,在正畸过程中机体组织的增生速度较吸收速度相比,增生速度较慢,导致牙槽骨骨密度降低。
研究表明,骨开裂会生成牙周袋,导致牙龈退缩,继而造成更为严重的不良反应结果。正畸治疗过程受正畸力、人体牙槽骨改建所带来的增生与吸收无法动态平衡影响,是治疗后骨开窗与骨开裂并发症出现的原因所在。在本次研究观察患者正畸治疗前后的情况,正畸治疗后18 颗牙齿出现了牙槽骨损伤,占总样本比例的7.5%。这表明,正畸治疗后,受牙槽骨高度、厚度等变化因素影响,患者出现了不同程度的骨缺损并发症。由此可见,正畸治疗过程进一步确定了牙槽骨重建速度与吸收速度无法动态平衡也是导致缺损出现的具体原因之一。在此问题影响下,牙槽骨结构无法保持不变。
综上所述,需将正畸力作用后所产生的效果,作为解决牙槽骨改建变化问题影响的关键。然而,正畸力会因人而异。目前,仍没有对正畸力进行适应性控制的有效研究。故而,应进一步分析正畸治疗过程牙槽骨改建机制中细胞增殖情况,以掌握骨代谢与过程作用机制。如此,青少年上颌前突正畸治疗就可在科学检测手段支持条件下,进一步调整治疗方案,为口腔疾病患者提供更为有效的医疗技术。
