腰麻联合硬膜外麻醉应用于剖宫产术的临床麻醉疗效观察研究
2021-06-16冯燕
文/冯燕
我国二胎政策开放下高龄产妇及瘢痕妊娠孕产妇数量上升,剖宫产比例随之增高。越来越多产妇希望生产期间维持意识清醒,对产科麻醉方式及手段上提出更多要求及挑战。产科麻醉以确保产妇、胎儿安全并减少术后不适为目标,因此,合适恰当麻醉方式尤为重要[1]。剖宫产手术中常见麻醉方式为腰硬外麻醉及腰硬联合麻醉,硬膜外麻醉基于原位采取少量麻醉药物,可达到有效麻醉及肌肉松弛效果,但存在过度阻滞、低血压等缺点,腰硬联合麻醉则是在硬膜外麻醉基础上联合蛛网膜下腔麻醉,两种麻醉结合方式具有灵活性、良好麻醉效果,被临床广泛应用,并取得显著成效[2]。本文就剖宫产术临床麻醉中应用腰麻联合硬膜外麻醉干预效果如下分析,现报道如下。
1 资料与方法
1.1 一般资料
选取2019年1月~2020年12月期间收入剖宫产产妇总计88例,按照入院先后顺序分为两组各44例,纳入标准:①纳入对象知晓本次研究内容,并自愿参与其中;②均有剖宫产术指征;③本次研究经院内伦理委员会批准;④不存在影响研究开展相关疾病,如心肺功能障碍、肝肾功能异常。排除标准:①合并局部麻醉药物及椎管内麻醉禁忌症;②伴有脊柱畸形;③临床一般资料不全者。对照组中年龄25~40岁,平均(32.6±2.4)岁,孕周37~40周,平均(38.6±0.4)周,观察组中年龄25~40岁,平均(33.2±2.7)岁,孕周37~40周,平均(38.9±0.5)周,两组一般资料无显著差异(P>0.05)。
1.2 方法
所有产妇入室后连接监护仪对产妇各项生命体征进行监测,包括心电图、心率、无创血压以及血氧饱和度。并建立静脉通路,予以氧气支持,氧气控制在3~4L/min范围。一侧上肢建立静脉通路,并予以0.9%氯化钠溶液500ml静脉滴注。对照组予以硬膜外麻醉,协助患者取侧卧位,并予以硬膜外麻醉,以L1~L2间隙作为穿刺点,予以注射试验剂量遂成药业股份有限公司生产2%利多卡因(批准文号:国药准字H41023668 规格 5ml:0.1g)3ml,向头侧置入硬膜外导管3cm,并注射江苏恒瑞医药股份有限公司生产0.5%罗哌卡因(批准文号:国药准字H20060137 规格 10毫升:100毫克)100mg。观察组予以腰麻联合硬膜外麻醉,协助产妇取仰卧位,并予以腰硬联合麻醉,穿刺点为L3~L4间隙,当脑脊液流出后,予以0.5%罗哌卡因10mg,向头侧置入硬膜外导管约3cm,经硬膜外导管注射2%利多卡因3ml。
1.3 观察指标
(1)比较围产期产妇麻醉效果,包括平均手术时间,感觉阻滞时间(麻醉药物起效时感觉阻滞平面达到上限经历时间间隔)、平均胎儿娩出时间(剖宫产手术开始至胎儿取出时间),运动神经阻滞评分以及术后视觉模拟镇痛评分(VAS)[3],总分为10分,分值越高,表明患者疼痛程度越高。(2)比较两组产妇麻醉效果[4],分为以下四级:I级:术中无疼痛,处于安静状态且肌松效果良好,麻醉完善;II级:伴有轻微疼痛,肌松效果不良,麻醉需完善;III级:伴有明显疼痛及躁动,需追加麻醉药物;IV级:疼痛难忍,且追加麻醉药物无效,需其他麻醉措施。
1.4 统计学处理
采用SPSS 18.0统计软件,计量资料用±s表示,采用t检验,计数资料用百分比表示,采用x2检验,P<0.05为差异有统计学意义。

表1 两组产妇围手术期各项指标比较(n=44,min)
2 结果
2.1 两组产妇围手术期各项指标比较
观察组平均手术时间、感觉阻滞时间、平均胎儿娩出时间短于对照组,VAS评分低于对照组,差异显著(P<0.05),见表1。
2.2 两组产妇麻醉效果比较
观察组I级为79.55%,高于对照组59.09%,II级11.36%,低于对照组27.27%,差异显著(P<0.05),III级、IV级6.82%、2.27%,低于对照组9.09%、4.55%,无显著差异(P>0.05),见表2。
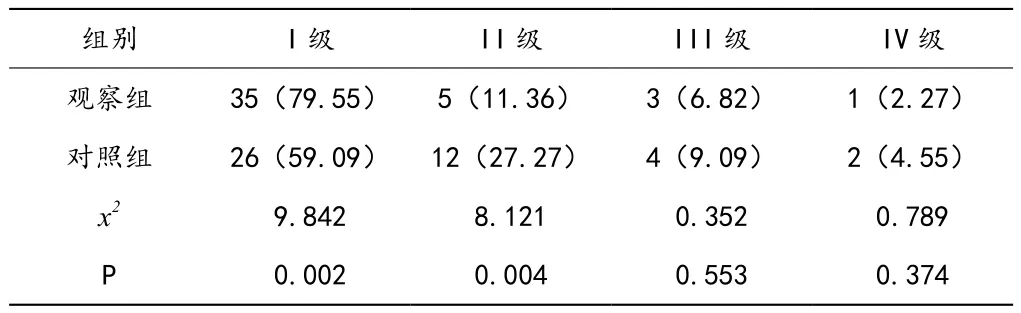
表2 两组产妇麻醉效果比较[n=44,例(%)]
3 讨论
剖宫产术是指在产妇下腹子宫位置做适当切口,不可避免会对产妇造成一定创伤。产妇在剖宫产术后会合并宫缩反应,剖宫产分娩术后产妇痛感显著加重。而不同人群对疼痛感知程度不同,对痛感较为明显产妇而言,会因此无暇照顾新生儿。鉴于剖宫产术创伤及术后疼痛,合理应用麻醉方式尤为重要[5]。
剖宫产手术中最为常见麻醉方式为椎管内麻醉、硬膜外麻醉,与前者比较,后者优势显著,为目前首选麻醉手术,可控制孕妇血压等指标,且不影响新生儿呼吸系统及身体机能,保证较好麻醉效果。实施硬膜外麻醉后,术后宫缩反应所造成疼痛程度减轻,且术中麻醉处理效果容易分辨,无需先进、复杂设备介入,且该类麻醉方式成本经济实惠,受到医患人员推崇[6]。但上述麻醉效果因起效时间慢,产妇易出现牵拉反应等,为此临床多联合腰麻共同应用,可起到显著疗效,并弥补两者不足。联合腰麻可减少局麻药物剂量,麻醉不良反应相应减少。腰麻联合麻醉起效迅速、肌肉松弛效果良好,产妇可快速结束手术进程,缩短手术时间。对部分手术时间较长产妇,腰麻阻滞作用减退,或向硬膜外导管追加局部麻醉药物获取良好麻醉效果,维持手术正常进行[7]。本文研究指出,剖宫产手术产妇予以腰麻联合硬膜外麻醉,平均手术时间、感觉阻滞时间、平均胎儿娩出时间短于对照组,VAS评分低于对照组,P<0.05。对其原因分析得出,联合麻醉干预下,麻醉起效时间短,进而感觉阻滞时间及平均时间、平均胎儿娩出时间显著缩短,该类麻醉最大优势为可继续追加局部麻醉药物,提高麻醉效果,则减轻孕妇疼痛程度[8]。文章表2得出,对其麻醉效果比较,I级为79.55%,高于对照组59.09%,P<0.05。相比较单纯硬膜外麻醉,腰硬联合麻醉下起效时间更快,局部麻醉更少,麻醉效果显著,手术时间更短。硬膜外麻醉应用中同样存在一定安全隐患,需临床麻醉医师加以关注,对高龄产妇而言,硬膜外血管处于怒张状态,穿刺置管期间会增加误入血管可能性,当硬膜外导管置入后会存在移动情况,即使采取负压回抽试验也无法排除导管进入鞘内及血管可能,加之硬膜外麻醉手术中局部麻醉药物用量较大,会增加局麻药物中毒等不良反应[9]。
综上所述,与单独硬膜外麻醉比较,腰硬联合麻醉应用于剖宫产产妇中可获取良好麻醉效果,减少术后疼痛及手术时间。但本次研究受到样本量及研究时间、研究区域影响,所获得结论仍需更多高质量临床研究加以验证。
