三叉神经电刺激对获得性脑损伤继发性昏迷的促醒作用:一项回顾性病例对照研究
2021-04-07杨仟翟羽佳范胜诺刘黎嘉琪王少玲伍少玲马超
杨仟 翟羽佳 范胜诺 刘黎嘉琪 王少玲 伍少玲 马超
昏迷是脑卒中、颅脑外伤和缺血缺氧性脑病等获得性脑损伤(acquired brain injury,ABI)疾病严重的并发症之一[1]。目前临床上对意识障碍的促醒手段包括经颅磁刺激、经颅电刺激、深部脑刺激、脊髓电刺激和正中神经电刺激等,但总体疗效有限。近年来,三叉神经电刺激(trigeminal nerve electrical stimulation,TNS)因其治疗抑郁、癫痫等疾病的潜力备受关注[2]。有报道“TNS 促醒治疗”让多位意识障碍患者神志明显改善,治疗前后的功能性磁共振和磁共振弥散张量成像发现多个脑功能区活动度中心值发生明显改变[3]。为探讨TNS 疗法对昏迷患者意识状态的临床疗效,本研究回顾性分析2015 年1 月-2019 年12 月中山大学孙逸仙纪念医院康复医学科昏迷患者促醒治疗89例的临床资料,现报告如下。
1 临床资料
1.1 一般资料 (1)纳入标准:因严重脑损伤导致昏迷;GCS 评分3-8 分;患者家属知情同意。(2)排除标准:未能完成4 周治疗的患者。2015 年1 月-2019 年12 月在中山大学孙逸仙纪念医院康复医学科住院进行促醒治疗的符合研究要求的患者共89 例,根据接受康复治疗不同分为对照组(n=47)和观察组(n=42)。
1.2 治疗方法 (1)对照组:常规康复治疗。包括药物、针灸、营养支持等对症治疗及被动关节活动度训练等康复治疗。(2)观察组:在对照组治疗基础上,加用TNS,应用低频电刺激仪,将其2 对电极分别贴在双侧眶上孔和眶下孔处(三叉神经V1、V2 支),刺激参数设置为:频率40 Hz、脉宽200 us、动作/休息:30 秒/30 秒、电流强度18-20 mA、6 h/d,1 周5 d,连续治疗4 周。
1.3 评价指标 患者病程的不同阶段定义如下:急性期(发病后1 个月内)、亚急性期(发病后1-6个月)、慢性期(发病后6 个月以上)[3]。采用格拉斯哥昏迷评分法(GCS)评估意识水平。GCS 评分包括:睁眼反应评分1-4 分(自动睁眼4 分,呼唤睁眼3 分,刺痛睁眼2 分,不睁眼1 分)、语言反应评分1-5 分(回答正确5 分,回答错误4 分,只能说话3 分,只能发音2 分,无语言1 分)、运动反应评分1-6 分(吩咐动作6 分,刺痛定位5 分,刺痛躲避4分,刺痛屈曲3 分,刺痛强直2 分,无反应1 分)。3<GCS≤8 为 昏 迷,9≤GCS≤12 为 意 识 改 变,13≤GCS≤15 为清醒。分别于治疗前、治疗后4 周完成GCS 评分。
1.4 统计学方法 采用SPSS 25.0 统计软件包进行数据处理,以P<0.05 为差异有统计学意义。
2 结 果
2.1 两组一般资料比较 对照组中男28 例,女19例;平均年龄(52.7±20.2)岁;病因:脑外伤11 例,脑出血17 例,缺血性脑卒中11 例,缺血血氧性脑病8 例;病程:急性14 例,亚急性19 例,慢性14例。观察组中男27 例,女15 例;平均年龄(50.8±14.7)岁;病因:脑外伤14 例,脑出血15 例,缺血性脑卒中7 例,缺血血氧性脑病6 例;病程:急性7例,亚急性18 例,慢性17 例。两组性别、年龄、病因及病程均无统计学差异,P 均>0.05。
2.2 两组治疗前后GCS 评分比较 见表1。
表1 两组治疗前后GCS 评分比较(±s,分)

表1 两组治疗前后GCS 评分比较(±s,分)
注:与同组治疗前比较,*P<0.01;与对照组治疗后比较,#P<0.01。
组别对照组研究组治疗后6.53±2.14*7.81±2.49*#例数(例)47 42治疗前5.61±1.61 5.50±1.84
2.3 不同病因治疗前后GCS 评分差值比较 见表2。
表2 两组不同病因治疗后前GCS 评分差值比较(±s,分)
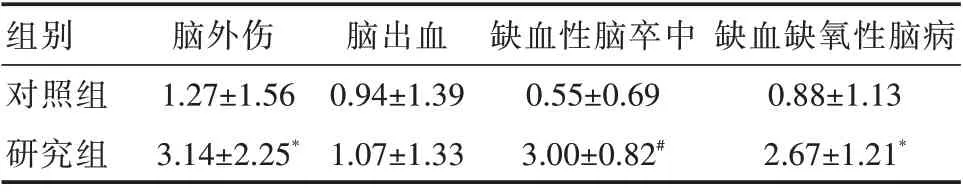
表2 两组不同病因治疗后前GCS 评分差值比较(±s,分)
注:与对照组比较,*P<0.05;#P<0.01。
组别对照组研究组脑外伤1.27±1.56 3.14±2.25*脑出血0.94±1.39 1.07±1.33缺血性脑卒中0.55±0.69 3.00±0.82#缺血缺氧性脑病0.88±1.13 2.67±1.21*
2.4 不同病程阶段治疗后前GCS 评分差值比较 见表3。
表3 两组不同病程阶段治疗后前GCS 评分差值比较(±s,分)
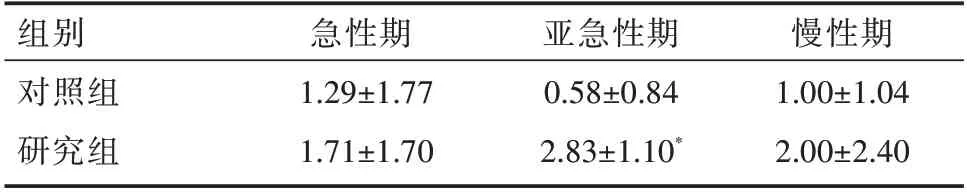
表3 两组不同病程阶段治疗后前GCS 评分差值比较(±s,分)
注:与对照组比较,*P<0.01。
组别对照组研究组慢性期1.00±1.04 2.00±2.40急性期1.29±1.77 1.71±1.70亚急性期0.58±0.84 2.83±1.10*
3 讨 论
3.1 TNS 疗法可改善昏迷患者的意识 本研究结果显示:与常规康复治疗的对照组相比,采用TNS 联合常规康复治疗的观察组GCS 评分明显提高,提示TNS 疗法对昏迷患者的意识改善具有积极意义。TNS 对脑外伤、缺血性脑卒中及缺血缺氧性脑病患者的促醒治疗效果更为明显,提示不同病因导致的昏迷多样性可能影响TNS 的治疗效果;另外,本研究还发现不同病程的昏迷患者接受TNS 治疗后较对照组均显示出更好的促醒效果,尤其是亚急性的昏迷患者,提示在脑损伤昏迷后尽可能早期使用TNS 治疗可能更有利于患者的意识恢复。
3.2 TNS 疗法改善昏迷患者意识的可能机制(1)研究显示,三叉神经对蓝斑核团有直接及间接的神经投射,且三叉神经电刺激可有效增强蓝斑神经元的兴奋性[4]。蓝斑是富含去甲肾上腺素能神经元的脑干核团,其广泛投射至皮层、丘脑等多个脑区,蓝斑神经元的活性与觉醒和意识水平密切相关[5,6]。提示刺激三叉神经可能激活蓝斑,蓝斑的传入纤维向大脑皮层广泛的投射,使大脑皮层保持意识和清醒,对传入信息有良好的感知能力,从而促醒。(2)研究发现,刺激三叉神经分支,前额叶皮层的脑血流量增加[7]。在严重颅脑损伤模型中,TNS 能够增加脑血流量和脑组织含氧量[8]。此外,TNS 可以通过调节交感神经和副交感神经的神经系统活动,激活内源性升压反应,改善脑灌注,从而提高生存率[9]。脑血流量增加也可能是TNS 促醒效应的机制之一。(3)研究表明,脑源性神经营养因子(brain-derived neurotrophic factor,BDNF)在三叉神经节(TG)神经元表达,电刺激TG神经元可促进其释放。BDNF 可提高低血糖昏迷后神经元的存活率。下丘脑神经肽食欲素在维持清醒状态中起关键作用[10]。本研究团队先前的基础实验发现TNS 可通过激活三叉神经脊束核和下丘脑外侧神经元上调食欲素的表达来有效实现昏迷促醒[11]。因此,TNS 可能作为一种潜在的治疗方法,可以增加神经营养因子的浓度,使更多的神经元存活,加快昏迷患者的意识恢复。
综上所述,虽然本研究是回顾性病例对照,且样本量小,开始康复的时间不同,确切的疗效有待更严格前瞻性的随机对照研究,但本研究结果显示TNS 可促进不同病程的各种脑损伤昏迷患者意识的恢复,因此建议临床上将TNS 与常规康复治疗相结合,纳入昏迷患者的整体管理中。
