肥胖、非肥胖2型糖尿病患者胰岛素抵抗指数与其血脂、血细胞及代谢免疫指标相关性研究
2021-03-25钟志鹏黄静陈秀珊李舸
钟志鹏 黄静 陈秀珊 李舸
【摘要】 目的:探讨肥胖、非肥胖2型糖尿病患者胰岛素抵抗指数(HOMA-IR)与其血脂、血细胞及代谢免疫指标的相关性。方法:选择2020年1月1日-12月31日2型糖尿病患者66例作为对象,完成体重指数(BMI)测定,并根据测定结果分为BMI≥28 kg/m组(n=16例)和BMI<28 kg/m组(n=50例)。采用葡萄糖氧化酶法测定两组空腹血糖(FPG)水平;采用酶联免疫吸附试验测定空腹胰岛素水平,计算HOMA-IR水平;采用全自动生化分析仪测定患者血脂、血细胞水平;采用免疫比浊法测定两组代谢免疫指标,并完成相关性分析。结果:BMI≥28 kg/m组2型糖尿病患者HOMA-IR、甘油三酯均高于BMI<28 kg/m组(P<0.05);高密度脂蛋白水平低于BMI<28 kg/m组(P<0.05);BMI≥28 kg/m组白细胞计數、MCV、IgM、IgA、IgG、C3、C4水平均高于BMI<28 kg/m组(P<0.05);血小板水平低于BMI<28 kg/m组(P<0.05);Pearson相关性分析结果表明,肥胖2型糖尿病患者HOMA-IR与高密度脂蛋白、血小板计数呈负相关性(P<0.05);与甘油三酯、白细胞计数、MCV、IgM、IgA、IgG、C3、C4水平呈正相关性(P<0.05)。结论:肥胖与非肥胖2型糖尿病患者伴有胰岛素抵抗指数异常,且与血脂、血细胞及代谢免疫指标存在相关性,加强患者胰岛素抵抗控制有助于改善患者代谢状态。
【关键词】 肥胖 2型糖尿病 胰岛素抵抗 代谢免疫指标
Study on Correlation between Insulin Resistance Index and Blood Lipids, Blood Cells and Metabolic Immune Indexes in Obese and Non-obese Type 2 Diabetes Patients/ZHONG Zhipeng, HUANG Jing, CHEN Xiushan, LI Ge. //Medical Innovation of China, 2021, 18(15): 0-033
[Abstract] Objective: To investigate the correlation between insulin resistance index (HOMA-IR) and blood lipids, blood cells and metabolic immune indexes in obese and non-obese patients with type 2 diabetes mellitus. Method: From January 1 to December 31 2020, 66 patients with type 2 diabetes mellitus were selected as the subjects to complete the measurement of body mass index (BMI), and they were divided into BMI≥28 kg/m2 group (n=16) and BMI<28 kg/m2 group (n=50). Fasting plasma glucose (FPG) level was measured by glucose oxidase method; fasting insulin level was measured by enzyme-linked immunosorbent assay (ELISA), and HOMA-IR was calculated; blood lipid and blood cell levels were measured by automatic biochemical analyzer; metabolic immune indexes of two groups were measured by immunoturbidimetry, and correlation analysis was completed. Result: HOMA-IR and triglyceride in BMI≥28 kg/m2 group were higher than those with BMI<28 kg/m2 group (P<0.05); HDL-C level was lower than that in BMI<28 kg/m2 group (P<0.05); WBC count, MCV, IgM, IgA, IgG, C3, C4 levels in BMI≥28 kg/m2 group were higher than those in BMI<28 kg/m2 group (P<0.05); platelet level was lower than that in BMI<28 kg/m2 group (P<0.05); Pearson correlation analysis showed that HOMA-IR was negatively correlated with HDL-C and platelet count (P<0.05), and positively correlated with triglyceride, leukocyte count, MCV, IgM, IgA, IgG, C3 and C4 levels (P<0.05). Conclusion: Obese and non-obese patients with type 2 diabetes mellitus have abnormal insulin resistance index, which is correlated with blood lipids, blood cells and metabolic immune indexes. Strengthening the control of insulin resistance is helpful to improve the metabolic status of patients.
[Key words] Obesity Type 2 diabetes mellitus Insulin resistance Metabolic immune indexes
First-author’s address: Shunde Hospital Affiliated to Ji’nan University, Foshan 528035, China
doi:10.3969/j.issn.1674-4985.2021.15.007
一项调查结果表明,肥胖人群2型糖尿病发病率明显高于体重正常者,肥胖患者2型糖尿病发病率是正常人群的3倍左右,且患者体重每增加1 kg,糖尿病发病率将增加5%[1]。同时,由于肥胖患者体内游离脂肪酸含量较高,大量游离的脂肪酸会影响血液中葡萄糖的转运、细胞功能的发挥,从而降低胰岛素促糖代谢作用,增加胰岛素抵抗发生率[2-3]。既往研究结果表明,肥胖与胰岛素抵抗呈正相关性,而对于2型糖尿病合并肥胖患者胰岛素抵抗指数与血脂、血细胞及代谢免疫存在相关性,能为两种类型2型糖尿病患者临床治疗、免疫功能发挥作用[4-6]。因此,本研究中以2型糖尿病患者為对象,探讨肥胖、非肥胖2型糖尿病患者胰岛素抵抗指数与其血脂、血细胞及代谢免疫指标的相关性。现报道如下。
1 资料与方法
1.1 一般资料 选取2020年1月1日-12月31日收治住院的2型糖尿病患者66例作为研究对象。纳入标准:(1)符合2型糖尿病诊断标准[7-8],均经连续血糖测定确诊;(2)年龄18~80岁,均能完成血常规、血脂、免疫五项、胰岛素抵抗等指标测定;(3)具有完整的基线资料与随访资料。排除标准:(1)合并精神异常、伴有糖尿病急性并发症;(2)严重肝肾功能异常,近3个月给予降脂药物治疗;(3)全身难以控制的感染性疾病、血液系统疾病。所有患者均完成BMI测定,并根据测定结果分为BMI≥28 kg/m组(n=16)和BMI<28 kg/m组(n=50)。所有患者均签署知情同意书,且本研究经医院伦理委员会批准。
1.2 方法 (1)标本采集。两组入院后要求患者采血前1 d 8点后完全禁食,并于采血当天7:00-8:00左右完成血液标本的采集,离心后放置在低温下保存备用。(2)检测方法。采用葡萄糖氧化酶法测定两组空腹血糖(FPG)及空腹胰岛素水平;采用酶联免疫吸附试验测定两组空腹胰岛素水平,并计算HOMA-IR水平[HOMA-IR=(空腹血糖×空腹胰岛素)/22.5][9-10];采用全自动生化分析仪测定患者血脂(甘油三酯、总胆固醇、低密度脂蛋白、高密度脂蛋白)、血细胞[白细胞计数、红细胞平均体积(MCV)、红细胞分布宽度(RDW)、血小板计数、血小板分布宽度(PDW)及血小板平均体积(MPV)]水平,计算各血细胞占总细胞的百分比;采用免疫比浊法测定两组代谢免疫指标(IgA、IgG、IgM、C3和C4)。(3)相关性分析。对肥胖、非肥胖2型糖尿病患者HOMA-IR与血脂、血细胞及代谢免疫指标进行相关性分析。
1.3 统计学处理 采用SPSS 18.0软件处理,计量资料用(x±s)表示,比较采用t检验;计数资料以率(%)表示,比较采用χ检验;用Pearson分析相关性。以P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较 BMI≥28 kg/m2组男12例,女4例;年龄19~77岁,平均(63.62±5.94)岁;病程1~15年,平均(7.48±1.42)年;腰围84~96 cm,平均(90.52±3.41)cm;合并症:高血压7例,冠心病0例。BMI<28 kg/m组男25例,女25例;年龄24~72岁,平均(62.84±5.71)岁;病程1~14年,平均(7.43±1.41)年;腰围76~84 cm,平均(80.05±3.46)cm;合并症:高血压17例,冠心病3例。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
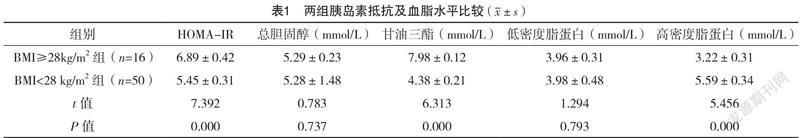
2.2 两组胰岛素抵抗、血脂水平比较 两组总胆固醇、低密度脂蛋白水平比较,差异均无统计学意义(P>0.05);BMI≥28kg/m组HOMA-IR、甘油三酯均高于BMI<28 kg/m组,高密度脂蛋白水平低于BMI<28 kg/m组,差异均有统计学意义(P<0.05)。见表1。
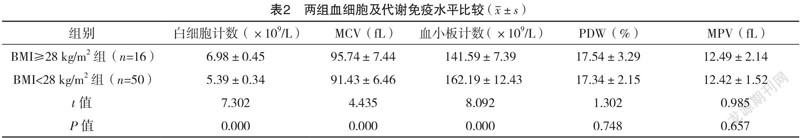
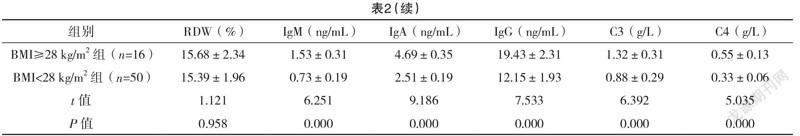
2.3 两组血细胞及代谢免疫水平比较 两组PDW、MPV、RDW水平比较,差异均无统计学意义(P>0.05);BMI≥28kg/m组白细胞计数、MCV、IgM、IgA、IgG、C3、C4水平均高于BMI<28 kg/m组,血小板水平低于BMI<28 kg/m组,差异均有统计学意义(P<0.05)。见表2。
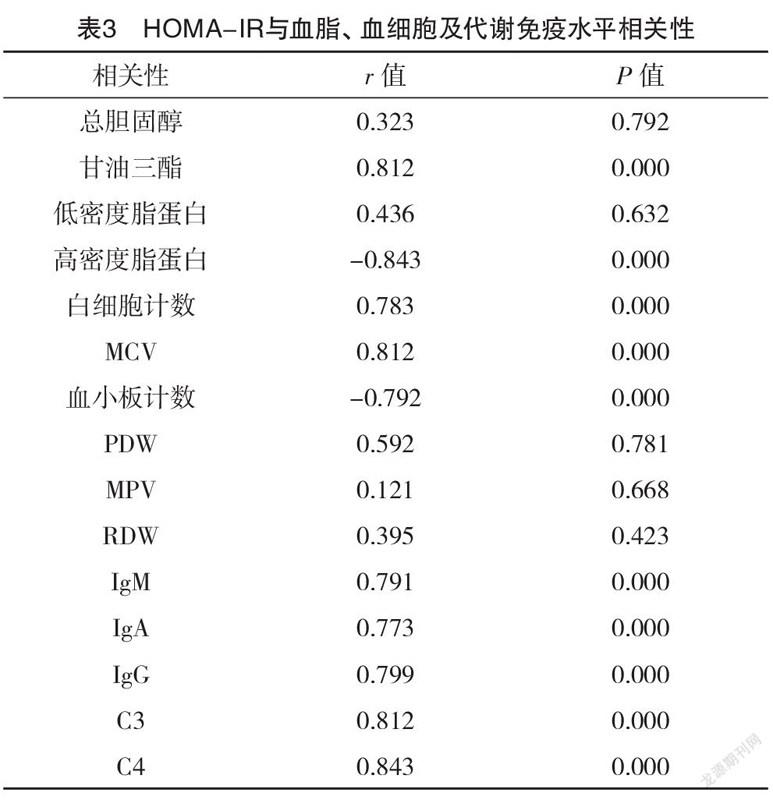
2.4 两组HOMA-IR与血脂、血细胞及代谢免疫水平相关性比较 Pearson相关性分析结果表明:肥胖2型糖尿病患者HOMA-IR水平与总胆固醇、低密度脂蛋胆固醇、PDW、MPV、RDW水平均无相关性(P>0.05),与高密度脂蛋白、血小板计数均呈负相关(P<0.05),与甘油三酯、白细胞计数、MCV、IgM、IgA、IgG、C3、C4水平均呈正相关(P<0.05),见表3。
3 讨论
随着人们生活方式的改变,人群肥胖发生率呈上升趋势,肥胖不仅是一种独立性的疾病,而且持续的肥胖亦可促进多种慢性疾病的发生与进展,能直接影响患者循环、呼吸及消化系统的正常功能[11-13]。国内学者研究表明,肥胖是2型糖尿病患者的独立危险因素,能增加心血管疾病发生率[14-16]。流行病学调查结果表明:肥胖患者2型糖尿病发病率高于体重正常人群,影响患者正常生活与健康。本研究中,BMI≥28 kg/m组2型糖尿病患者HOMA-IR、甘油三酯高于BMI<28 kg/m组,高密度脂蛋白水平低于BMI<28 kg/m组,差异均有统计学意义(P<0.05),提示肥胖2型糖尿病患者能引起胰岛素抵抗。国外学者指出,人体肥胖与胰岛素抵抗存在紧密的联系,且胰岛素抵抗增强或敏感性降低是肥胖患者发生2型糖尿病的病理基础,胰岛素抵抗与血脂水平亦存在紧密的联系,可能与患者炎性因子的释放有关[17]。同时,胰岛素抵抗状态下,富含甘油三酯的脂蛋白在血浆中清除率下降,能引起高甘油三酯症,高甘油三酯状态下,胆固醇转移蛋白活性增加,促进脂蛋白颗粒之间甘油三酯与胆固醇交换,导致机体血细胞水平异常[18]。国内学者研究表明,肥胖2型糖尿病的发生、发展常伴有血脂水平异常,导致血小板聚集及血栓形成,亦可引起机体氧化应激反应,从而引起血细胞及免疫功能异常[19]。本研究中,BMI≥28 kg/m组白细胞计数、MCV、IgM、IgA、IgG、C3、C4水平均高于BMI<28 kg/m组,血小板水平低于BMI<28 kg/m组,差异均有统计学意义(P<0.05),提示肥胖2型糖尿病患者伴有血细胞及代谢免疫异常,加快患者病情发展。国内学者研究指出,腰/臀比能影响胰岛素抵抗,能通过影响血脂、血细胞等方式参与疾病发展[20]。
國内学者指出,2型糖尿病合并肥胖患者白细胞介素-6、8及C反应蛋白与胰岛素抵抗指数存在紧密联系,说明2型糖尿病伴肥胖患者炎性反应能影响胰岛素抵抗水平[21]。因此,为了进一步分析肥胖2型糖尿病患者胰岛素抵抗指数与血脂、血细胞及代谢免疫指标的关系,本研究中对其进行Pearson相关性分析,结果表明:肥胖2型糖尿病患者HOMA-IR水平与高密度脂蛋白、血小板计数呈负相关性(P<0.05);与甘油三酯、白细胞计数、MCV、IgM、IgA、IgG、C3、C4水平呈正相关性(P<0.05),说明肥胖2型糖尿病患者胰岛素抵抗指数与血脂、血细胞及代谢免疫指标存在紧密的联系,加强肥胖2型糖尿病患者胰岛素抵抗测定,能反映患者的疾病严重程度,指导临床治疗,促进患者恢复[22]。同时,对于确诊的2型糖尿病患者应加强体重控制,避免由于体重加剧病情发展,影响血糖控制效果。
综上所述,肥胖与非肥胖2型糖尿病患者伴有胰岛素抵抗指数异常,且与血脂、血细胞及代谢免疫指标存在相关性,加强患者胰岛素抵抗控制有助于改善患者代谢状态。
参考文献
[1]龚彤,韩雪,胡欣,等.不同体重的住院2型糖尿病患者血清维生素D水平与血脂之间的关系[J].中华内分泌代谢杂志,2020,36(12):1032-1038.
[2] Francesco V,Simeone P G,Andrea B,et al.Liraglutide improves memory in obese patients with prediabetes or early type 2 diabetes: a randomized,controlled study[J].International Journal of Obesity(2005),2020,44(6):1254-1263.
[3]赵楠,许杰,李晓晨,等.腹部脂肪分布对2型糖尿病患者人体成分及胰岛功能的影响[J].国际内分泌代谢杂志,2019,39(6):361-367.
[4]刘海蔚,陈道雄,陈开宁,等.肥胖2型糖尿病患者血清几丁质酶3样蛋白1水平与胰岛素抵抗指数及糖化血红蛋白关系的研究[J].中国糖尿病杂志,2019,27(12):900-902.
[5] Abe Y.Insulin sensitivity and blood pressure in non-obese normotensive patients with hyperandrogenism[J].Lancet,1993,341(8854):1226.
[6]顾丽萍,申婷婷,马宇航,等.新诊断2型糖尿病患者血清spexin水平与内脏脂肪面积及代谢指标的相关性分析[J].同济大学学报,2020,41(2):172-177.
[7]焦倩,黎艳,袁早送,等.初诊2型糖尿病患者血浆Alarin水平及其与糖脂代谢、胰岛素抵抗的关系[J].广西医学,2019,41(23):2961-2964.
[8]殷安康,王逸,赵翔宇,等.肥胖与非肥胖2型糖尿病患者血清YKL-40水平差异及与胰岛素抵抗的相关性研究[J].中华保健医学杂志,2019,21(4):21-24.
[9]孙红,查敏,郭雨亭,等.新诊断2型糖尿病合并超重/肥胖患者肝脏脂肪含量及其影响因素[J].中国糖尿病杂志,2019,27(8):582-586.
[10] Wei W W,Fu X D,Su D W,et al.Efficacy of laparoscopic sleeve gastrectomy in obese patients with type 2 diabetes mellitus: A protocol of systematic review and meta-analysis[J].Medicine,2020,99(23):20535.
[11]姜丽红,郑荣秀,杨箐岩,等.糖化血红蛋白联合稳态模型胰岛素抵抗指数对肥胖儿童糖尿病前期的诊断意义[J].中华实用儿科临床杂志,2019,34(4):282-285.
[12]雷婷,李良平.非酒精性脂肪性肝病患者早期肾脏损伤横断面研究[J].中华消化杂志,2019,39(5):322-326.
[13]曹雯,孙洪平,范尧夫,等.2型糖尿病患者血尿酸水平与胰岛素抵抗的相关性分析[J].国际内分泌代谢杂志,2020,40(3):145-149.
[14]崔玉杰,刘兰祥,刘晓丽,等.不同糖代谢人群腹内脂肪面积与胰岛素抵抗相关性研究[J].河北医药,2019,41(10):111-113.
[15] Liu W,Zhou X,Li Y,et al.Serum leptin, resistin, and adiponectin levels in obese and non-obese patients with newly diagnosed type 2 diabetes mellitus:A population-based study[J].Medicine,2020,99(6):19052.
[16]黄婧婧,马宇航,赖梦宇,等.标准化代谢性疾病管理模式下不同体重新诊断2型糖尿病患者的血糖转归[J].中华内分泌代谢杂志,2019,35(12):1025-1030.
[17]余进,陈曦.磷酸西格列汀对2型糖尿病合并非酒精性脂肪肝患者肝功能、胰岛素抵抗和BMI的影响[J].华南国防医学杂志,2019,33(1):25-29.
[18] Barbour L A.Metabolic Culprits in Obese Pregnancies and Gestational Diabetes Mellitus:Big Babies,Big Twists,Big Picture[J].Diabetes Care,2019,42(5):718-726.
[19]俞兰,陈晓燕,谢小莉,等.奥利司他联合西格列汀二甲双胍对肥胖型2型糖尿病患者稳态模型胰岛素抵抗指数和胰岛β细胞功能指数的影响[J].中国临床保健杂志,2019,22(6):790-793.
[20]王亚楠.血清irisin与chemerin在非肥胖型初诊2型糖尿病患者中的变化[J].医学研究杂志,2019,48(10):70-73.
[21]沙益锋,曹小俊,沈莉敏,等.血清FFA、β-arrestin2、RBP4在2型糖尿病患者中的表达及临床意义[J].中国医药导报,2019,16(36):69-72.
[22]张桂娟,陈焯然,颜显欣.社区护理干预2型糖尿病合并冠心病患者的临床疗效观察与分析[J].中国医学创新,2019,16(12):73-78.
(收稿日期:2021-04-09) (本文编辑:程旭然)
