翼状胬肉切除联合颞上方角膜缘干细胞移植术对翼状胬肉患者术后角膜散光的影响
2021-02-27杨俊臣程婷玉程意农吴文芳
杨俊臣, 程婷玉, 程意农, 吴文芳
(安徽省黄山市人民医院眼科, 安徽 黄山 245000)
翼状胬肉作为一种眼科常见病症,发生机理尚未完全明确,高发人群为户外工作者,诱发因素主要有日光、风尘等慢性刺激因素,牵拉会导致患眼散光,并影响眼球正常运动,病情严重者可能出现视力严重下降状况[1]。从临床方面来看,处于静止期者,仅会对其眼部美观性产生影响,一般情况下不需要进行治疗,而处于进行期者,一般情况下需要开展手术切除治疗,虽具有良好疗效,但术后复发率较高,且对患者角膜散光度、裸眼视力的改善效果并不理想[2]。近年来,临床上对于翼状胬肉患者的治疗多选用角膜缘干细胞移植术,此术式受到了广泛关注,且与翼状胬肉切除术联用具有显著疗效,但对患者角膜散光度、裸眼视力的改善还存在一定争议[3]。本研究对象为2019年1月至2020年1月入院的60例翼状胬肉患者,分析翼状胬肉治疗中颞上方角膜缘干细胞移植术与翼状胬肉切除术联用疗效。
1 资料与方法
1.1一般资料:研究对象为2019年1月至2020年1月入院的60例翼状胬肉患者。入选标准:①经临床检查确诊为原发性翼状胬肉者;②处于进行期,侵入角膜缘在2mm及2mm以上者;③临床资料完整者。排除标准:①伴精神病症者;②伴脏器功能不全者;③伴认知障碍者;④不能耐受手术者;⑤伴发甲亢、结缔组织病症者。参考随机数字表法划分为两个小组,一个小组为对照组,另一个小组为研究组,各30例。对照组男性与女性患者比例为16/14例;年龄41~73岁,平均年龄(57.06±7.52)岁;病程2~9个月,平均病程(6.31±1.14)个月。研究组男性与女性患者比例为17/13例;年龄42~73岁,平均年龄(57.18±7.73)岁;病程2~8个月,平均病程(6.25±1.08)个月。两组一般情况无差异,有可比性(P>0.05),均知情并签署同意书,且经医学伦理委员会批准,伦理标号20190628。
1.2方法:两组患者术前住院1~2d,行常规检查及预防感染。
1.2.1对照组:单用翼状胬肉切除术,即:手术之前,于局部点爱尔凯因予以表面麻醉,选取开睑器予以开睑,选取2%利多卡因于胬肉表面球结膜下方位置予以浸润麻醉,将浅层角膜切开,直至前弹力层,将胬肉头部提起,然后分离胬肉及角膜组织,直至角膜缘,顺着角膜缘将球结膜切开,对巩膜上胬肉组织予以分离处理,将胬肉、变性及不良增生组织彻底清除。
1.2.2研究组:联用颞上方角膜缘干细胞移植术与翼状胬肉切除术,即:翼状胬肉切除术与对照组完全一致;同时,选取2%利多卡因对颞上方球结膜下方位置予以局麻处理,切取球结膜移植片(无结膜下组织),切取大小与胬肉缺损区保持一致,切取前界至角膜缘内约0.5mm,将结膜植片移植于巩膜创面,确定与角膜缘侧相吻合之后选取10-0尼龙线将球结膜和移植片的间断位置缝合,并于浅层巩膜上方位置固定。两组患者术后次日开放点眼,交替滴注两种滴眼液,第一种为妥布霉素地塞米松,第二种为双氯芬酸钠滴眼液,3次/d,修复角膜上皮后单用第二种滴眼液,3次/d,连用3周。
1.3观察指标:观察两组术前与术后3周角膜散光度、裸眼视力与术后角膜创面愈合时间、总有效率、并发症发生率及复发率。临床疗效评价标准:①治愈。创面愈合且光滑,结膜无增生。②有效。创面基本愈合且为平整,结膜无增生。③无效。部分创面愈合,结膜无变化。并发症包括:睑球粘连、浅层点状角膜炎、创面愈合不良。复发判定标准:手术之后,创面上翼状胬肉呈生长趋势,结膜肥厚及出现充血状况。

2 结 果
2.1两组角膜散光度比较:两组术前角膜散光度无差异(P>0.05);两组术后较术前角膜散光度更低(P<0.05);研究组术前、后比较差值较对照组更高(P<0.05),见表1。

表1 两组角膜散光度比较
2.2两组裸眼视力比较:两组术前裸眼视力无差异(P>0.05);两组术后较术前裸眼视力更高(P<0.05);研究组术前、后比较差值较对照组更高(P<0.05),见表2。

表2 两组裸眼视力比较
2.3两组疗效比较:研究组较对照组术后总有效率更高(P<0.05),见表3。
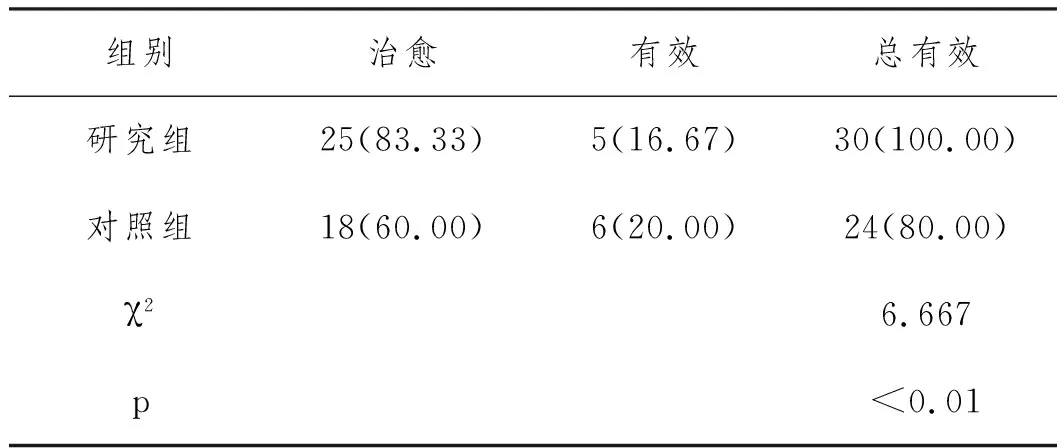
表3 两组疗效比较n(%)
2.4两组角膜创面愈合时间、复发率比较:研究组较对照组术后角膜创面愈合时间更短,复发率更低(P<0.05),见表4。

表4 两组角膜创面愈合时间复发率比较
2.5两组术后并发症比较:两组术后并发症发生率无差异(P>0.05),见表5。

表5 两组术后并发症比较n(%)
3 讨 论
翼状胬肉是一种眼科多发病症,病情轻微者仅会对其眼部美观性产生影响,而病情严重者不仅会影响眼部美观,还会引起角膜散光[4]。就目前来看,临床上对于翼状胬肉的发生机理尚未完全明确,国内外诸多研究学者认为翼状胬肉的发生主要与强烈紫外线照射、风纱环境、眼部慢性炎症等一系列因素致使角膜缘干细胞破坏有着密切关联,且角膜缘干细胞破坏之后导致胬肉组织侵入角膜,进而严重影响患者视力[5,6]。
从临床治疗方面,手术是治疗翼状胬肉的常用方式,且以翼状胬肉切除术为主,主要在于这一术式可有效切除翼状胬肉,解除翼状胬肉对角膜产生的压迫,并减少翼状胬肉对角膜的牵拉,避免翼状胬肉遮蔽瞳孔,有利于患者视力的恢复,但单一开展翼状胬肉切除术治疗,极易遗留较大的角膜创面,导致角膜上皮愈合受到影响,且手术完成后结膜可能会向角膜表面转移,严重影响手术疗效及预后质量,因此应重视复发状况的预防[7]。大部分临床医师认为,促使角膜缘结构恢复正常,为受到损伤的角膜缘提供充足且健康的干细胞是减少翼状胬肉复发的关键所在[8]。
近年来,角膜缘干细胞移植受到了越来越多的关注,一部分学者提出翼状胬肉切除与角膜缘干细胞移植联用治疗翼状胬肉,手术过程中切除胬肉的同时对角膜缘干细胞进行移植,可在一定程度程度上使角膜缘干细胞于接近胬肉的区域增殖,并向心性予以移动,在此基础上对病变区域角膜予以覆盖;同时,通过膜缘干细胞移植,可根据角膜弹性以恢复角膜,使修复完成后的角膜功能得以维持,并进一步减少散光。
角膜散光度是评估翼状胬肉患者是否出现散光的一个重要指标,当胬肉延展至角膜之后,会对角膜产生牵拉,致使角膜弧度出现变化进而造成屈光异常,且随着胬肉持续性生长侵入角膜基质层之后,会导致角膜形态出现改变致使散光,同时不平整的胬肉会致使泪膜分布失衡,最终诱发散光[9]。裸眼视力是评估翼状胬肉患者视力水平的一个主要指标,裸眼视力下降后会影响患者对事物的观察清晰度。本研究中,两组术前角膜散光度、裸眼视力无差异(P>0.05);两组术后较术前角膜散光度更低,裸眼视力更高(P<0.05);研究组较对照组术后角膜散光度更低,裸眼视力更高(P<0.05),提示单用翼状胬肉切除术与联用角膜缘干细胞移植均可有效改善患者的裸眼视力,使角膜散光度下降,但联用术式方案对翼状胬肉患者角膜散光度、裸眼视力的改善效果更为显著。本研究中,研究组较对照组术后总有效率更高,术后角膜创面愈合时间更短,复发率更低(P<0.05),提示联用术式的疗效明显优于单一术式,主要在于翼状胬肉切除之后,通常无法完全清除变性组织与增生组织及细胞,手术之后极易导致翼状胬肉再次发生,而角膜缘干细胞来源于自体角膜缘,通过对角膜缘干细胞进行移植可适度分化为正常角膜缘上皮细胞、结膜杯状细胞,对异常组织增生予以抑制,保持眼表平衡,在此基础上避免翼状胬肉再次发生。本研究中,两组并发症无差异(P>0.05),提示联用切除术与移植术治疗翼状胬肉的安全性较高,主要在于移植术通过采集患者健康眼睛内少量的角膜缘平细胞,采集后转移至患眼位置,可有效避免排异。
综上所述,翼状胬肉切除联合颞上方角膜缘干细胞移植术治疗翼状胬肉患者的效果显著,可有效降低患者角膜散光度,改善其裸眼视力水平,并可促使角膜创面快速愈合,且并发症发生率及复发率均较低;但是,因研究方法为回顾性分析,对病例的选择上可能存在一定主观性,同时受研究对象数量较少、未对患者的各项指标进行动态评估等因素限制,本研究结果可能存在一定偏倚,因此还需要进一步验证。
