个体化膀胱功能训练联合电针对脊髓损伤后神经源性膀胱患者排尿功能及尿动力学的影响
2021-02-25黄灵慧葛晟张熙斌朱蓉蓉尹正录孟兆祥
黄灵慧,葛晟,张熙斌,朱蓉蓉,尹正录,孟兆祥
神经源性膀胱(neurogenic bladder)是指某种原因引起支配下尿路的神经病变或损害所致的膀胱尿道功能障碍(bladder urethradysfunction),即膀胱贮尿与排尿功能障碍[1]。引发神经源性膀胱的因素很多,脊髓损伤(spinal cord injury,SCI)是最常见因素之一,80%患者SCI后并发痉挛性膀胱,表现为逼尿肌反射亢进、残余尿量增加、贮尿功能下降、膀胱容量减少等膀胱贮尿与排尿功能障碍症状[2]。同时,神经源性膀胱极易并发尿路感染、肾功能衰竭、肾盂肾炎、肾积水等,据报道尿路结石在神经源性膀胱中发生率为10%~15%,10%~40%的神经源性膀胱患者可发生膀胱输尿管反流,严重影响患者健康和生活质量[3]。神经源性膀胱是SCI康复治疗中常见问题和难题之一,电刺激疗法为主的治疗是目前临床的常用方法,其可减轻排尿困难、尿失禁、便秘等症状,但患者膀胱功能依然不能完全恢复。由于该病症位于膀胱,董俏[4]的研究显示膀胱功能训练有助于患者重建平衡膀胱,增强支持膀胱、尿道及直肠的盆底肌肉力量,从而增强患者控尿能力,对患者膀胱功能重建具有重要意义。赵蕊等[5]研究已明确个体化膀胱功能训练联合电针对SCI后神经源性膀胱患者有一定疗效,然而其对患者排尿功能及尿动力学的影响报道较少。基于此,本研究采用个体化膀胱功能训练联合电针疗法治疗SCI后神经源性膀胱患者,旨在观察其对患者排尿功能及尿动力学的影响,以期为临床治疗提供科学依据。
1 资料与方法
1.1 一般资料 选择2016年5月-2017年12月江苏省苏北人民医院康复科收治的SCI后神经源性膀胱患者58例,采用随机数字表分组法将其分为观察组和对照组,各29例。观察组男17例,女12例;年龄21~61(36.23±10.89)岁;平均病程(45.12±8.03)d;完全性颈髓损伤5例,不完全性颈髓损伤5例。对照组男16例,女13例;年龄22~63(35.67±11.02)岁;平均病程(46.32±7.99)d;完全性颈髓损伤6例,不完全性颈髓损伤5例。2组患者一般资料比较差异无统计学意义(P>0.05)。见表1。
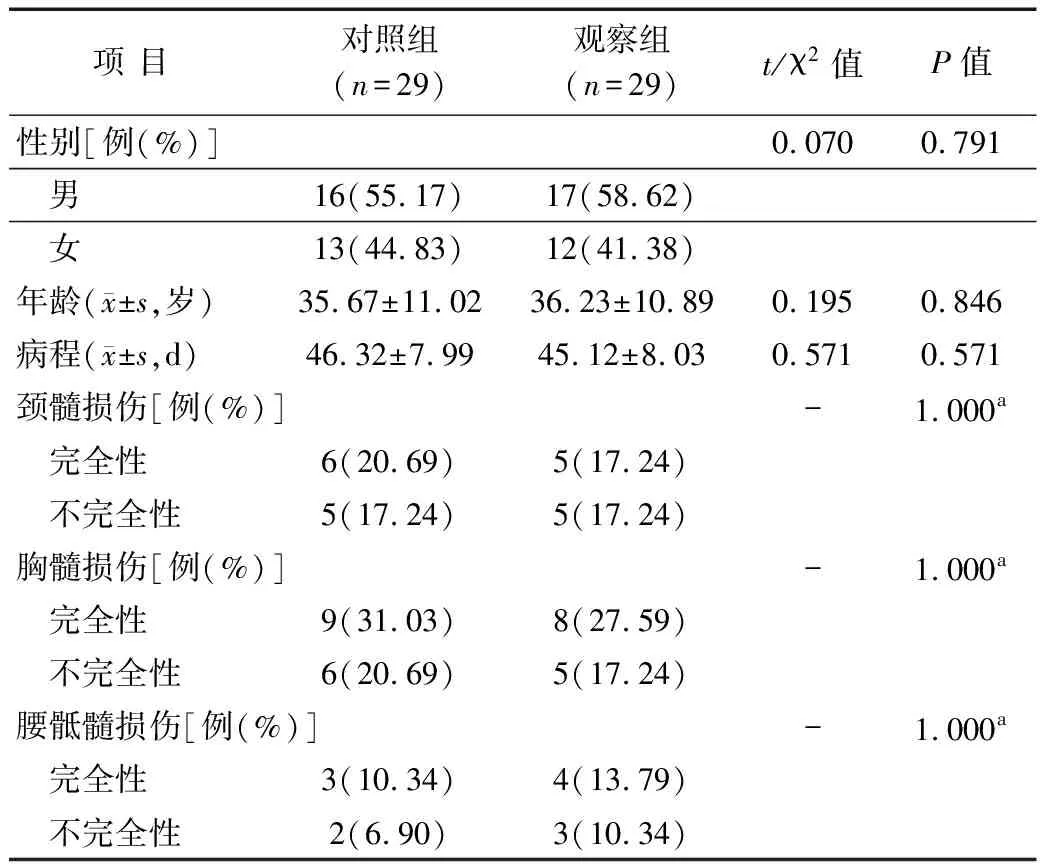
表1 2组患者一般资料比较
1.2 纳入及排除标准 纳入标准:(1)经MRI、CT、尿流动力学检查确诊为SCI后神经源性膀胱;(2)年龄20~63岁;(3)心、肝、肾功能正常;(4)膀胱结构及尿道结构均正常;(5)本研究病例的选择经医院医学伦理委员会批准,且所有入选对象均签署知情同意书;(6)病情及生命体征稳定。排除标准:(1)合并泌尿系疾病或其他重大疾病、慢性病史患者;(2)年龄<20岁或>63岁患者;(3)既往膀胱、尿道结构及排尿功能异常患者;(4)处于妊娠或哺乳期女性;(5)对电针疗法不耐受者;(6)合并严重精神病或肺、造血系统、脑部疾病患者;(7)住院资料不完整者。
1.3 方法 对照组采用电针疗法进行治疗,患者侧卧且进针部位用75%乙醇溶液(北京龙谷天成科技发展有限公司)皮肤消毒后,使用0.30 mm×40 mm毫针(苏州天协针灸医疗器械有限公司)直刺患者三阴交、八髎及中极穴0.5~1寸,针下出现酸胀感后接电针仪(上海斯欧医疗器械有限公司),选疏密波,逐渐增大电流至患者接受度上限,设置频率为15 Hz,电针持续20 min,每天1次,连续治疗1个月。观察组在对照组的基础上进行个体化膀胱功能训练,包括按摩膀胱区、耻骨上区轻叩法、Valsalva屏气法及盆底肌训练。上述康复训练由康复治疗师完成,每天1次,连续治疗1个月。个体化膀胱功能训练治疗过程中,根据残余尿量制订导尿计划:残余尿量>300 ml,间隔5 h导尿1次,每天5次;残余尿量>200 ml,间隔6 h导尿1次,每天4次;残余尿量150~200 ml,间隔8 h导尿1次,每天3次;残余尿量100~150 ml,间隔12 h导尿1次,每天2次;残余尿量<100 ml,不再进行导尿。根据患者个人情况制定饮水计划:每天06∶00-20∶00分配饮水,每次饮水量<400 ml,总入液量为1 500~2 000 ml/d。
1.4 评价指标及疗效评定标准 (1)疗效评价:治疗效果分为治愈、显效、有效、无效4个等级,总有效率=(治愈+显效+有效)/总例数×100%,见表2;(2)排尿日记:于治疗前与治疗1个月后记录并计算2组连续3 d的日均排尿次数、日均尿失禁次数、平均单次排尿量;(3)采用尿流动力学分析仪(德国Andromeda Helix)进行尿流动力学检查,包括最大尿流率、膀胱排尿压力、残余尿量、最大膀胱容量;(2)疼痛视觉模拟量表(VAS)评分:排尿无痛为0分;轻度疼痛为1~4分;中度疼痛为5~8分;疼痛剧烈为10分,分值越高提示排尿疼痛感越强烈。

表2 疗效评定标准
2 结 果
2.1 治疗效果比较 治疗1个月,观察组总有效率为93.10%,高于对照组的72.41%,差异有统计学意义(χ2=4.350,P=0.037)。见表3。
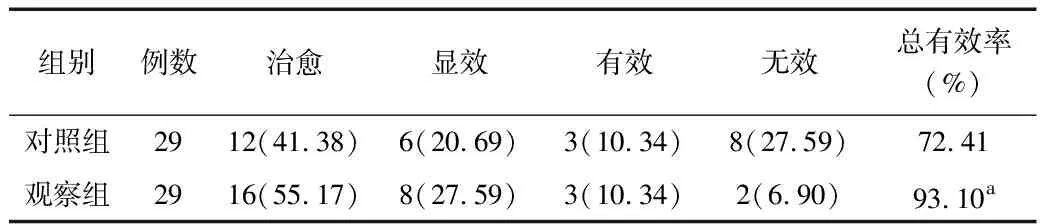
表3 2组患者治疗效果比较 [例(%)]
2.2 排尿日记比较 治疗前,2组患者平均单次排尿量、日均排尿次数、日均尿失禁次数比较差异无统计学意义(P>0.05);治疗1个月后,2组患者平均单次排尿量较治疗前增多,日均排尿次数、日均尿失禁次数较治疗前明显减少(P均<0.01),且观察组平均单次排尿量多于对照组,日均排尿次数、日均尿失禁次数少于对照组(P均<0.01)。见表4。
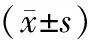
表4 2组患者治疗前后排尿日记比较
2.3 尿流动力学指标比较 治疗前,2组患者尿流动力学指标比较差异无统计学意义(P>0.05);治疗1个月后,2组患者膀胱排尿压力、最大尿流率、最大膀胱容量较治疗前增大,残余尿量较治疗前减少(P均<0.01),且观察组膀胱排尿压力、最大尿流率、最大膀胱容量大于对照组,残余尿量少于对照组(P<0.05或P<0.01)。见表5。
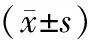
表5 2组患者治疗前后尿流动力学指标比较
2.4 VAS评分比较 治疗前,2组患者VAS评分比较无统计学差异(P>0.05);治疗1个月后,2组VAS评分较治疗前均降低(P<0.01),且观察组VAS评分低于对照组(P<0.01)。见表6。

表6 2组患者治疗前后VAS评分比较分)
3 讨 论
脊髓是神经系统的重要组成部分,其活动主要受大脑控制[6]。正常排尿活动由脊髓反射中枢、交感、副交感及体神经共同参与,当脊髓反射中枢损伤后,膀胱括约肌痉挛,膀胱内压胜过外括约肌阻力,致使机体出现尿潴留、尿失禁、尿痛、尿频、尿路感染、膀胱排空不全等一系列下尿路症状[7]。同时,脊髓损伤会中断控制膀胱和肠功能的脊髓神经与大脑间的交流,因此除尿路症状外,患者还可能伴发大便失禁、便秘、会阴部感觉丧失、肢体瘫痪等肠道及神经系统症状[8]。目前,临床上以保护上尿路功能、改善排尿障碍症状、防止并发症发生作为该疾病治疗原则,导尿、药物注射、针灸刺激等疗法的广泛应用使大部分患者尿路症状得以缓解,但其膀胱功能依然恢复不完全。相关研究报道,个体化膀胱功能训练对尿频、尿急症状严重,无残余尿或残余量少的患者缓解率高达85%,且对恢复患者膀胱功能极为有益[9]。目前个体化膀胱功能训练法联合电针疗法对SCI后神经源性膀胱患者疗效已明确[6],因此,从尿动力学、排尿功能等方面探讨此疗法对患者的影响机制,可为神经源性膀胱的治疗提供参考,且对提升患者健康及生活质量有深远意义。
中医认为,膀胱气化失司是SCI后神经源性膀胱的主要病因,膀胱开合有度则排尿顺畅,若而膀胱开合失司则表现为排尿功能障碍[10]。针灸(acupuncture and moxibustion)是针法和灸法的总称,其可调畅膀胱气化、通调下焦气机而达温通经脉、调和气血的效果。多位中医临床实践证实,针灸对SCI后神经源性膀胱有确切疗效[11]。电刺激疗法是采用低频脉冲电刺激脊髓神经,使括约肌(sphincter)、逼尿肌(detrusor)有规律收缩,从而恢复其正常运动功能,形成正常排尿反射。近年来电刺激疗法已被成功和广泛应用于假性近视、瘫痪(paralysis)、胃食管反流病(GERD)、脊柱侧凸等疾病。电针疗法则是针灸与电刺激两种疗法的综合方法,临床实践证实此疗法具有镇痛起效快、患者依从性好、针对性强、安全性高、复发率低、适应证广的特点,且医疗成本低,社会反应普遍较好[12]。多篇学术论文亦相继证实其疗效,电针刺激具有兴奋性和抑制性的双向调节作用,其可通过促进膀胱逼尿肌收缩及抑制膀胱逼尿肌亢进反射改善膀胱贮尿功能及排尿功能[13]。本研究结果显示,治疗后2组患者残余尿量、日均尿失禁次数、日均排尿次数及VAS评分较同组治疗前均明显降低,平均单次排尿量及膀胱排尿压力、最大尿流率、最大膀胱容量较同组治疗前均明显增大,提示电针疗法具有降低残余尿量、改善患者尿频症状、降低膀胱压力、增加膀胱容量等改善患者排尿功能及尿动力学指标的作用。
本研究采用个体化膀胱功能训练联合电针对SCI后神经源性膀胱患者进行治疗,发现观察组患者日均排尿次数、日均尿失禁次数、平均单次排尿量及膀胱排尿压力、最大尿流率、最大膀胱容量、残余尿量及VAS评分改善程度均优于对照组,提示个体化膀胱功能训练联合电针对SCI后神经源性膀胱患者排尿功能及尿动力学指标的改善程度较单纯使用电针更为显著,由此表明个体化膀胱功能训练联合电针在临床上的应用。分析原因:电针疗法虽使患者尿路症状得以缓解,但其膀胱功能恢复不完全,而个体化膀胱功能训练可通过增强膀胱及尿道的盆底肌肉力量,提升患者控尿能力,有助于重建平衡膀胱,进而促进膀胱功能的完全恢复。
综上所述,个体化膀胱功能训练联合电针可有效缓解SCI后神经源性膀胱患者的临床症状,改善其排尿功能及尿动力学指标,有助于膀胱功能重建,值得推广应用。
