足月选择性剖宫产时机对新生儿呼吸的影响
2021-02-13饶文英
饶文英
福建省南平市妇幼保健院妇产科,福建南平 353000
剖宫产是临床常见的一种妊娠终止方式,能有效避免阴道分娩对母婴带来的损伤,降低胎粪吸入、新生儿窒息等发生率[1]。但近年,我国的剖宫产率明显上升,有一部分产妇选择在产程未启动前实施剖宫产分娩,这不但会增加新生儿呼吸系统疾病发生风险,也不利于新生儿的身心健康发育[2]。呼吸系统疾病包括新生儿呼吸窘迫综合征、新生儿窒息、湿肺或新生儿暂时性呼吸急促、新生儿肺炎等,多见于糖尿病产妇的新生儿、早产儿或者难产儿,受新时代社会价值观、先进医疗技术等因素影响,行择期剖宫产术的产妇逐年攀升,为保障母婴的分娩健康,临床需要帮助产妇选择更合适的剖宫产时机降低新生儿呼吸疾病发生风险,改善母婴预后[3-4]。基于此,该研究为2018年3月—2020年9月该院收治的687例足月产妇作为研究对象,重点探讨足月选择性剖宫产时机对新生儿呼吸的影响,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析在该院分娩的687例足月产妇作为研究对象,按不同分娩方式和选择时机将其分为自然分娩组(420名)、选择性剖宫产组(115例)和非选择性剖宫产组(152例)。纳入标准:经彩超等确诊为单胎妊娠;孕龄为37~41周;具有良好沟通和认知能力;配合度良好。排除标准:伴有羊水污染、胎膜早破、胎盘前置、胎儿宫内窘迫等现象的产妇;存在妊娠期糖尿病、甲状腺功能减退、高血压等疾病的产妇;胎儿生长缓慢,严重营养不良的产妇;新生儿呼吸系统先天发育不足的产妇。自然分娩组年龄20~39岁,平均(28.96±2.45)岁;孕龄37~41周,平均(38.10±0.18)周;初产妇198名,经产妇222名。选择性剖宫产组年龄21~40岁,平均(28.26±2.17)岁;孕龄37~41周,平均(38.52±0.24)周;初产妇56例,经产妇59例。非选择性剖宫产组年龄21~39岁,平均(28.74±2.58)岁;孕龄37~40周,平均(38.62±0.20)周;初产妇87例,经产妇65例。3组基线资料比较,差异无统计学意义(P>0.05),具有可比性。患者及其家属均了解该研究,同意签署知情同意书。该研究开展前已经获得医学伦理委员会的批准。
1.2 方法
自然分娩组:评估产妇分娩指征,其孕期无并发症及合并症,有阴道分娩指征,则辅助产妇进行自然分娩。
选择性剖宫产组:在分娩前未出现任何分娩启动迹象,即宫口未扩张、宫颈管未消退、无规律宫缩,选择适当的时机进行剖宫产术分娩,产后密切查看新生儿状况,一旦出现发绀、呼吸急促等症状,需立即予以吸氧处理,伴有肺部病变者,需予以利尿、一氧化氮吸入治疗等。
非选择性剖宫产组:产妇先进行自然分娩试产,试产失败后再转剖宫产术分娩;或者产妇出现分娩启动迹象时,伴有羊水异常、头围、胎心异常等现象,符合剖宫产术指征,则立即行剖宫产分娩。
1.3 观察指标
①比较自然分娩组、选择性剖宫产组和非选择行剖宫产组的新生儿呼吸窘迫综合征、新生儿窒息、湿肺或新生儿暂时性呼吸急促、新生儿肺炎、持续性肺动脉高压或持续胎儿循环、自发性气胸发生率。
②将选择性剖宫产组根据不同孕龄进行分组:37~37+6组、38~38+6组、39~39+6组、40~40+6组,比较4组的新生儿呼吸窘迫综合征、新生儿窒息、湿肺或新生儿暂时性呼吸急促、新生儿肺炎、持续性肺动脉高压或持续胎儿循环、自发性气胸发生率[5]。
1.4 统计方法
采用SPSS 22.0统计学软件分析数据,计量资料采用(±s)表示,比较进行t检验;计数资料采用频数或率(%)表示,比较进行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 不同分娩方式对新生儿呼吸系统疾病的影响比较
选择性剖宫产组的新生儿呼吸窘迫综合征、新生儿窒息、湿肺或新生儿暂时性呼吸急促、新生儿肺炎、持续性肺动脉高压或持续胎儿循环、自发性气胸发生率均高于自然分娩组、非选择性剖宫产组,差异有统计学意义(P<0.05);自然分娩组与非选择性剖宫产组的新生儿呼吸窘迫综合征、新生儿窒息、湿肺或新生儿暂时性呼吸急促、新生儿肺炎、持续性肺动脉高压或持续胎儿循环、自发性气胸发生率相比,差异无统计学意义(P>0.05),见表1。
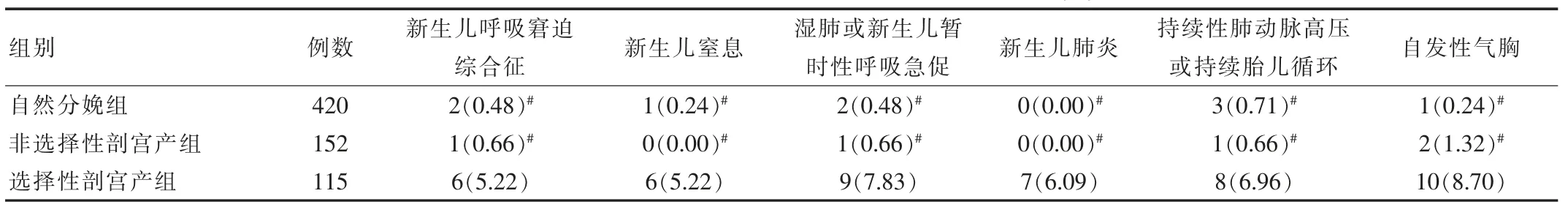
表1 不同分娩方式对新生儿呼吸系统疾病的影响比较[n(%)]
2.2 剖宫产不同时机对新生儿呼吸系统疾病的影响比较
选择性剖宫产组中,产妇孕龄越小,新生儿出现呼吸窘迫综合征、窒息、暂时性呼吸急促或湿肺、肺炎、持续性肺动脉高压或持续胎儿循环、自发性气胸的概率越高,其中39~40周概率最小,但>40周概率开始上升,各组间发生率相比差异无统计学意义(P>0.05),见表2。
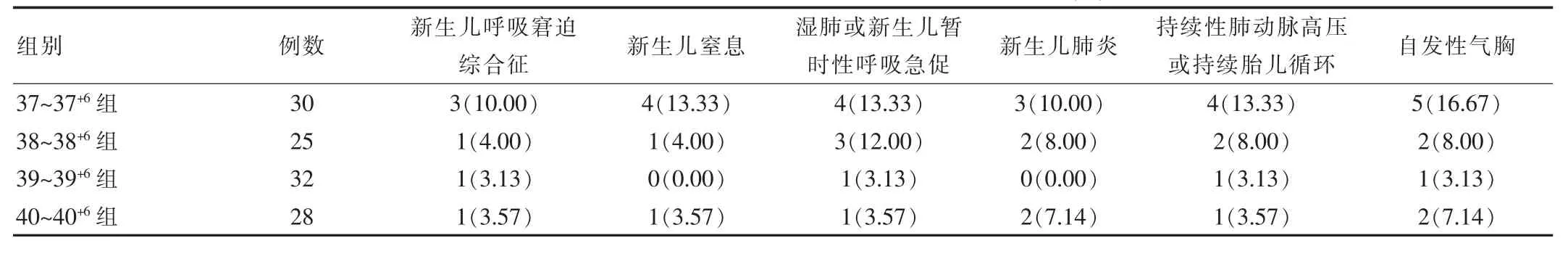
表2 剖宫产不同时机对新生儿呼吸系统疾病的影响比较[n(%)]
3 讨论
剖宫产具有多种优势,例如改善难产儿和早产儿的生存状况、产妇无需经历分娩镇痛、不会出现产道损伤等,随着现代医学技术的不断成熟,有部分产妇会选择在足月未出现分娩启动迹象时进行剖宫产术分娩[6]。但足月择期行剖宫产也存在诸多问题,如容易引起新生儿呼吸窘迫、窒息等并发症,分析原因,主要是因为新生儿出生时机体轮廓未经受产道挤压,无法有效排出肺部中的液体,也难以调节新生儿体内的儿茶酚胺,导致肺液滞留气道影响通气、换气,从而引发一系列呼吸系统疾病[7-8]。虽然足月胎儿器官、组织各方面发育比较成熟,但通过择期剖宫产分娩,仍有较大概率出现呼吸系统疾病[9]。
该研究结果显示,选择性剖宫产组的新生儿呼吸窘迫综合征(5.22%)、新生儿窒息(5.22%)、湿肺或新生儿暂时性呼吸急促(7.83%)、新生儿肺炎(6.09%)、持续性肺动脉高压或持续胎儿循环(6.96%)、自发性气胸发生率(8.70%)均高于自然分娩组、非选择性剖宫产组(P<0.05),可见足月择期行剖宫产分娩的新生儿呼吸疾病发病率更高。曹东连[10]也指出,足月择期剖宫产新生儿的呼吸窘迫综合征发生率为6.19%,高于阴道分娩新生儿(0.48%)和非择期剖宫产新生儿(0.69%);在1964年便有学者指出,择期行剖宫产会增加医源性新生儿呼吸窘迫综合征,尤其是在39周之前进行剖宫产分娩,能提升新生儿呼吸系统疾病发生概率和死亡风险,并不利于新生儿预后。足月择期进行剖宫产,产妇缺乏宫缩,其体内的肾上腺皮质激素以及儿茶酚胺所产生的应激反应较低,阻碍肺表面活性物质的分泌与合成,即使足月儿肺功能发育相对成熟,缺乏肺表面活性物质也会引发各类呼吸系统疾病,因此,选择性剖宫产组的各项新生儿呼吸系统疾病发生率更高于自然分娩组、非选择性剖宫产组[11-13]。该研究结果也指出,在选择性剖宫产组中,产妇孕龄越小,新生儿出现呼吸窘迫综合征、窒息、暂时性呼吸急促或湿肺、肺炎、持续性肺动脉高压或持续胎儿循环、自发性气胸的概率越高。分析原因可能是因为越早出生的新生儿其肺泡Ⅱ型上皮细胞顶膜的钠离子通道主要表达为非选择性钠离子通道,同时高选择性钠离子通道呈现极低的表达状态,导致机体对糖皮质激素反应较低,减弱肺泡上皮吸收钠离子的能力,无法转运钠离子,进一步减弱肺液清除能力,影响肺表面活性物质合成与分泌,诱发呼吸窘迫综合征、窒息、肺炎等疾病[14-15]。正常情况下,分娩启动时新生儿脐血中的糖皮质激素水平更高,是未发生分娩启动新生儿脐血中的5倍,甚至更高[16]。产妇出现分娩迹象后,能够促进肺泡Ⅱ型细胞成熟,增加肺液的吸收,不断刺激肺表面活性物质释放,减少呼吸系统疾病,因此,选择性剖宫产新生儿出现呼吸窘迫综合征、窒息等概率更高[17-18]。进行足月择期剖宫产术分娩时,临床应综合产妇和胎儿的情况,权衡利弊,严格把握产妇的手术指征,告知产妇剖宫产风险,让其明白要如何降低风险,防止新生儿出现呼吸系统疾病[19]。在没有必要的情况下,尽量避免非医学因素进行足月剖宫产,等待分娩启动后再实施剖宫产分娩。而对于39周前行足月择期剖宫产的新生儿,应密切观察其呼吸状况和生命指标变化,及时予以针对性治疗,降低疾病对机体的损伤[20]。
综上所述,足月选择性剖宫产中新生儿出现呼吸系统疾病的发病率高于自然分娩和非足月选择性剖宫产新生儿,若必须进行剖宫产分娩,应等待分娩启动后再实施,或者适当延迟分娩时间,以减少新生儿呼吸系统疾病的发生。
