结核性胸膜炎综合性诊断评分模型的研究及应用价值
2021-01-22赵云虹李双春
赵云虹,姜 楠,贾 慧,李 琨,李双春
(长春市传染病医院,吉林 长春 130123)
目前,临床上诊断该病症多依据胸膜活检及结核菌培养,胸膜活检诊断属于有创检查,会增加患者出血、感染等并发症的发生风险。而结核菌培养易受外界因素干扰,其诊断阳性率较低且耗费时间较长[1]。因此,探寻高效、无创的诊断方式,已成为临床关注的重点及追求目标。基于此,本研究分析结核性胸膜炎综合性诊断评分模型的研究及应用价值,为临床诊断结核性胸膜炎提供客观参考。具示如下。
1 资料与方法
1.1 一般资料
选取我院2017年6月-2019年6月期间收治的胸腔积液患者5 0 2例,依据胸膜活检的结果进行分组,将胸膜活检结果诊断为结核性胸膜炎的3 1 8例患者纳入观察组,将胸膜活检结果诊断为非结核性胸膜炎的1 8 4例患者纳入对照组。观察组男178例,女140例;年龄20-76岁,平均(48.63±8.35)岁。对照组男100例,女84例;年龄21-76岁,平均(49.20±8.17)岁。统计学比较两组患者一般资料,差异无统计学意义(P>0.05),研究具有可对比性。
1.2 方法
所有患者均进行胸膜活检诊断,抽取积液并采集外周血3ml,记录两组的体温、年龄、胸水腺苷脱氨酶(酶耦联Trinder法测定)、胸水蛋白(比色法测定)。并依据各变量的β回归系数设立相应分值,即体温>37.8℃(1分),年龄<39岁(1分),胸水蛋白≥42g/L(1.5分),胸水腺苷脱氨酶≥45U/L(1分),并建立结核性胸膜炎的诊断评分模型。
1.3 统计学方法
2 结 果
2.1 结核性胸膜炎单因素分析
经单因素分析,观察组中体温>37.8℃、胸水腺苷脱氨酶≥45U/L、胸水蛋白≥42g/L占比高于对照组,差异有统计学意义(P<0.05)。见表1。
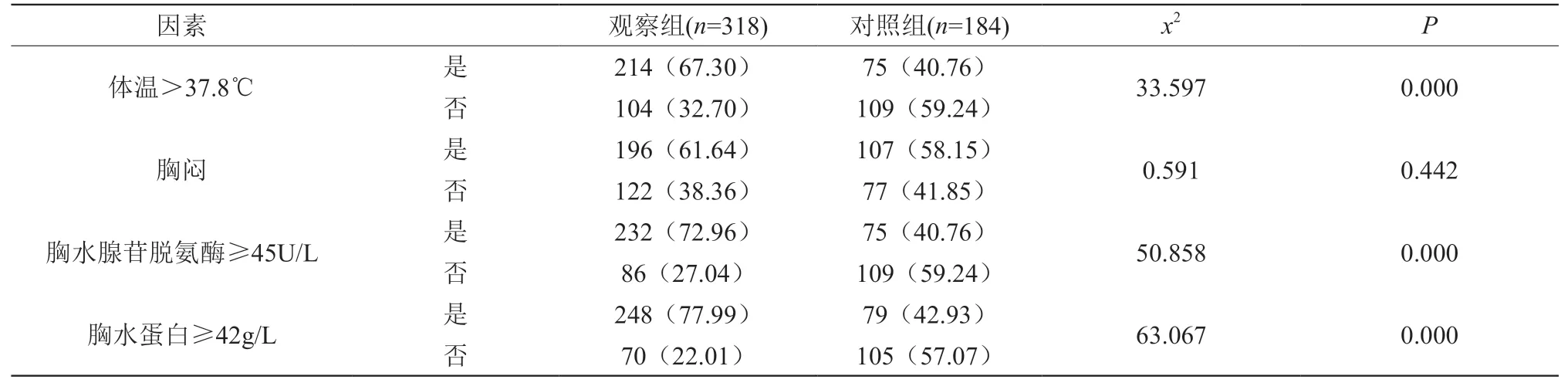
表1 结核性胸膜炎单因素分析n(%)
2.2 Logistic回归分析
L o g i s t i c回归分析,体温>3 7.8℃:β=1.0 9 5,SE=0.192,wald=32.612,P=0.000,OR=2.991,95%CI=12.053~4.355;胸水腺苷脱氨酶≥45U/L:β=1.366,SE=0.196,wald=48.522,P=0.000,OR=3.921,95%CI=2.670~5.758;胸水蛋白≥42g/L:β=1.549,SE=0.201,wald=59.279,P=0.000,OR=4.709,95%CI=3.174~6.986。体温>37.8℃、胸水腺苷脱氨酶≥45U/L、胸水蛋白≥42g/L是结核性胸膜炎的危险因素(OR>1,P<0.05)。
2.3 评分诊断模型对结核性胸膜炎的预测价值
依据诊断评分模型对两组进行评分,观察组评分(3.17±0.94)分,高于对照组(2.43±0.77)分,差异有统计学意义(t=9.062,P=0.000);依据两组评分绘制ROC曲线,AUC=0.715,取分分值为4.17分时,可获得理想的敏感度及特异度,分别为92.40%、78.00%。见图1。

图1 评分诊断模型ROC曲线
3 讨 论
结核性胸膜炎是一种肺外结核病,该病症患者多伴有发热、畏寒、呼吸困难、乏力等症状,对患者的生活及生存质量造成了严重的影响。因此,如何尽早诊断结核性胸膜炎,对后续治疗方案制定及患者预后改善具有重要意义。
目前,临床上诊断结核性胸膜炎多依赖于胸腔积液的细菌学及胸膜活检。然而,进入胸膜腔的结合分歧杆菌的数量较少,致使其较难找到细菌学依据,故其阳性诊断率较低,而胸膜活检虽能有效提高阳性检出率,但其属于有创检查,且价格昂贵,患者不易接受。本研究结果显示,经单因素分析,观察组中体温>37.8℃、胸水腺苷脱氨酶≥45U/L、胸水蛋白≥42g/L占比高于对照组;经Logistic回归分析,体温>37.8℃、胸水腺苷脱氨酶≥45U/L、胸水蛋白≥42g/L是结核性胸膜炎的危险因素(OR>1,P<0.05);依据两组评分绘制ROC曲线,AUC=0.715,预测价值较好。表明综合性诊断评分模型在结核性胸膜炎诊断中具有较为显著的预测价值。发热是结核性胸膜炎的常见症状,而胸水腺苷脱氨酶是一种与机体细胞免疫活性有重要关系的核酸代谢酶,其在结核性胸膜炎患者的胸腔积液中因细胞免疫受刺激,致使淋巴细胞增多,因而其水平也呈增长趋势,且其在结核性胸膜炎中具有较高活性,当其含量较高时,可提示患者存在结核性胸膜炎的风险较高[2]。胸水蛋白多指渗出液蛋白,其含量常>30g/L,临床上常通过检测胸水蛋白来鉴别胸水性质,因而其可以有效评估结核性胸膜炎的发生风险。
综上所述,基于临床症状及实验室检查建立的综合性诊断评分模型对结核性胸膜炎具有较好的预测价值,可提高对结核性胸膜炎诊断的准确率,且适合在基层医院中广泛应用。
