局限期小细胞肺癌合并胸水临床特点及预后因素分析
2018-09-03许昆鹏王优优齐静赵路军王平
许昆鹏 王优优 齐静 赵路军 王平
小细胞肺癌(small cell lung cancer, SCLC)约占原发肺癌患者的13%[1],相对于非小细胞肺癌,具有恶性程度高,进展快,易发广泛转移的生物学特点。临床上常采用美国退伍军人医院两期法和国际抗癌联盟(Union for International Cancer Control, UICC)肺癌TNM方法进行分期。通常将含有肿瘤细胞的胸水称为恶性胸水,TNM分期归为M1a、IV期[2]。1989年国际肺癌协会(International Association for the Study of Lung Cancer, IASLC)共识,将胸水不管恶性还是良性,均归为局限期[3]。而2007年第七版TNM分期究发现含有恶性胸水的SCLC患者生存期介于局限期和广泛期无胸水的患者之间[4]。对于胸水过少的患者无法定性诊断时,胸水一般就无法进行适当地分期归类。研究人员发现胸水(pleural effusion, PE)的存在影响患者的生存时间,即使是少量,也是肺癌预后的不良因素[5-8]。我们的研究结果同样表明对于局限期SCLC,含有胸水的患者生存期明显缩短,是预后不良的独立因素,不过经治疗后胸水消失的患者生存时间明显获得延长,本研究回顾性分析本院542例局限期小细胞肺癌(limited-stage small cell lung cancer, LS-SCLC)中治疗前合并胸水患者109例临床及预后特点,并对胸水患者进行了相关预后因素分析。
1 材料和方法
1.1 临床资料 回顾分析了2007年10月-2016年1月期间在天津医科大学肿瘤医院初诊为局限期SCLC (美国退伍军人医院分期标准)患者,共542例,其中经影像学证实,初治时合并胸水患者为109例。所有患者均经病理学或细胞学证实为SCLC且按照(UICC 2009年)肺癌TNM分期重新进行临床分期,见表1。
1.2 治疗情况和分组 109例含有胸水患者均接受相关治疗,其中83例接受放疗,同步放疗45例,序贯放疗35例,术后放疗3例,单独化疗23例,手术5例;其中107例患者接受不同周期诱导化疗,其中42例接受EC方案化疗,58例接受EP方案,余4例接受其他方案化疗;32例患者于放化疗后接受脑预防照射(prophylactic cranial irradiation, PCI);经治疗后,67例患者胸水消失,32例仍存在,有5例患者无法评估,5例患者手术;只有4例患者进行胸水病因学检测,均未检测到肿瘤细胞,其他病人因胸水量过少无法进行穿刺,所有患者均未进行相应的局部胸水治疗;其中5例患者为双侧少量胸水,余均与患者肿瘤同侧。
1.3 随访和观察终点 随访截止2017年5月1日,其中259例(47.9%)患者死亡。总生存期:从病理确诊日期开始至患者死亡或末次随访日期;无进展生存期(progressionfree survival, PFS):从病理确诊开始至肿瘤出现影像学证实的进展复发或末次随访日期。
1.4 统计学方法 采用SPSS 23.0软件进行统计学分析,组间资料比较采用卡方检验,运用Kaplan-Meier法进行单因素预后分析,Cox模型进行多因素预后分析,P<0.05为差异具有统计学意义。
2 结果
2.1 患者生存时间 全部患者中位OS为29.4个月,1年、3年的生存率分别为87.2%、41.0%,中位PFS为18.2个月,1年、3年的PFS生存率为66.0、37.0%,合并胸水患者中位OS、中位PFS分别为21.0个月、14.1个月,而初治时无胸水的患者为31.7个月、19.1个月,有、无胸水的OS、PFS有明显差距(P=0.001,P=0.014),见表2。
2.2 SCLC预后因素分析 将影响局限期SCLC患者的单因素分析结果中P<0.20(年龄、吸烟、吸烟量、PCI、分期、KPS评分、治疗方案)临床因素纳入Cox多因素分析,结果提示胸水是局限SCLC的独立预后因素(P=0.005),见表 3。
2.3 影响胸水患者OS单因素预后分析 纳入分析危险因素依次有:年龄、性别、吸烟、吸烟指数、KPS(Karnofsky performance status)评分、肿瘤位置、肺不张、分期、淋巴结分期、PCI、治疗后胸水状态、治疗方案以及实验室指标,发现KPS评分、有无合并肺不张、TNM分期、淋巴结分期、治疗后胸水状态有明显差异(P<0.05)。同时将P<0.20的变量纳入多变量回归模型中进一步分析,发现治疗后胸水状态是小细胞肺癌合并胸水患者的独立预后因素(P=0.016),见表4-表6。

表1 患者一般临床资料Tab 1 Patients characteristics
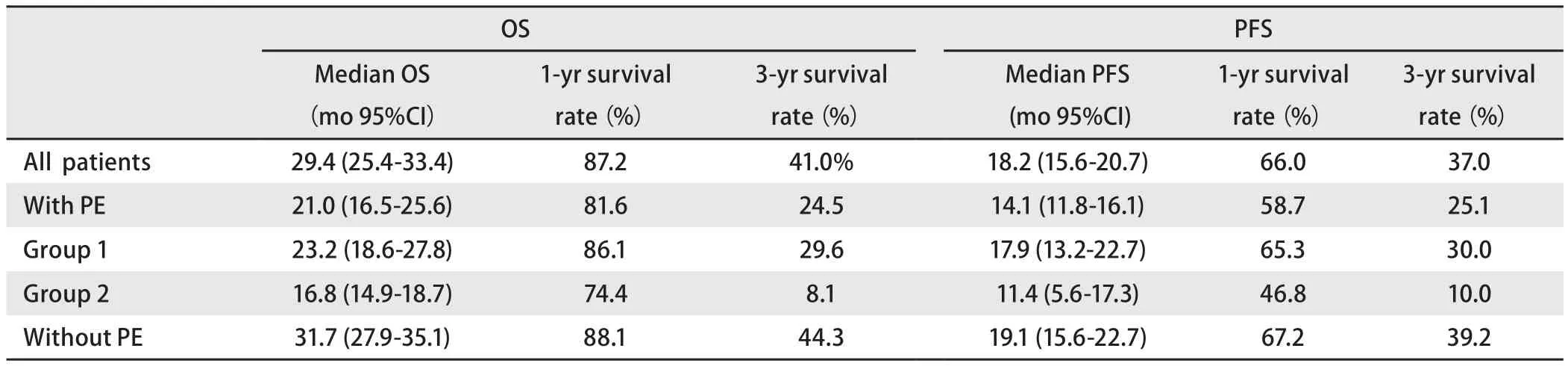
表2 患者生存生存时间数据Tab 2 Survival time of patients
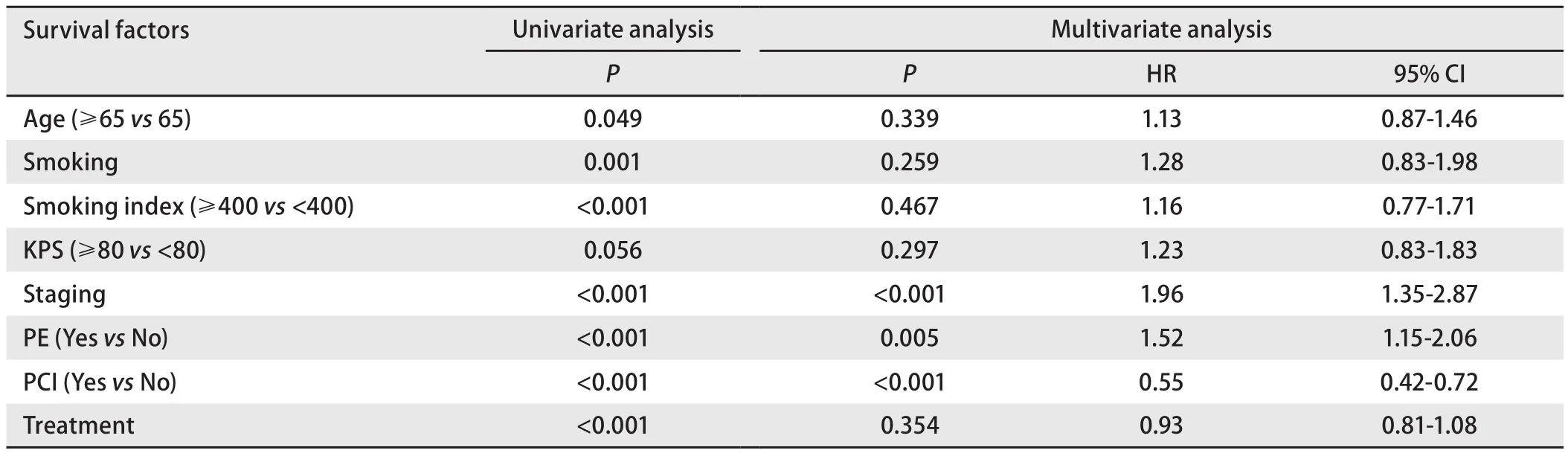
表3 局限期小细胞肺癌患者Cox模型多因素分析表3 Results of analysis of survival factors of overall small cell lung cancer patients
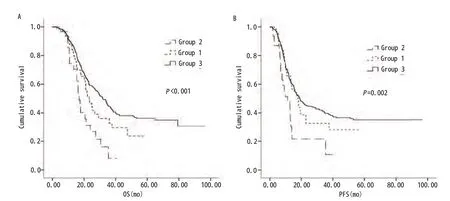
图1 治疗后胸水未消失、消失及初治无胸水三组患者生存曲线图.A:OS;B:PFS。Fig 1 Kaplan-Meier curves of survival time for three groups.Group 1 pleural effusions disappearing after treatment ; Group 2 without pleural effusions disappearing after treatment; Group 3 no pleural effusions before treatment.A: OS;B: PFS.
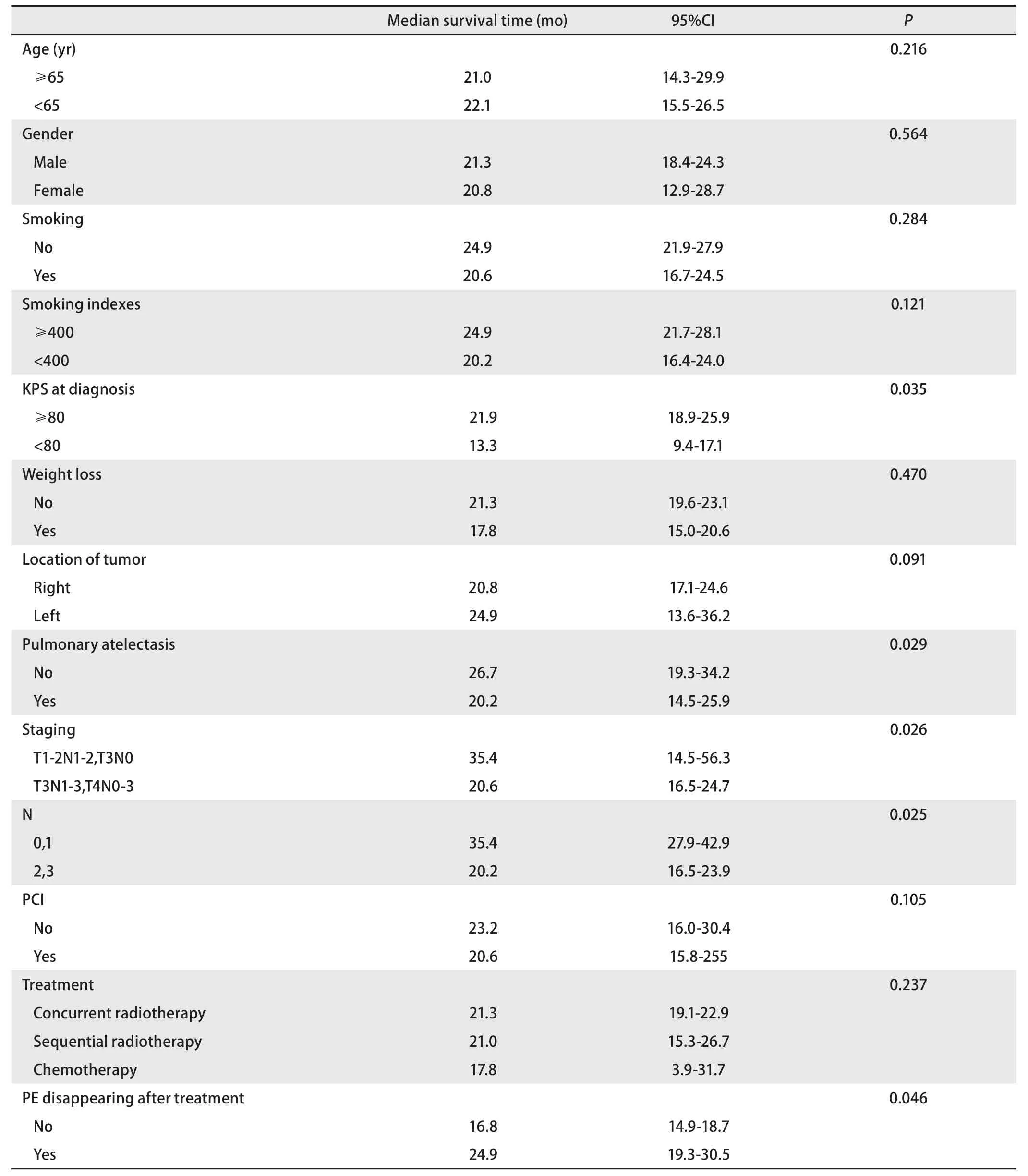
表4 胸水患者患者资料及单因素分析Tab 4 Demographic charateristics and survival time of patients

表5 实验室相关预后因素Tab 5 The effect of laboratory data on survival time

表6 多因素分析结果Tab 6 Results of Cox regression for multivariate analysis of survival factors
2.4 治疗后情况 初治无胸水与经治疗后胸水消失、胸水未消失三组患者中位OS分别为31.7个月、23.2个月、16.8个月,中位PFS为19.1个月、17.9个月、11.4个月,三组生存期之间比较有明显差异性(Log-rankP<0.001,P<0.002);其中治疗后胸水消失、胸水仍存在两者有明显差距(P=0.046,P=0.013),对于无胸水与胸水消失组的患者,虽然OS、PFS缩短,但无明显差距(Log-rank P=0.088,P=0.656),胸水未消失的患者与初治无胸水的之间Log-rankP均<0.001,见表2、图 1。
2.5 治疗效果 而对于胸水的患者,放化疗(n=81)与单纯化疗(n=23)患者的OS、PFS相比并无明显差异(P=0.243,P=0.390),中位OS分别为21.0个月、17.8个月,中位PFS为13.8个月、17.2个月,进一步对放化疗的患者进行分析,同步放化疗(n=45)与序贯放化疗(n=36)相比P均>0.05(P=0.942,P=0.916),中位OS 21.0个月、21.0个月,中位PFS为13.1个月、14.1个月。
3 讨论
本研究结果显示,初诊为为LS-SCLC中合并胸水的患者约20.1%(109/542),高于07年报道的13.0%(145/1,113),以及2008年日本学者Ryu研究的16.6%(62/373),但低于15年韩国研究学者Niho的27.0%(37/137)[5,6]。初诊时合并胸水的LS-SCLC患者比例约在13.0%-27.0%范围。本研究显示含有胸水患者的中位OS、PFS为21.0、14.1个月,初治时无胸水的患者31.7个月、19.1个月,两组中位OS均高于日本Ryu报道研究(11.8个月、20.9个月),不过该两项研究一致的是,有、无胸水的患者生存期均有显著差异。对于胸水临床因量的缘故无法行穿刺患者,有人把CT上胸水厚度<10 mm称为少量胸水,同时也有人把<20 mm归于少量,相较无胸水的肺癌患者或恶性胸水患者生存期都有明显差距,甚至有人将一些无法定性的患者也算为少量胸水之中,但结果均一致的说明胸水存在就会影响肺癌患者的生存期,这种所谓”少量胸水”被认为可能是恶性胸水的早期阶段[5,7-10]。
本文对影响SCLC预后的因素进行了多因素分析,提示胸水、分期等是LS-SCLC的独立预后因素。NCCN指南推荐胸水细胞学阳性的患者为恶性胸水,把细胞学阴性归为良性,但胸水量过少无法行细胞学检查,无法明确病因时不作为分期依据。本文研究109例患者只有4例做了病因学检测,均为阴性,其他患者因胸水量过少临床上无法进行胸水穿刺,结果提示合并胸水的患者预后缩短,同其他研究结果一致,均提示无论恶性胸水还是少量胸水均是肺癌的不良预后因素,原因可能是胸水的存在进一步增加了肿瘤的负荷[5,10-11]。
对于LS-SCLC合并胸水单因素分析提示患者临床分期、KPS评分、淋巴结分期、肺不张、胸水治疗后状况P值有意义,把这些因素纳入多因素分析,分析提示胸水治疗后消失是患者预后独立因素,表明我们在治疗初要以把这作为治疗目标之一。不难理解,临床分期和淋巴结分期都是基于TNM基础上,所以单因素提示影响预后[12],胸水患者主要分布在较晚期,或者是纵膈淋巴结转移或者N2以上,胸水产生与肿瘤负荷有一定程度的联系。KPS评分表示人体功能状态评分,一般评分越高代表患者身体状况越好,在恶性胸水研究中表明也是人体的功能状况或者体力状况,影响患者的预后[13]。肺不张作为肺癌T分期非肿瘤大小的指导分期因素,在一定程度上影响患者预后[14,15]。本研究结果提示合并肺不张的胸水患者预后差,具体原因有待进一步研究。治疗后患者胸水消失的患者生存期明显好于为消失的患者,虽较无胸水患者有所缩短,但无明显差距(P=0.088)。对于LS-SCLC合并胸水的治疗暂无大量的循证医学证据,这部分患者也尚无明确治疗方案。Ryu研究表明有对于诱导化疗有效,即治疗后胸水消失的患者,放疗可以延长生存时间,但差异并不明显(P=0.196)[6,16]。我们研究结果显示,对于胸水的患者,放化疗与单纯化疗组并无明差异(P=0.261),而且同步与序贯相比无明显差异(P=0.942),由于单纯化疗病例数据过少,同时未考虑量的因素,仍需更多病例进一步证实。
最后,本文尚存在一些不足之处,未把胸水量纳入分析,所以仍需进一步研究,初诊合并胸水是LS-SCLC患者的不良预后因素,治疗后胸水消失患者生存期明显转归,如何进一步提高这些患者的生存期尚待进一步研究。
