胆道双塑料支架联合熊去氧胆酸对困难胆总管巨大结石的临床疗效
2021-01-22孙燕李俊宋森涛袁琼英傅晓张晓东汪静关亚萍朱峰
孙燕 李俊 宋森涛 袁琼英 傅晓 张晓东 汪静 关亚萍 朱峰
同济大学附属东方医院消化内科(上海200080)
胆总管巨大结石行内镜下逆行胰胆管造影术(endoscopic retrograde cholangiopancreatography,ERCP)取石相对棘手,如合并高龄、乳头结构异常、胆管远端狭窄等困难因素[1],则往往不能一次性取尽,常需放置胆道塑料支架。3 ~6 个月后取支架时往往能缩小结石直径、降低结石硬度,从而有利于结石的取出[2]。然而,部分患者再次ERCP 前发现肝功能异常,少数患者还会出现寒热、腹痛、黄疸等胆管炎症状,取支架时往往发现支架已经阻塞[3];少数患者即便放置了塑料支架,再次取石时结石并无明显缩小,取出仍然困难,需反复放置支架甚至最终需外科手术治疗。如何降低该类患者的支架阻塞、提高二次ERCP 取石成功率值得关注。我院2018年1月至2019年12月对32 例困难胆总管巨大结石(≥15 mm)患者放置胆道双塑料支架后联合熊去氧胆酸[(ursodeoxycho⁃lic acid,UDCA),商品名:优思弗,德国福克药厂,注册证号H20150365],取得了良好疗效。结果报道如下。
1 资料与方法
1.1 研究对象2018年1月至2019年12月,我院63 例困难胆总管巨大结石患者术前综合评估无法一次性取尽,首次ERCP 术中胆道造影证实取石困难者,均行胆道双塑料支架置入术,所有患者术前均予以告知手术风险并知情同意。纳入标准:(1)胆总管最大结石直径≥15 mm;(2)至少具备以下任一因素:高龄(≥80 岁)、扁平小乳头、憩室旁(内)乳头、胆总管扭曲或远端狭窄。排除标准:(1)胆总管最大结石直径< 15 mm;(2)曾行内镜下取石或支架置入术;(3)合并严重心肺疾患、肝脏疾病及严重凝血功能障碍;(4)合并胆胰管恶性肿瘤和肝内胆管结石;(5)有消化道改道手术如BillrothⅡ等。
1.2 分组本研究中纳入63 例患者,分为观察组32 例和对照组31 例,观察组在胆道双塑料支架置入基础上术后加用UDCA 15 mg/(kg·d)口服,疗程3 个月;对照组仅予胆道双塑料支架置入,未予口服药物。所有患者ERCP 术后24 h 内均给予禁食、抗感染、营养支持等综合治疗。3 个月后再次行ERCP 术拔除支架并取石,比较两组间患者第二次ERCP 术前腹痛腹胀、肝功能异常、急性胆管炎及支架梗阻发生率、胆总管最大结石直径变化及取石成功率的情况。两组间性别、年龄、首次ERCP 术前腹痛腹胀例数、肝功能异常病例数、结石数目及最大结石直径、胆总管直径差异均无统计学意义(P>0.05)。见表1。两组间患者首次ERCP治疗相关参数术中球囊扩张直径、双塑料直径的总外径、支架的平均长度比较差异均无统计学意义(P>0.05),见表2。
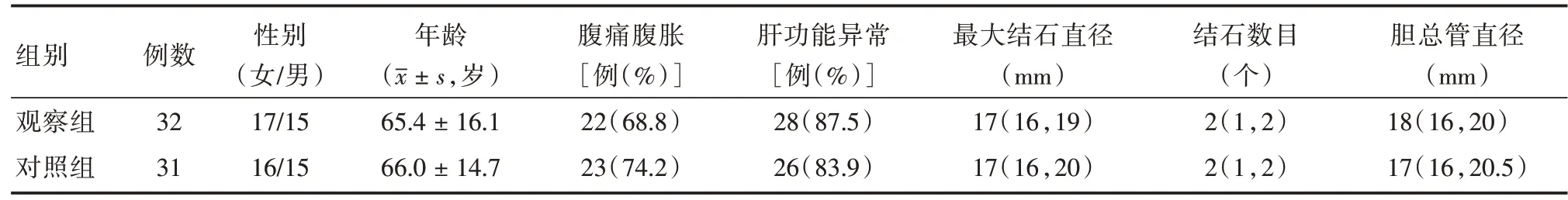
表1 两组间患者一般临床资料比较Tab.1 Comparison of baseline characteristics between two groupsM(P25,P75)
1.3 治疗设备侧视十二指肠镜(日本Olympus JF260V、TJF⁃260V),切开刀、黄斑马导丝、CRE 扩张球囊、取石球囊、碎石取石一体化网篮、一体式胆道塑料支架(美国Boston Scientific)及其他ERCP相关附件。
1.4 治疗方法术中常规给予吸氧、心电监护观察生命体征。按ERCP 常规操作插管成功后进行胆道造影进一步明确结石大小及数目,证实结石无法一次性取石后行经内镜乳头括约肌切开术(endoscopic sphincterotomy,EST)中小切开,结合胆总管最大直径选择适度口径的CRE 扩张球囊扩张乳头开口,沿导丝放置胆道双塑料支架。第二次ERCP 时首先观察支架梗阻状况,并以圈套器拔除支架,插管并行胆道造影明确结石大小变化状况,并根据乳头性状行EST 切开,根据胆总管最大直径行乳头扩张,碎石取石一体式网篮行碎石取石术,部分患者加用取石球囊清理胆管内残余小结石。取石成功者术后均行鼻胆管引流胆汁,少数取石失败或无法一次性取尽结石者需再次放置胆道塑料支架或外科手术治疗。术后常规检查3、24 h 血常规、血淀粉酶,并仔细观察有无发热、腹痛、腹胀等不适主诉,有无压痛、反跳痛等阳性体征,怀疑ERCP 术后胰腺炎(post⁃ERCP pancreatitis,PEP)或消化道穿孔时行急诊上腹部平扫CT 予以证实。所有患者术后均给予禁食、补液、抑制胰酶分泌、抗感染等综合治疗。
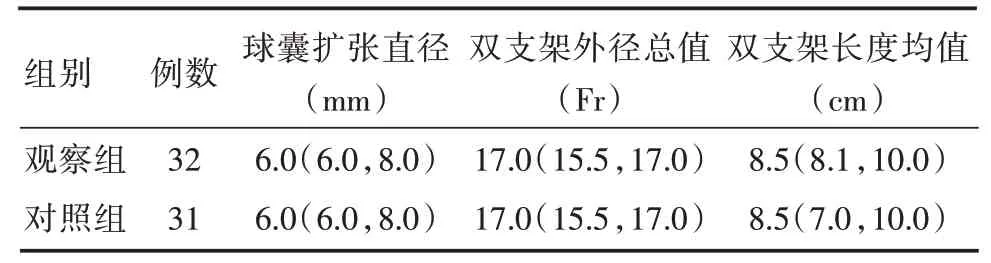
表2 两组间患者首次ERCP 治疗相关参数对比Tab.2 Comparison of major treatment indexes between two groupsM(P25,P75)
1.5 观察指标观察首次ERCP 时乳头外形,评估部分憩室旁(内)乳头、扁平小乳头、乳头狭窄因仅能行小切开或无法切开仅行有限扩张导致一次性碎石、取石困难状况。观察两组患者第二次ERCP 术前腹痛腹胀、肝功能异常、胆管炎及支架梗阻的发生率,最大胆总管结石直径的改变及取石成功率的差异。ERCP 取石成功标准:十二指肠镜顺利插至十二指肠降段,找到十二指肠乳头,成功插管至胆总管并造影明确胆总管结石,取石结束时再行造影检查,确认无结石残留,标志取石成功。取石成功率(%)=(取石成功例数/总例数)×100%。两次ERCP 术中及术后并发症的发生也同时关注。术后并发症的评判标准:PEP、高淀粉酶血症、胆管炎、出血、穿孔等并发症的定义和分级采用国际通用的COTTON 标准[4]。
1.6 统计学方法采用SPSS 20.0 统计软件进行数据分析。呈正态分布的计量资料以均数±标准差表示,行独立样本t检验;非正态分布的计量资料以中位数和四分位数间距进行表示,采用秩和检验;计数资料以例(%)表示,行χ2检验或Fisher精确概率法。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者乳头结构异常发生率比较首次ERCP 时观察组和对照组分别有7、5 例患者存在乳头结构异常(憩室内或旁乳头、扁平小乳头、乳头狭窄),预估无法行EST或仅能行小切开,即便行内镜下乳头球囊扩张术(endoscopic papillary balloon dilation,EPBD)仍无法有效扩张导致碎石取石困难,强行取石预估会导致术后并发症。两组间乳头结构异常发生率差异并无统计学意义(χ2=0.337,P=0.561)。
2.2 首次ERCP 后1 周、第二次ERCP 术前的症状和肝功能情况比较首次ERCP 术后1 周,两组患者腹痛腹胀等不适症状均明显缓解,肝功能好转或恢复正常,两组间差异无统计学意义(χ2<0.001,P= 1.000)。观察组二次ERCP 术前腹痛腹胀、肝功能异常、胆管炎及术中支架梗阻发生率均显著低于对照组,两组间差异均有统计学意义(χ2=4.510、5.069、5.376、4.259,P= 0.043、0.024、0.026、0.039)。两组二次ERCP 操作时间差异无统计学意义(t= 1.353,P= 0.181),球囊扩张直径两组间差异无统计学意义(Z=0.109,P=0.913)见表3。
2.3 两次ERCP 术中胆总管最大结石直径变化比较观察组两次ERCP 术中造影最大胆总管结石直径中位数分别为17、12 mm;对照组分别为17、15 mm,第二次ERCP 均较首次ERCP 有明显缩小,差异均有统计学意义(Z= 4.659、4.736,均P<0.001)。观察组最大胆总管结石直径降低差值较对照组更大(Z=3.883,P<0.001),见表3。
2.4 第二次ERCP 结石取出成功率比较第二次ERCP 取石成功率观察组高于对照组,差异有统计学意义(χ2=3.946,P=0.047)。见表3。
2.5 两组术后并发症比较所有患者两次ERCP均取得成功,均未发生消化道穿孔、消化道出血及重症急性胰腺炎等严重并发症。首次ERCP 术后观察组和对照组PEP 发生率、胆管炎发生率差异均无统计学意义(χ2= 0.151,P= 0.698;χ2<0.001,P= 1.000);二次ERCP 术后观察组和对照组高淀粉酶血症发生率、PEP 发生率差异均无统计学意义(χ2= 0.002,P= 0.964;χ2< 0.001,P= 1.000)。见表4。
3 讨论
胆总管结石多数可通过内镜即ERCP 方法治疗,但胆总管巨大结石处理则相对困难,如合并其他困难因素如高龄、乳头结构异常、胆总管远端狭窄则更为棘手。主要原因如下[5-6]:(1)胆总管巨大结石在ERCP 治疗中多半需要行乳头大切开或大扩张,如果是扁平小乳头、憩室旁(内)乳头或合并胆总管下段狭窄进行以上操作就非常困难,此时无法行EST 或仅能行小切开,即便行EPBD 仍无法有效扩张乳头开口导致后续碎石取石困难,强行取石预估会导致乳头撕裂出血、消化道穿孔等严重并发症。(2)巨大结石往往需要碎石网篮进行碎石,但如果结石过于巨大,或合并胆管扭曲、狭窄等导致碎石网篮无法充分张开导致套取结石失败,此外即便碎石成功后也需要网篮及球囊反复取石,取石时间较长,部分高龄患者发病时病情较重,且多数合并有心肺等多系统基础疾患,往往不能耐受较长时间的取石过程。因此,如何安全理性处理困难胆总管巨大结石成为临床挑战之一。

表3 两组间患者观察指标对比Tab.3 Comparison of observational indexes between two groups例(%)

表4 两组术后并发症比较Tab.4 Comparison of complications between two groups例(%)
有效缩小结石直径无疑会降低ERCP 取石的难度和操作时间,从而降低操作风险。有研究表明胆总管巨大结石或多发结石首次ERCP 可不行取石,仅仅行EST 和胆道支架置入,可降低胆总管直径和结石最大直径,从而提高再次ERCP 的结石清除率,并可降低机械碎石使用的概率[7]。在一项前瞻性研究中包括了20 例胆总管巨大结石患者,放置胆道双猪尾7⁃Fr 支架,利用近端猪尾包绕结石可以确保完全或部分碎石效应,6 个月二次ERCP 发现有70%患者结石溶解[8]。
胆道双支架置入在维持支架通畅率方面已被证实高于单支架置入[9],其作用机制如下:双塑料支架可大大增加支架和结石的接触面积,增大摩擦效应,使得支架的物理溶石、碎石作用极大增强;支架及支架之间的缝隙引流均增加了引流面积和效果,及时有效的缓解了胆总管结石所致的梗阻症状,并可有效降低支架的梗阻发生率,从而有利于再次ERCP 的安全顺利取石。
然而,临床中发现即便是双塑料支架的置入,仍有部分患者在二次ERCP 时发现以下状况:(1)支架阻塞,尽管多数患者能在首次术后3 个月按时行二次ERCP,但操作时发现部分患者支架已经被胆泥阻塞;延长拔取支架患者阻塞比例更是增加;(2)少数患者支架拔除后胆道造影发现结石并未明显缩小,二次取石仍然困难,有报道显示二次ERCP 取石成功率也仅为73.7%[10]。
如何增强塑料支架的溶石碎石效应,如何降低支架梗阻的发生率也成了临床关注重点。UDCA是一种亲水性的胆汁酸,在临床中用于肝脏及胆道等多种疾病的治疗[11],主要在于其如下效应:UDCA 通过抑制肠道重吸收胆固醇、降低胆固醇分泌至胆汁,从而降低胆汁中胆固醇的饱和度[12-14],同时增加胆汁流量和容积促进胆汁的排泄,在加速胆固醇结石溶解和改善胆汁淤积方面有明确疗效。此外,UDCA 还具有直接保护肝细胞、阻碍肝细胞损伤及凋亡,抑制疏水性胆汁酸及肝细胞线粒体膜上脂质结合,进而降低线粒体通透性,阻碍肝细胞的凋亡,对胆总管结石合并的肝功能损害有一定的恢复作用。
本研究结果表明:困难胆总管巨大结石患者,在综合评估不能一次性取石时,通过放置胆道双塑料支架,既能有效缓解胆道梗阻症状如腹痛腹胀、发热、肝功能异常等,也可起到溶石碎石作用,降低取石难度。较单独应用双塑料支架,术后加用UDCA,可进一步缩小结石直径(P<0.05),提高了第二次ERCP 时取石成功率(P<0.05)。进一步分析在第二次ERCP 取石时,观察组和对照组操作时间及乳头扩张球囊直径对比均差异无统计学意义(P> 0.05),从而证实加用UDCA 可加强塑料支架的碎石溶石作用,增强结石缩小的效应和提高二次ERCP 的取石成功率。同时,加用UDCA 可以更加有效的促进胆道内胆汁的流速和流量,降低胆汁中胆固醇含量,从而延缓了支架内胆泥的沉积,降低了支架梗阻的发生率(P< 0.05),也就降低了支架梗阻导致腹痛腹胀及胆管炎的发生率(P<0.05)。此外,在胆道双支架保持胆道通畅的前提下,UDCA 可进一步促进肝功能的恢复,降低再次ERCP 取石前肝功能异常的发生率(P<0.05)。
值得关注的是,胆总管巨大结石通过放置双塑料支架、或支架联合口服UDCA 患者第二次ERCP 时仍有极少数患者结石并未缩小,本研究中试验组和对照组各有3 例患者在第二次ERCP 术中造影发现胆总管结石直径无明显改变。究其原因为该类结石极可能为硬度极高的胆固醇结石,3 个月支架的溶石碎石效果不佳;即便加用口服UDCA 对此类结石短期内也没有很好的溶解作用。后外科手术均证实了该类结石硬度极高,取出后体外用碎石网篮均无法勒碎。
总之,困难胆总管巨大结石患者通过放置胆道双塑料支架配合口服UDCA,可以更加有效地降低二次ERCP 前腹痛腹胀、肝功能异常、胆管炎和支架梗阻发生率;更加有效地降低最大胆总管结石的直径,提高二次ERCP 取石成功率,安全有效,值得推广。
