螺旋CT对肝脏炎性假瘤、原发性肝癌的诊断价值
2020-11-05陈磊杰杨春凤
陈磊杰 杨春凤 张 丽
(漯河市第六人民医院 漯河 462000)
炎性假瘤可发生在全身各个器官的肿瘤样病变,是因各类炎性因子导致局部组织炎性结节状增生,其中肺部炎性假瘤发生率高,临床报道较多,但对肝脏炎性假瘤临床报道较少[1]。肝脏炎性假瘤临床发病率较少,属于肝脏良性肿瘤病变,以局限性结节样增生为主。临床进行肝脏炎性假瘤诊断时,因缺乏特异性表现及特征,临床诊断较为困难,容易与原发性肝癌混淆[2]。螺旋CT是检查肝脏占位性病变的重要手段,使肝脏炎性肿瘤检出率有所提高。笔者根据此研究,对肝脏炎性假瘤与原发性肝癌患者行螺旋CT检查,旨为临床诊断及治疗提供参考依据,报道如下。
1 资料与方法
1.1 一般资料
选取我院在2014年12月~2018年12月期间收治的100例肝脏肿瘤患者,患者均因上腹部疼痛不适、间隙性发热、乏力等症状而就诊;B超显示肝脏占位性病变;经手术及病理检查证实。肝脏炎性肿瘤患者44例,男26例,女18例;年龄30~72岁,平均年龄(57.94±6.15)岁。原发性肝癌患者56例,男34例,女22例;年龄30~75岁,平均年龄(58.02±6.14)岁。两组患者基线资料经统计学处理,无统计学意义(P>0.05),可进行比较。
1.2 纳入及排除标准
1.2.1纳入标准
(1)两组患者入研究后,对本调研结果、方法等知情,自愿签署同意书;(2)患者自愿接受CT等检查;(3)患者精神良好,认知清晰;(4)本研究符合医学伦理委员会审批标准。
1.2.2排除标准
(1)精神异常,沟通障碍者;(2)对螺旋CT有禁忌证;(3)中途退出研究者。
1.3 诊断方法
两组患者自愿接受螺旋CT检查,取西门子Definition As 64排128层螺旋CT,毫安效应为132~260mA,电压为120KV,电流为自动剂量,矩阵 512×512;FOV为300~360mm,螺距为1.2~1.4,层厚与层间隔 5mm。患者扫描前常规禁食8h,检查前30min饮水800mL。患者先行CT肝脏平扫,于膈肌顶部开始扫描至双肾下极范围。使用对比剂自动跟踪技术,阈值 100Hu。待达到阈值后,行增强扫描,进行肝脏动脉期、门静脉、平衡期及延迟期扫描。动脉期延迟时间:20~25s;门静脉期延迟时间:50~60s;平衡期延迟期时间:120~180s;延迟期延迟时间:180~240s。取浓度300mg/mL碘海醇 80~100mL对比剂,高压注射器团注,注射速率3.5mL/s。
1.4 观察指标
(1)计算两组患者经螺旋CT扫描检出率;(2)观察两组患者病灶类型、病灶性状及病灶最大直径。
1.5 统计学方法

2 结果
2.1 两组患者经螺旋CT扫描结果比较
44例肝脏炎性假瘤患者经螺旋CT平扫检出率为86.36%,增强扫描检出率为95.45%;56例原发性肝癌患者经螺旋CT平扫检出率为91.07%,增强扫描检出率为98.21%。两组患者检出率比较,差异无统计学意义(P>0.05),见表1。
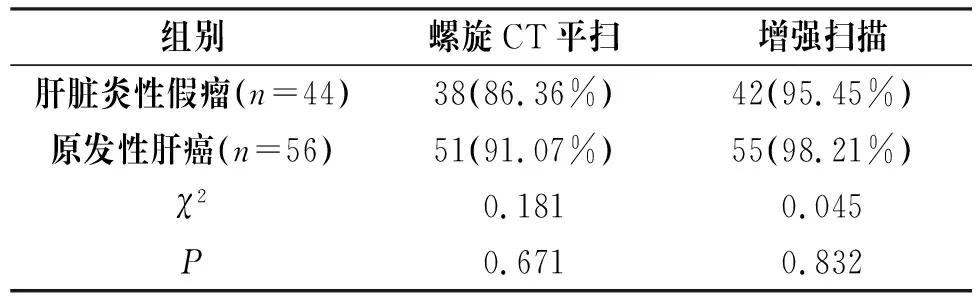
表1 两组患者经螺旋CT扫描结果比较[n(%)]
2.2 两组病灶类型比较
肝脏炎性假瘤与原本性肝癌患者经螺旋CT扫描,病灶类型比较差异无统计学意义(P>0.05),见表2。

表2 两组病灶类型比较[n(%)]
2.3 两组病灶形状比较
两组病灶形状经螺旋CT显示,差异无统计学意义(P>0.05),见表3。
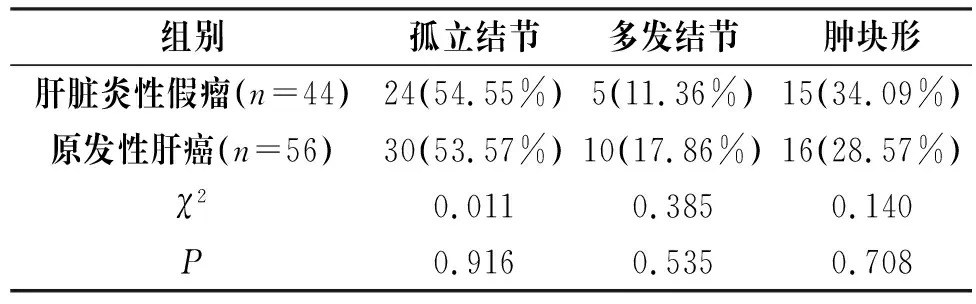
表3 两组病灶形状比较[n(%)]
2.4 两组病灶最大直径比较
肝脏炎性假瘤病灶最大直径(4.35±1.08)cm,原发性肝癌病灶最大直径(4.32±1.05)cm,差异无统计学意义(t=0.140,P=0.444)。
3 讨论
肝脏炎性假瘤是在1953年被Pack教授首次提出,临床将肝脏炎性假瘤称为慢性肝脓肿,肝脏炎性假瘤发病无一定规律,临床症状轻微或不明显,有44.0%患者临床症状不明显,经临床体检发现[3]。肝脏炎性假瘤以局灶性增生性病变病理表现为主,因大炎性细胞浸润伴纤维结缔组增生,大量致炎因子相互作用,导致的肿瘤样病变。肝脏炎性假瘤早期无明显病变,因细菌感染造成胆管上皮急性炎症渗出或肝细胞急性炎症渗出[4]。一般肝脏炎性假瘤经实验室检查,各实验室指标正常,部分患者伴白细胞升高、血沉加快、血浆C反应蛋白增加等情况,或存在轻度肝功能异常;而病灶内小胆管增生或者肝细胞损害等,会导致肿瘤细胞因子轻微增加,以此导致肝脏炎性假瘤被误诊为原发性肝癌[5]。原发性肝癌早期缺乏特异性临床表现,而当出现肝区胀痛后,病情多进展至晚期,因此及早诊断、早期治疗是改善原发性肝癌生存质量,延长患者生存时间的关键。
随着影像学技术发展,使肝脏炎性假瘤及原发性肝癌检出率明显提高,因螺旋CT具备扫描快、空间分辨率高、定位准确、无创操作及覆盖范围广等优势,逐渐成为诊断肝脏炎性假瘤及原发性肝癌的常用手段[6]。在肝脏炎性假瘤及原发性肝癌临床诊断中采取螺旋CT扫描,通过增强造影不同时期扫描,可清楚动态性显示病灶血供特征,并能发现肝脏炎性假瘤患者病灶组织成分及炎症进展,表现多样化及不同强化类型特征[7]。本组研究中,肝脏炎性假瘤经螺旋CT平扫检出率为86.36%,增强扫描检出率为95.45%,原发性肝癌经螺旋CT平扫检出率为91.07%,增强扫描检出率为98.21%,差异无统计学意义(P>0.05);两组患者病灶类型、病灶形态及病灶最大直径比较,差异无统计学意义(P>0.05)。结果说明对肝脏炎性假瘤及原发性肝癌患者行螺旋CT扫描,通过CT平扫及增强扫描,可提高疾病检出率,而肝脏炎性假瘤及原发性肝癌病灶类型及病灶形状具有一致性。
因此在CT诊断肝脏炎性假瘤及原发性肝癌时,需操作者具备丰富的影像学知识,掌握肝脏炎性假瘤及原发性肝癌基本表现及临床特征。通常肝脏炎性假瘤病灶形态多呈圆形、类椭圆形及或不规则形,以实质性肿块或实质性结节状肿块为主,包膜完整,切面平滑,肿块质地韧性,可能是由于炎症细胞大量浸润或纤维组织增生所致,CT扫描多为低密度影,延迟期图像特征为周围强化者,可高度怀疑为肝脏炎性假瘤。通常原发性肝癌经螺旋CT扫描图像特征较为典型,平扫以低密度影为主,增强扫描动脉期以高密度影为主,多数强化明显,门静脉期密度影下降低,呈低或等密度影,延迟期为低密度影。故此螺旋CT在诊断及鉴别肝脏炎性假瘤及原发性肝癌时,操作医师应准确鉴别CT图像特征,若肝脏病灶为炎性细胞浸润,无原发性肝癌特异性表现,可高度怀疑为肝脏炎性假瘤[8]。
综上所述,螺旋CT可充分表现肝脏炎性假瘤、原发性肝癌图像特征,具有较高的检出率。但在实际工作中,因肝脏炎性假瘤发病机制尚未明确,缺乏明显的特异性表现及实验室指标,难以准确与原发性肝癌等其他肝脏占位性病变进行诊断及鉴别,仍需临床进一步研究。
