移植肾功能延迟恢复对移植后贫血的影响
2020-10-23付嘉钊张娟陆瀚澜张晓伟张雷朱有华曾力赵闻雨海军军医大学第一附属医院器官移植科上海00433海军军医大学第三附属医院放射科上海00438
付嘉钊,张娟,陆瀚澜,张晓伟,张雷,朱有华,曾力,赵闻雨(.海军军医大学第一附属医院器官移植科,上海 00433;.海军军医大学第三附属医院放射科,上海 00438)
肾移植可以改善尿毒症患者水、电解质平衡以及排出代谢废物能力,也可以改善肾脏内分泌功能——提升血清促红细胞生成素(erythropoietin, EPO)水平,改善肾性贫血[1]。但移植后贫血的发生率高达25% ~ 30%[2],有研究表明移植后贫血会增加心血管疾病的发生,进而增加全因病死 率[3-6]。维持较高的血红蛋白(hemoglobin, Hb)水平也有助于减缓肾功能衰退的速度[7-9]。
目前边缘供体的使用、供体的跨区域运输和更长的冷保存时间,均导致了移植肾功能延迟恢复(delayed graft function, DGF)发生率的升高[10-12]。 有限的循证医学证据表明,肾脏合成EPO 的恢复,主要取决于移植物功能的恢复[1],Hb 水平也与肾功能水平紧密相关[13-15]。目前尚无研究表明DGF 的发生是否对患者移植后的Hb 产生影响。研究DGF 的发生与肾移植后贫血的关系,可以帮助我们预估患者的近期和远期预后,以便提前制定医学干预计划。
1 资料与方法
1.1 研究人群: 本研究从2016 年7 月—2019 年 4 月本中心进行肾移植的800 例患者中选择94 例成对肾移植受者,他们的肾脏来自47 例死亡供者。入组的标准为同一个捐献者的一对肾脏分配给两个不同的受者,其中一个肾脏发生了DGF(DGF 组),另一个未发生DGF(nDGF 组)。本研究已排除早期发生移植肾失功的患者、围术期感染了B19 病毒的患者及其对侧受者。
所有患者都在围术期接受标准的免疫诱导方案,包括抗胸腺细胞免疫球蛋白(1.0 mg / kg,治疗3 次)或巴利昔单抗(成人20 mg/次,治疗两次,体重35 kg 以下儿童剂量减半)和剂量递减的甲泼尼龙治疗。在维持治疗阶段,所有患者接受他克莫司/环孢素联合吗替麦考酚酯/咪唑立宾的免疫抑制方案。其中一部分成人受者增加了口服小剂量强的松的维持治疗。
1.2 数据收集:Hb、血清肌酐和患者基本信息来自上海长海医院电子病历系统和患者随访系统。研究 围术期Hb 时,使用移植后第1 天(Day 1)数据作为基线值;研究术后远期Hb 时,使用手术当天移植前(Day 0)数据作为基线值。我们收集术后 1 ~ 3 d、5 d、7 d、10 d、1 个月、3 个月、6 个月、1 年的Hb 进行研究,同时记录患者围术期和术后 1 年内出血、感染、骨髓抑制等并发症和输血、EPO及铁剂治疗。我们将成年男性Hb ≤120 g/L、成年女性Hb ≤110 g/L、儿童Hb ≤100 g/L 定义为贫血。
1.3 统计学分析: 采用卡方检验或Fisher 精确检验分类变量和t 检验连续变量对肾移植受者DGF和nDGF 的临床特征进行差异检验。P <0.05 被认为具有统计学差异,P <0.01 被认为有显著的统计学差异,P <0.001 被认为有非常显著的统计学差异。用Pearson 相关系数(pearson correlation coefficient, PCCs)来比较两组数据之间的相关性,PCCs 为0.2 ~ 0.4 被认为比较双方弱相关,PCCs 为0.4 ~ 0.6 被认为比较双方中等程度相关。所有统计学分析均在 IBM SPSS Statistics 22 软件上进行。
1.4 伦理学:本研究符合医学伦理学标准,得到医院伦理委员会审批(审批号:CHBC2020-075)。
2 结 果
94 例患者移植前的临床特征见表1。两组患者的年龄、性别、体重、体重指数(body mass index, BMI)、重要病史、移植前血清肌酐和免疫诱导方案均无统计学差异。其中55 个患者(DGF 组32 例,nDGF 组23 例,P=0.06)在围术期使用了重组人EPO 治疗。两组患者围术期的钾、钠电解质紊乱的发生率不同(P=0.045)。
术 后Hb 及 其 变 化 情 况见表 2、表3 和 图1。DGF 组患者的基线Hb(Day 0)高于nDGF 组 (P=0.02)。与基线值(Day1)相比,尽管移植手术后nDGF 组患者Hb 也在降低,但DGF 组患者的下降幅度更大(P <0.05,图1B)。到术后第 5 天,DGF 组的Hb 平均值已经降到了nDGF 组以下 (图1A),而术后1 个月DGF 组Hb 已明显低于nDGF 组(P=0.035,图1C)。围术期后,患者的Hb 开始回升。术后1 年,nDGF 组与DGF 组的Hb均高于移植前的基线值,两组间没有统计学差异(图1C)。对比术后1 年的Hb 与移植前的差值,两组肾功能恢复不同的患者间也没有统计学差异(图1D)。
nDGF 与DGF 组患者术后1 年的Hb 相似(P >0.05),大部分患者的Hb 都在正常范围内(图2A),贫血的发生率无明显差异(P >0.05,图2B)。
由于DGF 组和nDGF 组中相应患者的供肾来自同一供者,对他们移植后Hb 的相关性进行了研究(表2)。术后DGF 组和nDGF 组的Hb 在移植后早期并无关联(PCCs 的绝对值小于0.2),却在移植后3 个月开始显示出明显的相关性(表2)。

表 1 患者基本特征和围术期并发症

表2 血红蛋白值(g/L)
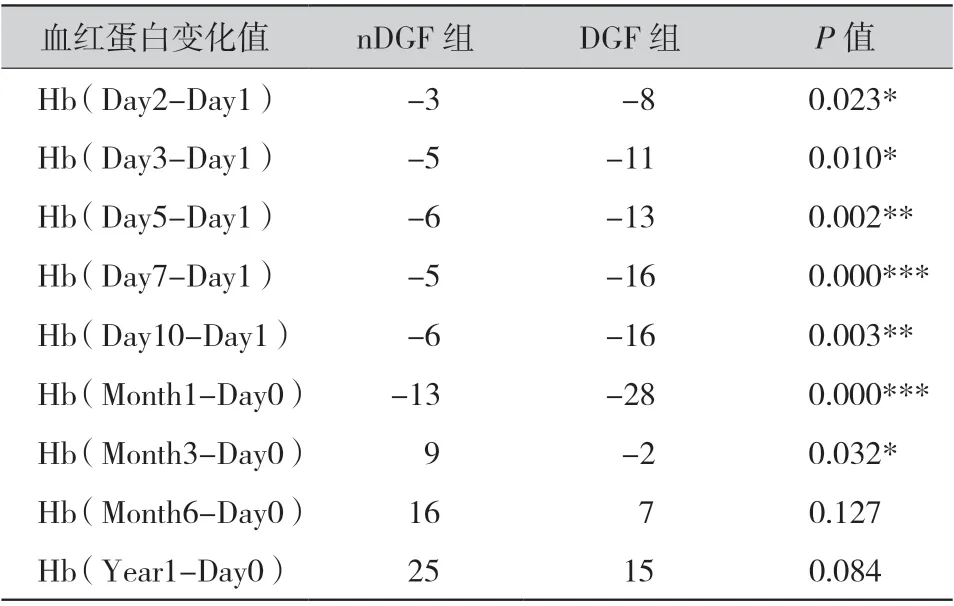
表3 血红蛋白变化情况(g/L)

图1 围术期和远期的血红蛋白值及其与基线的差值

图2 术后1 年血红蛋白及移植前后贫血发生率
3 讨 论
移植后铁缺乏、免疫抑制剂的应用、估算的肾小球滤过率(estimated glomerular filtration rate,eGFR)降低等是贫血发生的已知危险因素[16-18],却很少有研究关注发生DGF 与移植后Hb 值的关系[19]。本研究阐述了在供体情况类似(来自同一死亡供者)的前提下,发生DGF 和未发生DGF 对移植后Hb 的影响。
本研究表明,在移植后早期,由于手术失血等原因导致患者Hb 有所降低,且发生了DGF 的患者下降幅度比较大。然而,通过研究我们认为在不考虑冷缺血时间、供肾质量、供者因素的情况下,发生DGF 对术后远期Hb 无显著影响。移植术后DGF 和非DGF 患者的Hb 呈现早期无相关性、3 个月后相关性明显的现象。
本研究中DGF 组的移植前Hb 值高于nDGF 组患者,为了避免移植前Hb 不同对我们的观察产生影响,我们不仅研究了移植后Hb 的绝对值,也研究了围术期不同时间Hb 与术后第1 天Hb 值的差值,和术后远期Hb 与移植前Hb 的差值。研究围术期Hb 的变化时,选择术后第1 天作为基线值,是为了排除术中出血量不同对研究结果造成的影响。术前Hb 作为远期研究的基线值,是为了分析肾移植对肾性贫血的改善作用。
两组患者在移植后都呈现出Hb 先下降(围术期)、后上升(移植1 ~ 3 个月以后)的趋势,与已报道研究中患者贫血比例随术后时间的延长而逐渐减少的结果吻合[20]。如前所述,不管是否发生DGF,患者围术期的Hb 绝对值无明显差别, 但DGF 组较术前降低幅度较大,导致了术后1 个月时DGF 组Hb 明显低于nDGF 组。其原因之一可能与非DGF 患者较早地恢复肾脏内分泌功能有关,在移植肾分泌的EPO 作用下产生新的红细胞, 减缓了手术创伤导致的Hb 降低。DGF 组移植肾分泌EPO 的功能恢复较晚,肾脏分泌EPO 的能力伴随肾功能的恢复而恢复[1]。移植后并发症的高发生率是DGF 带来的不良影响之一,感染、排斥、出血、移植物丢失等风险均高于非DGF 患者[21-22]。发生DGF 的47 例患者中有4 例在术后出现了不危及生命的术区出血,而nDGF 组的47 例中只有 1 例发生术区出血。手术出血是围术期Hb 降低的重要原因,但经过逐渐恢复,会恢复到一个稳定的水平,对远期Hb 影响较小。DGF 组患者出血等并发症的高发生率可能是其围术期Hb 下降幅度更大的另一原因。DGF 患者排斥反应发生率较高使他们免疫抑制剂用药量大于非DGF 患者,免疫抑制剂的作用也是导致DGF 组患者Hb 下降更明显的可能原因[18]。
有研究发现出现移植后贫血的患者中有48%发生DGF,高于无移植后贫血患者发生DGF 的比例(21%)[23]。但他们的研究只关注术后早期的贫血结果。在术后远期,移植物功能已经稳定,病毒感染等并发症发病率进一步降低,围术期失血对Hb 的影响进一步减小。术后3 个月到1 年的Hb值,也许能反映移植肾分泌EPO 促进造血功能的长期作用。在本研究中,术后3 个月起,DGF 组和nDGF 组Hb 无明显差异。两组患者远期的Hb值分布范围和贫血发生率相似,没有出现DGF 过程影响肾脏分泌EPO 功能导致贫血的情况。发生DGF 的患者,肾功能多在2 周内恢复[24-25]。DGF恢复后患者的Hb 呈追赶性升高,在长期(3 ~ 12 个月)的观察中,DGF 和nDGF 组患者的Hb 无明显区别。
两组患者的Hb 值在3、6、12 个月显示出一定的相关性。这说明在肾移植后远期,是否发生过DGF 对移植肾促进造血的能力影响较小,而移植肾本身对促进造血能力的影响较大。
本研究采用来自单中心的成对肾移植数据,成对的DGF 和nDGF 患者的移植肾来自同一个供者。对于nDGF 和DGF 组,他们接受相似的免疫抑制和药物治疗方案,然而,他们经历着不同的移植物恢复功能的过程。这样可以保证供肾质量,供者特点,手术技术或冷缺血时间等因素造成的影响相似或相近。
单中心成对肾移植的限制使研究中包含的样本量较少,但我们得到了DGF 是否影响移植后Hb的初步结果。多中心、大样本量的研究也许可以得到更加确切的结果。
