肝移植术后腹腔干动脉狭窄/闭塞的诊治:附4 例病例报告
2020-10-23伊正甲高海军王浩陈光天津市第一中心医院放射科天津300192
伊正甲,高海军,王浩,陈光(天津市第一中心医院放射科,天津 300192)
随着器官保存技术及外科技术的发展,肝移植治疗已经成为终末期肝脏疾病常规的治疗手段,为患 者带来了治愈的希望。血管并发症是导致移植物失功的重要原因,其中腹腔干动脉狭窄/闭塞是导致肝动脉缺血并发症的一种原因。由于肝移植术后肝内胆道系统的血供完全依赖于肝动脉,一旦肝动脉血供不足就会引发胆道出现坏死、狭窄、胆泥形成以及反复感染,最终导致移植肝脏功能衰竭,甚至患者死亡[1],因此对于肝移植术后腹腔干动脉狭窄/闭塞的早发现、早治疗非常重要。现就本院 2014 年至今共出现的4 例肝移植术后腹腔干动脉狭窄/闭塞的病例,结合文献对其诊断及治疗进行回顾性分析,报道如下。
1 资料与方法
1.1 临床资料:本组4 例病例,均为男性,年龄分别是45、45、60 岁及60 岁,平均年龄为52.5 岁。 4 例患者行肝移植手术原因为患有原发性肝癌,均为首次行肝移植手术。其中前3 例患者移植术前行肝动脉化疗栓塞术(transcatheter arterial chemoembolization,TACE)1 ~ 2 次,第4 例行TACE 手术13 次,移植术式为原位肝移植,供体侧肝动脉与受体侧肝动脉采用端端吻合,术后前3 例患者诊断为腹腔干动脉狭窄,最后1 例患者诊断为腹腔干动脉闭塞,确诊并治疗的时间分别是术后4、5、43、18 d。
1.2 肝移植术后腹腔干动脉狭窄/闭塞的诊断
1.2.1 临床表现:患者的临床表现缺乏特征性。本组前2 例患者肝移植术后1 周内,肝功能持续好转中,第3 例患者无任何不适和肝功能异常,术后常规超声发现,最后1 例患者肝功能持续好转中。
1.2.2 彩色多普勒超声检查:4 例患者均于术后常规行彩色多普勒超声检查(术后7 d 每日1 次,7 ~ 15 d 隔日一次,15 d ~ 3 个月每周一次,后续根据临床情况监测),提示:移植肝动脉阻力指数(resistance index,RI)<0.5,可疑肝动脉狭窄。本组4 例患者行超声检查发现肝动脉血流异常时间分别是第3 天、第3 天、第40 天及第17 天。
1.2.3 肝动脉CT 血管造影 (CT angiography,CTA)检查:4 例患者经超声提示肝动脉狭窄后行肝动脉CTA检查,前3 例患者提示腹腔干动脉开口狭窄,最后 1 例患者腹腔干动脉完全闭塞。
1.2.4 数字减影血管造影(digital subtraction angiography,DSA)检查:本组4 例患者经DSA 造影检查明确诊断为腹腔干动脉狭窄/闭塞,与肝动脉CTA 检查结果显示一致。4 例患者经DSA 确诊后,3 例行介入内支架技术进行治疗,1 例行球囊扩张治疗。
1.3 肝移植术后腹腔干动脉狭窄/闭塞的治疗
肝移植术后腹腔干动脉狭窄/闭塞的介入治疗方法主要包括单纯球囊扩张血管成形术治疗和内 支架血管成形术治疗。
手术器械:动脉鞘(Cordis,美国)(4 ~ 7 F),普通造影导管(Cordis,美国,4 ~ 5 F 猪尾导管、Cobra 导管、RH 导管),导引导管(Cordis,美国, 6 ~7F),微导管(朝日,日本),导丝(雅培,美国,0.035’导丝,0.014’导丝,0.018’导丝),球囊导管,内支架。 方法与步骤:① 通常采取股动脉入路,少数腹腔动脉向下与腹主动脉间夹角过小者, 可选择经肱或桡动脉入路(本组第4 例患者采用桡动脉入路)。 ② 行腹主动脉造影以明确腹腔干动脉狭窄/闭塞的情况。③ 行腹腔干动脉造影,对于走行迂曲者应加摄斜位,明确病变部位、是否存在血栓形成、狭窄段直径及长度。并同时行肠系膜上动脉造影,以了解侧支循环建立的情况。④ 全身肝素化。⑤ 对于腹腔干动脉狭窄/闭塞:采用同轴导管技术,首先将导引导管置于腹腔干动脉起始部,然后以0.014’或0.018’导丝通过狭窄/闭塞段,根据血管造影选择合适的球囊导管对狭窄/闭塞段行球囊扩张治疗。对于球囊扩张治疗无效或发生内膜撕裂的患者可采取内支架技术进行治疗。再次造影复查后,拔管并加压包扎。
2 结 果
病例1:肝动脉CTA 检查示腹腔干动脉开口处重度狭窄(图1A);介入术中造影显示腹腔干动脉狭窄与脾动脉盗血同时存在(图1B);先使用4 mm直径球囊扩张腹腔干动脉开口处狭窄段后,然后使用封堵器封堵脾动脉,造影显示肝动脉血流较前改善,在使用8 mm 直径球囊扩张腹腔干动脉开口处狭窄段(图1C);腹腔干动脉放置支架后造影显示腹腔干动脉通畅,肝内动脉显影良好(图1D)。
病例2:图2A 可见腹腔干动脉开口处狭窄;支架植入后造影显示支架通畅,肝内动脉显示良好(图2B)。
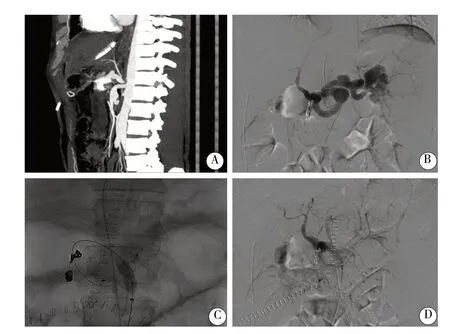
图1 病例1 造影情况

图2 病例2 造影情况
病例3:肝动脉CTA 检查示腹腔干开口处动脉狭窄(图3A);造影显示腹腔干开口处狭窄,肝动脉自起始部至肝左右动脉分叉狭窄(以近段为著,图3B);造影显示腹腔干动脉开口处狭窄较前改善,肝动脉管腔恢复通畅(图3C)。
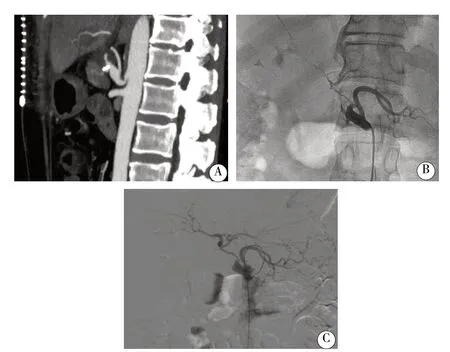
图3 病例3 造影情况
病例4:肝动脉CTA 检查示腹腔干动脉闭塞 (图4A,图4B);腹腔干动脉造影显示腹腔干动脉闭塞(图4C);支架植入术后造影显示腹腔干动脉恢复通畅(图4D)。

图4 病例4 造影情况
本组4 例患者球囊及支架情况见表1,3 例行介入内支架技术进行治疗,1 例行球囊扩张治疗,手术成功率均为100%,腹腔干动脉狭窄/闭塞段均完全恢复通畅,术后未出现与介入手术及腹腔干动脉狭窄/闭塞等相关并发症。术后常规超声随访(前2 例患者随访时间超过12 个月,最后2 例患者随访时间超过6 个月)显示:本组4 例患者的肝动脉血流均未见明显异常。表2 为本组4 例患者诊疗概况。
3 讨 论
3.1 肝移植术后腹腔干动脉狭窄/闭塞成因分析:肝移植术后腹腔干动脉狭窄/闭塞是肝移植术后肝动脉并发症的一种,比较少见,其主要原因是:术前介入治疗肝动脉反复插管、正中弓状韧带压迫综合征(median arcuate ligament syndrome,MALS)、动脉硬化以及手术创伤等[2]。
目前,在肝癌肝移植术前,进行TACE 能够使患者获得巨大的生存受益,所以介入治疗已成为肝癌肝移植术前治疗的常规手段[3]。但一项Meta 分析报道称肝移植前TACE 与移植后肝动脉并发症的发生显著相关,导致了肝移植后发生肝动脉并发症的风险增加[4]。本组4 例患者均于肝移植术前行TACE治疗,其腹腔干动脉狭窄/闭塞考虑是与肝动脉反复插管相关,所以对于介入治疗本身来说,不管患者是否将来要进行肝移植手术,我们在进行TACE 治疗时都要时刻注意保护肝动脉,使其受到最小程度的损伤,所以术中操作一定要轻柔,尽量使用微导丝及微导管配合,超选至病灶的供血动脉进行化疗栓塞,这样才能拥有更高的治疗效率,更小程度的肝功能损伤,同时还应尽量避免肝总动脉灌注化疗。

表1 本组4 例患者术中球囊及支架使用情况
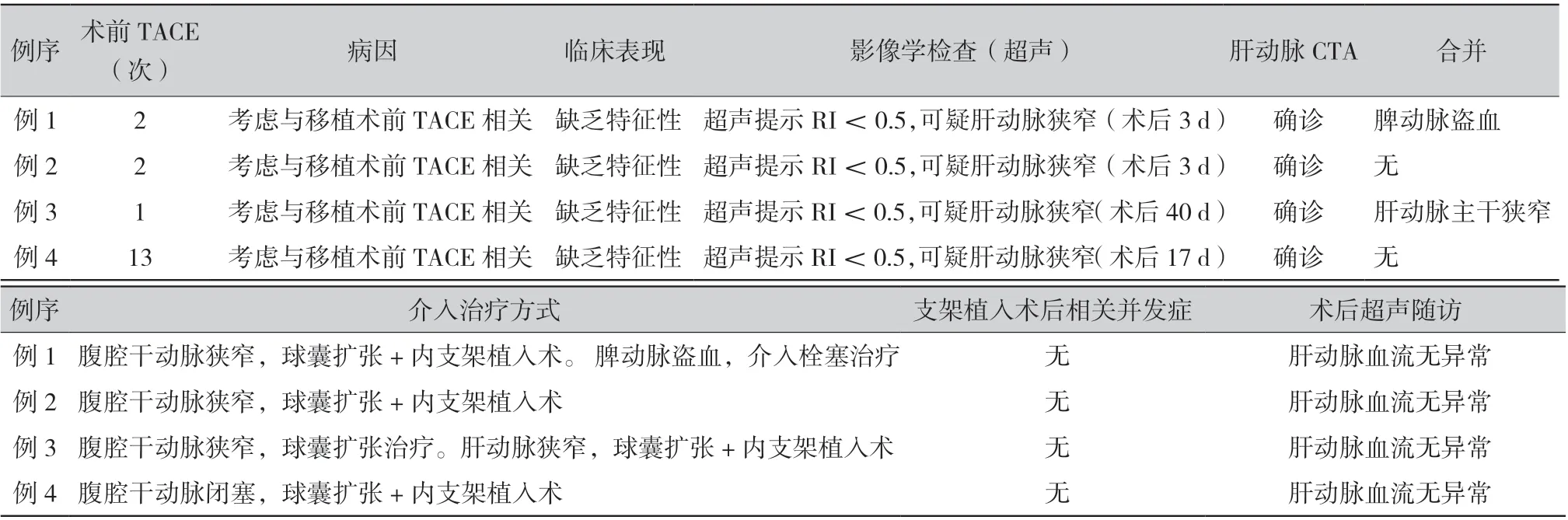
表2 本组4 例患者诊疗概况
肝移植术后腹腔干动脉狭窄的另一个重要的原因是MALS。MALS 是临床少见的一种综合征,正中弓韧带是连接主动脉裂孔两侧膈脚的纤维韧带,构成主动脉裂孔的前缘,如果腹腔干在腹主动脉上发出位置过高或膈肌脚附着点过低均可使腹腔干受压,导致肠系膜缺血,从而引起腹痛、体重减轻等一组症候群,因此又称为腹腔干压迫综合征[5-7]。根据Harjola 提供的数据,估计MALS 在普通人群中的患病率为10%~24%[8],然而,只有1%的人出现严重的腹腔干动脉狭窄。Fukuzawa 等基于通过剥离正中弓状韧带或血管搭桥才能恢复肝动脉血供的患者数量,报道了在肝移植受者中有1.6%~10%的MALS 发生率[6-7]。本组4 例患者移植术前均进行了TACE 治疗,未发现腹腔干动脉狭窄/闭塞,所以不考虑MALS。
本组4 例患者给予我们足够的提示,在肝移植术前,我们应该行肝动脉CTA 检查评估腹腔干动脉的情况,如果发现与介入手术相关的腹腔干动脉狭窄/闭塞,可以采取血管搭桥或与其他血管吻合的方式来避免,如果是正中弓状韧带压迫综合征,可以通过手术来消除[9]。
3.2 肝移植术后腹腔干动脉狭窄/闭塞的诊断:有研究者认为肝移植患者术后肝动脉狭窄/闭塞一旦合并出现胆道并发症,即使重新恢复肝动脉的有效血流,患者也很难取得良好的预后,因此对于该病的早发现、早治疗非常重要。肝移植术后腹腔干动脉狭窄/闭塞形成的患者临床表现多种多样,无特异性[10]。既可表现快速的进行性肝脏功能衰竭,也可表现为肝脏酶学指标的升高,甚至无任何临床表现,因此影像学检查在诊断中扮演了极其重要的角色。
超声检查:以其简便、无创等优点成为肝移植术后用于随访肝动脉的首选检查方法。特别是随着超声造影检查等新技术的应用,有效提高了该检查方法的准确性[10-11]。
CTA:随着多层螺旋CT 的出现,以其扫描速度快,覆盖范围大,无创等优点,逐渐成为临床血管检查的重要手段。有文献报道显示对于肝移植术后肝动脉CT 血管成像与DSA 检查具有良好的一致性[12]。
DSA:是诊断移植术后血管并发症的金标准,能够明确地显示出血管狭窄或闭塞的部位、程度、侧支循环的状况,并可在诊断的同时进行介入治疗。但由于是一种有创的检查方法,因此不适于作为肝移植术后血管并发症的常规检查方法。
本组4 例患者均是肝移植术后常规行超声检查,提示:移植肝动脉阻力指数(resistance index,RI)<0.5,可疑肝动脉狭窄,然后行肝动脉CTA 确诊。值得一提的是本组肝动脉CTA 与DSA 进行对比观察,结果显示两种检查方法对于腹腔干动脉狭窄/闭塞的诊断具有相同的准确性。
3.3 肝移植术后腹腔干动脉狭窄/闭塞的治疗:无论什么原因引起的肝移植术后腹腔干动脉狭窄/闭塞,一旦明确诊断,治疗的重点就是早期恢复肝脏正常的血液循环,传统治疗方法是手术肝动脉重建,但最近一些年来,介入治疗方法由于其创伤小,疗效显著等优点逐渐成为了首选的治疗方 法[9,13-14]。腹腔干动脉狭窄/闭塞介入治疗中主要需要注意的是:① 由于狭窄/闭塞发生于腹腔干动脉起始部,故腹主动脉造影必不可少;② 对于重度狭窄或完全闭塞患者可使用微导管与微导丝配合, 以减少内膜损伤;③ 由于阻塞段远端肝动脉管径细、走行迂曲、易发生痉挛,所以应操作轻柔,且随时通过微导管注入少量造影剂观察狭窄/闭塞段远端情况,避免后续操作误入“假道”,从而减少出血或急性肝动脉阻塞并发症;④ 术后发现腹腔干动脉狭 窄/闭塞时,单纯使用球囊扩张狭窄/闭塞段,易复发,这时还应结合内支架技术治疗;⑤ 球囊宜选用柔顺性优良、且能沿0.014’导丝或0.018’导丝进入肝动脉的Deep 球囊;⑥ 支架宜选用纵向柔顺性优良的球囊扩张式金属支架,直径比腹腔干动脉管径略大为宜。 综上所述,对于肝移植术后腹腔干动脉狭窄/闭 塞的患者,临床通常无特征性表现,彩色多普勒超声对腹腔干动脉狭窄有早期提示的作用,肝动脉CTA 检查可以明确狭窄部位、程度,且一旦诊断明确,介入治疗是安全有效的,应作为首选的治疗方法。
