NRS2002结合营养指标评价食管癌术后出院患者的营养状况*
2020-10-15范富翠童雅萍梁冠冕诸校娟马雅敏
范富翠, 童雅萍△, 梁冠冕, 诸校娟, 马雅敏
中国科学院大学附属肿瘤医院(浙江省肿瘤医院) 1胸外科, 2神经外科 (浙江杭州 310022)
食管癌作为我国常见的胸部恶性肿瘤,早中期食管癌治疗的主要手段仍是手术治疗[1],而最为常见的并发症为术后营养不良[2],严重影响到患者的生活质量及后续治疗。营养状况可由白蛋白、前白蛋白、血红蛋白等血清实验室指标灵敏的反应[3],此外使用欧洲肠外肠内营养学会推出的营养风险筛查表(NRS2002)对食管癌患者术后营养风险进行筛查,能及早发现患者存在的营养问题,通过有效干预后进而改善患者的营养状况[4]。国内对食管癌术后患者出院饮食管理指导的报道较多[4-6],而这些报道未涉及到出院后患者的肠内营养,为此,本研究对食管癌根治患者术后出院使用肠内营养制剂后的营养状况进行研究,现陈述如下。
1 资料与方法
1.1 一般资料 选取2016年1月至2017年3月浙江省肿瘤医院收治的80例食管癌根治术后患者为研究对象。出院后空肠造瘘管不灌注肠内营养的40例患者为非管饲组,空肠造瘘管灌注肠内营养的40例患者为管饲组。非管饲组男38例,女2例,年龄(60.88±6.86)岁,食管癌分期早期17例,中期23例。管饲组男37例,女3例,年龄(62.58±6.64)岁,食管癌分期早期14例,中期26例。两组患者在婚姻状况、文化程度、职业、家庭年收入等一般资料比较差异无统计学意义(P>0.05)。见表1。
纳入标准:(1)初诊的中下段食管癌早中期患者;(2)患者意识清晰,认知正常并知情同意参与研究;(3)手术方式是食管癌根治术+空肠造瘘术,术后对肠内营养制剂耐受;(4)术后无严重并发症发生;(5)患者手术后3个月内不需要放化疗。
排除标准:(1)肝、肾、心功能存在异常;(2)拒绝参与研究或不能配合护理人员工作;(3)出院后因病情变化再次入院。(4)出院后空肠造瘘管发生异常不能进行肠内营养制剂灌注。
剔除标准:(1)自动放弃或失访。(2)因病情变化后续需放化疗或意外死亡。(3)中途使用静脉营养或其他营养剂。
此研究通过医院伦理委员会审核同意。
1.2 方法
1.2.1 非管饲组 出院时发放纸质版饮食宣教册,结合宣教单由专业人员一对一指导患者出院居家后经口饮食细节。出院后继续半流质饮食,注意增加营养物质的摄入,可选择水蒸蛋、排骨汤类、新鲜水果汁、软烂面食及蔬菜等,避免食用油炸、辛辣、烟熏、腌制及不新鲜的食物。每2~3 h进食1次,多咀嚼慢吞咽,可根据自身情况适量增加每次进食量,由少到多。出院后1个月逐渐过渡到软食。出院后患者空肠造瘘管保持夹管状态,以备后需之用,出院后1个月返院复查时经评估后拔除。做好随访宣教,登记患者或主要照顾者的手机号,告知患者出院后有科室专人电话随访,出院1个月内每周随访1次,具体随访日期告诉患者。留科室护士站电话座机号,告诉患者如有疑问或者寻求帮助可随时来电咨询。1个月后每2周电话随访1次,每次返院复查时间将至,提前2 d电话提醒患者。
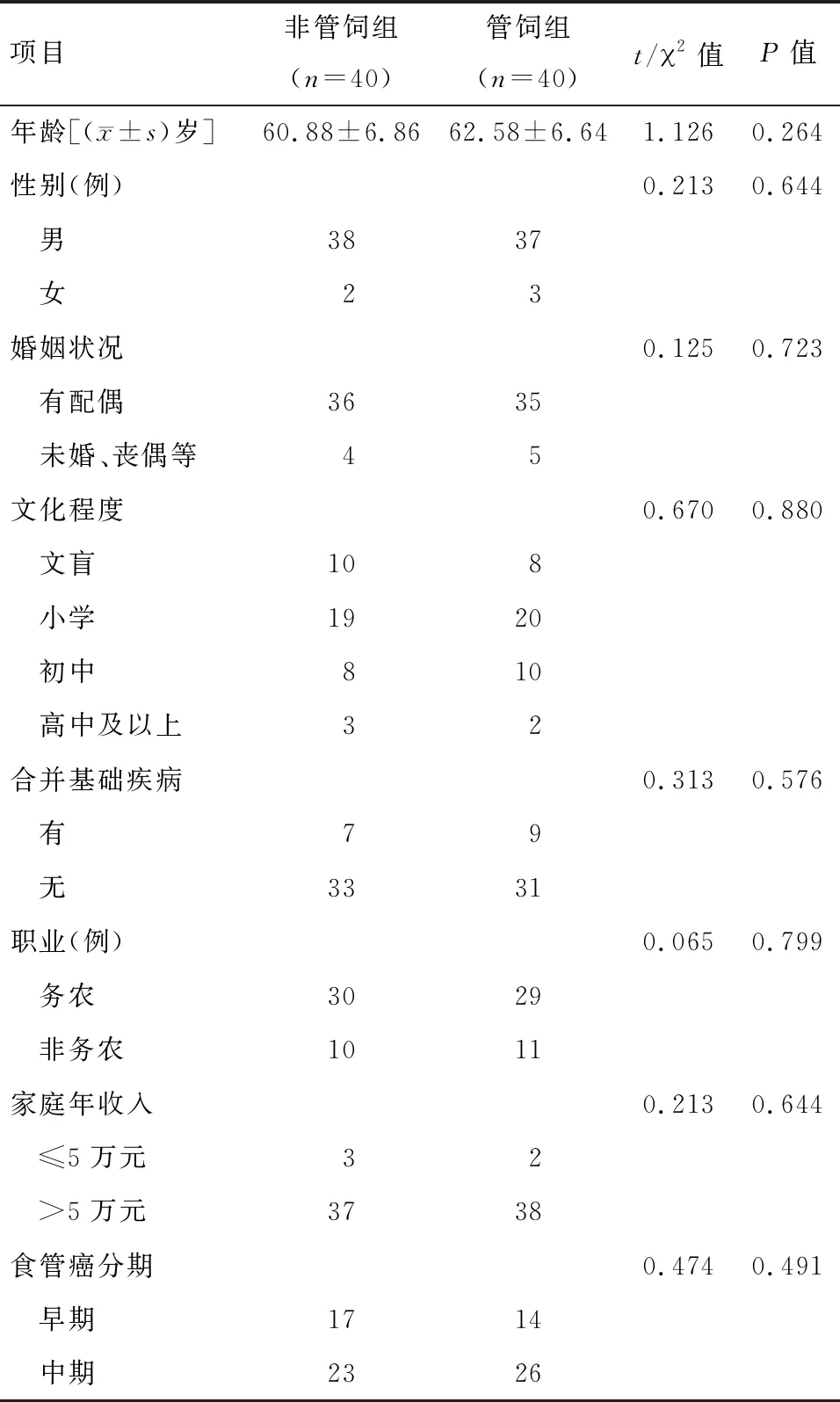
表1 两组患者一般资料对比 例
1.2.2 管饲组 出院前3 d对管饲组患者及关键照顾者进行培训,让其掌握肠内营养制剂灌注操作技能,会处理肠内营养输注后出现的腹胀、腹泻、空肠造瘘管堵管等情况。在非管饲组经口饮食的基础上,管饲组出院后1个月内经空肠造瘘管使用专用型肠内营养制剂瑞能(200 mL/瓶),每天管饲600 mL,选择进餐前后约2 h灌注,每次50~100 mL。灌注的前后使用温开水30 mL冲洗空肠造瘘管,营养制剂的温度在40℃左右。未开启的营养制剂25℃以下保存,不得冰冻;开启后的营养制剂冰箱内2~8℃保存,建议4 h之内用完。
1.3 评价指标 使用NRS2002筛查对比出院时及出院后1、3个月营养风险情况。NRS2002筛查总评分=疾病有关评分+营养受损评分+年龄评分,总分0~7分。总分≥3分为具有营养不良风险;总分<3分,无营养不良风险,定期进行营养风险筛查评估[2]。其中年龄≥70岁算1分,患者无法站立无法得到准确的体质指数(BMI),血清白蛋白<30 g/L,营养风险评估为3分。采集患者出院时及出院1、3个月的空腹静脉血,统一送入本院检验科检测,筛选出血清中血红蛋白、总蛋白、白蛋白、转铁蛋白、前白蛋白实验室指标值。

2 结果
2.1 两组患者不同时间NRS2002筛查结果 两组患者出院后1、3个月营养风险发生率均低于出院时(P<0.05),见表2。进一步比较,同组出院后1、3个月营养风险发生率比较,非管饲组(P=0.173)、管饲组(P=0.162),差异均无统计学意义。
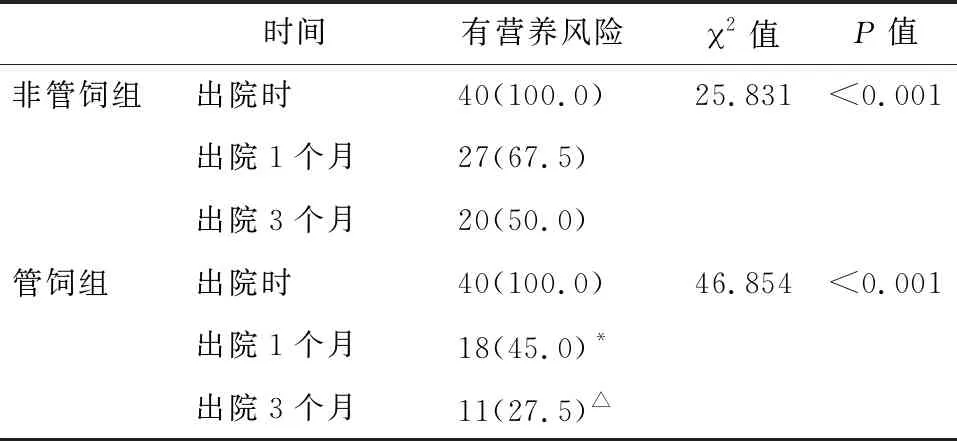
表2 两组患者出院时、出院1个月、出院3个月营养风险发生率比较
注:*与非管饲组出院后1个月比较P<0.05;△与非管饲组出院后3个月比较P<0.05
2.2 两组患者不同时间点营养指标值的比较 两组出院时血清实验室指标值比较差异无统计学意义(P>0.05)。两组患者血清各营养指标值随时间推移而不同,在时间因素、时间交互因素和组间因素方面比较,差异均有统计学意义(P<0.05)。与非管饲组比较,管饲组出院后血红蛋白、总蛋白、白蛋白、转铁蛋白、前白蛋白指标值更高(P<0.05)。见表3。
3 讨论
我国食管癌的发病率位于消化道恶性肿瘤的第5位,病死率高[7],手术是主要的治疗方法。食管癌患者术后的营养状况越来越受医疗机构重视,正确评估判断患者的营养状况尤为重要。一方面食管癌恶性程度高,整体预后较差,另一方面手术有一定的创伤性,可造成高代谢、大量氮流失,机体对能量的需求也相应增加,此外消化道吸收能力下降,导致患者术后出现营养不良[1,4,8]。目前,在众多营养评估的工具中,NRS2002作为一种营养风险的筛查首选工具,由于其测量简便、易行、耗时短、有较高的可信度和准确性,能发现食管癌术后患者存在或可能出现的营养不良[4,9]。NRS2002侧重营养风险评估,而营养状况可借助血清生化指标评定,所以完成患者的NRS2002营养筛查后再结合血清实验室指标对患者作营养评定[10],两者互补可以更全面分析食管癌患者术后的营养状况。
通过NRS2002营养筛查发现两组患者出院时营养不良风险发生率为100%,这是由于患者术后受医疗资源影响,住院时间有限,进食少量半流质后便予出院,而自身肿瘤因素及术后短期内食物摄入低于正常需要量致使每例患者出院时存在营养不良风险,这可能是本研究术后营养不良发生率高于其他报道的原因。一般手术对食管癌患者机体正常细胞和组织会造成一定的损伤,对摄入食物及消化产生影响[11],而食管癌患者的营养风险不仅是在术后住院期间,出院后也不容忽视,出院后恢复期仍需要饮食指导与干预[12],降低患者营养不良风险发生率。本研究发现,在对患者出院后持续3个月的电话随访及饮食指导下,两组患者营养风险发生率均在逐渐降低,出院1、3个月管饲组营养不良风险发生率(45.0%和27.5%)分别低于非管饲组(67.5%和50.0%);而两组出院后1、3个月组内比较差异无统计学意义(P>0.05),由此推断术后出院1个月内患者存在的营养风险程度最高。这与徐敏等[4]研究发现出院后电话回访饮食指导,出院1个月营养风险筛查观察组(61.54%)与对照组(60.78%)比较差异无统计学意义的结果不相符,这可能是本研究在饮食指导的基础上,出院1个月内给予管饲组肠内营养制剂灌注,增加了患者的营养摄入,降低了患者的营养风险。
有关报道表明[5,12],食管癌术后患者出院进行延续性饮食指导能有效改善患者的营养状况。本研究中出院后3个月内给予患者饮食指导,非管饲组患者营养风险发生率出院后逐渐下降,证实出院后饮食指导对患者营养状况的重要性。结合实验室血清营养指标对患者出院时、出院1、3个月的营养状况分析,发现两组患者白蛋白、血红蛋白、铁蛋白、转铁蛋白、前白蛋白值在时间因素,时间交互因素和组间因素方面比较,差异均有统计学意义(P<0.05)。说明随时间的推移,两组血清各营养指标值也在相应变化,且因干预方式不同,组别之间差异也有统计学意义,管饲组营养状况优于非管饲组。不难发现,管饲组患者使用肠内营养制剂后,营养状况在饮食指导的基础上有明显改善,利于患者的康复。血红蛋白、总蛋白、白蛋白、前白蛋白、转铁蛋白作为营养状况评价的重要指标[3],受半衰期、代谢、机体免疫、营养状况等多因素影响,所以反映营养状况的敏感程度各异[13]。本研究中非饲组出院1个月血红蛋白、白蛋白值维持在出院时的水平,但总蛋白、前白蛋白、转铁蛋白却在下降,而此时段管饲组血红蛋白、总蛋白、白蛋白、转铁蛋白、前白蛋白呈明显上升趋势,显著优于非管饲组。出院后1~3个月,非管饲组实验室指标不再下降,转铁蛋白、前白蛋白维持在出院1个月的水平,血红蛋白、总蛋白、白蛋白出现上升趋势,同时期的管饲组除白蛋白外,均出现下降趋势,但与非管饲组相比差异还是有统计学意义(P<0.05)。这与张小妮等[5]研究中提到的食管癌患者术后出院3个月内,有或无延续性饮食指导,两组患者白蛋白、血红蛋白、转铁蛋白均随着时间推移指标值呈上升趋势的结果不完全一致。本研究中非管饲组转铁蛋白和前白蛋白在出院后1个月值低于出院时,仅以这两项指标分析,非管饲组患者的营养状况欠佳。查阅文献可知,血清转铁蛋白在肝细胞内合成负责转运血清里的铁,半衰期是8 d,评价短时间内的营养状况灵敏度较高。血清前白蛋白是一种由肝脏合成的负性急性时相蛋白, 半衰期仅为2 d,常被用于评价恶性瘤患者的营养状况[14],Zhang 等[15]发现前白蛋白是影响食管胃交界腺癌手术患者预后的独立因素,前白蛋白降低预示着患者短期内可能会发生营养不良[16]。非管饲组只经口饮食,转铁蛋白和前白蛋白在出院后下降,之后维持在出院1个月的水平,结合NRS2002营养筛查结果,出院1个月营养风险发生率为67.5%,推测患者的营养风险发生率虽然下降,但仍处于营养不良的状态,在此状态下患者的预后可能受影响。出院1个月后转铁蛋白和前白蛋白维持稳定,可见出院1个月内营养状况最差,这与NRS2002营养筛查结果一致。食管癌患者术后正常5~10 d可恢复出院,而食管扩张的黄金期在术后5~30 d[6],患者出院后饮食从半流质逐渐过渡到软食需要时间,食管癌术后1个月是总体健康状况下降的峰值[1],而出院1个月后食管扩张成型,饮食结构稳定,能使营养指标保持平衡。
两组患者出院时营养风险较高,不进行干预可能会加重营养不良。不同干预会出现不一样的结果,本研究中管饲组的营养状况优于非管饲组患者,是因为在出院1个月内给予患者肠内营养制剂支持。口服肠内营养是食管癌患者的首选,但食管癌术后患者可能出现进食误吸或进食后反流,所以推荐经空肠造瘘管使用肠内营养[17]。一方面肠内营养比肠外营养费用低[18],另一方面使用肠内营养,避免了由于长期缺乏食物刺激及激素的调节,肠道运动减弱,而出现肠道黏膜的缺血、萎缩及菌群失调,导致肠源性风险升高[19]。肠内营养与经口进食相结合,共同为患者提供营养的支持,优化患者的生活质量。管饲组只在患者出院1个月后停止肠内营养支持后,出院3个月营养指标除白蛋白外较出院1个月出现下降,所以出院使用肠内营养的持续时间及对患者的营养状况影响有待进一步研究。
综上所述,NRS2002筛查结合实验室血清指标分析,能综合评价食管癌术后患者营养状况,患者出院后1个月内经空肠造瘘管使用肠内营养制剂,能更好地改善患者营养状况,值得推广。
