江门地区0~6个月婴儿发育性髋关节发育异常超声筛查现状与分析
2020-10-13梁锋沛
梁锋沛
广东省江门市妇幼保健院超声科,广东江门 529000
发育性髋关节发育异常(developmental dysplasia of hip,DDH)是儿童骨骼运动系统中发病率较高的疾病,是指髋关节的不稳定到完全脱位的一系列病理过程,多年的研究探讨发现这个过程是可逆的,经过及时的治疗是可以完全达到理想的治愈效果。传统方法是观察大腿和臀部的皮纹是否对称、双下肢长度是否等长、Ortolani 试验阳性、外展试验阳性等进行临床早期诊断髋关节脱位[1],但因股骨头需在6 个月后才能在X 线上显示,不能在早期做出准确诊断。根据6 个月内的髋臼顶与股骨头的主要组织成分是透明软骨,具有良好的透声性,有利于超声探测,而且超声能从不同角度对头臼关系和关节稳定性进行直接静态或动态观察[2],自20 世纪80 年代,奥地利学者Graf 首先利用超声检查DDH[3],显示股骨头与髋臼的关系,对髋关节解剖的病理改变进行精确诊断和分型,对DDH 做到早发现、早诊断,为临床提供精准的治疗方案,在早期可用简便的干预治疗就可以阻碍病情进展,减少晚期手术的发生,减轻家庭经济负担[4],超声筛查DDH 得到广泛的应用推广。本研究对江门地区2432 例0 ~6 个月婴幼儿髋关节超声筛查情况,现报道如下。
1 资料与方法
1.1 一般资料
选取自2017 年6 月~2019 年6 月在我院儿童保健科进行髋关节筛查的0 ~6 月婴儿2432 例,其中男1037 例,女1395 例。
1.2 抽样方法
采用随机整群抽样法选取我院进行超声筛查的婴幼儿,包括髋关节发育监测及DDH 高危因素者,高危因素包括双下肢不等长、臀纹不对称、髋关节外展受限、先天性斜颈、早产儿、臀位产儿、多胎妊娠、家族史等。
1.3 纳入标准
婴儿家长常住江门地区一年及以上,检查超声图像符合Graf 分型标准。
1.4 仪器
采用GE Voluson E6 彩色多普勒超声诊断仪,配套线阵探头,探头频率7.5 ~10MHz。
1.5 方法
婴儿安静侧躺在检查床上,检查侧下肢保持屈髋屈膝姿势,髋关节稍内旋,探头垂直置于股骨头大转子上,进行髋关节冠状切面检查,观察髋臼与股骨头的关系、股骨头内有无出现骨化中心,获得髋关节标准冠状面进行Graf 法测量。股骨头内出现与髂骨体回声相近的直径≥2mm 的斑片状高回声表示股骨头内发生骨化中心(图1)。髋关节标准测量切面应包括三个标志:平直的髂骨体、髂骨下缘( 髂骨到Y 形软骨的过渡部位)、盂唇,切面应能清晰辨认以下七个解剖结构: 股骨头骺板、股骨头、滑膜转折、关节囊、盂唇、髋臼窝顶(软骨性髋臼和骨性髋臼)、骨缘(从髂骨下缘向上,凹面与凸面的转折点)(图2)。

图1 骨化中心示意图
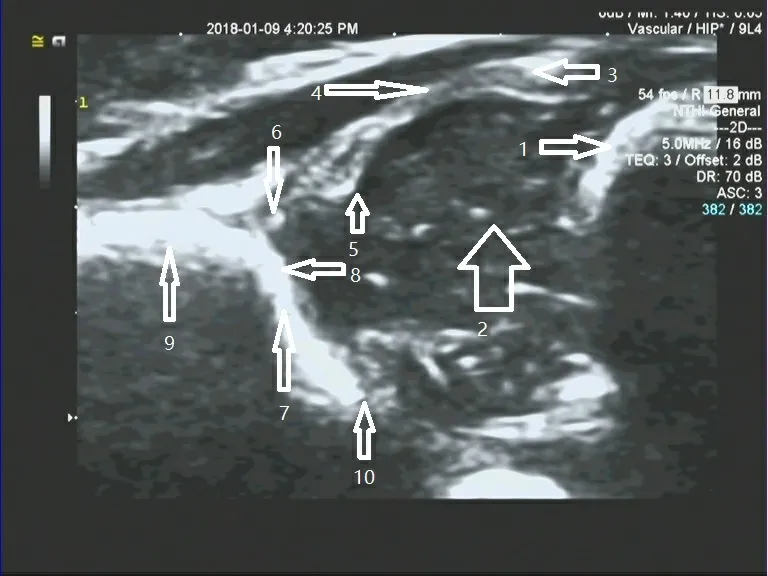
图2 标准切面解剖示意图
1.6 标准切面及测量方法
取得髋关节标准超声图像冻结后放大比例至少1∶1.7,然后以平直的髂骨体作水平直线为基线(A),骨缘与关节盂中央切点连线为软骨顶线(B),骨缘与髋臼窝内髂骨下缘最亮点(髂骨到Y 形软骨的过渡部位)连线为骨顶线(C)。A 线与C 线的夹角为α 角,反映骨性髋臼的发育情况,α 角越大,表示骨性髋臼越深,髋关节越稳定,反之稳定性越差;A 线与B 线的夹角为β 角,反映软骨髋臼的发育情况,β 角越小,表示股骨头大部分被骨性髋臼覆盖,稳定性越好,反之稳定性越差[5]。根据Graf 法[6]分型如下:Ⅰ型:α ≥60°;Ⅱa 型:50°≤α ≤59°,患儿年龄≤3 个月;Ⅱb 型:50°≤α ≤ 59°,患儿年龄>3个月;Ⅱc型:43°≤α≤49°,β≤77°;D型:43°≤ α ≤ 49°,β > 77° ;Ⅲ型:α < 43°,软骨臼顶被挤压到髂骨上方;Ⅳ型:α <43°,软骨臼顶被挤压到髂骨下方。早产儿(胎龄<37 周)先纠正胎龄后再根据Graf 法分型。因为Ⅲ型及Ⅳ属于偏心髋,不能获得Graf 髋关节标准测量切面,角度的测量已不重要,主要分型根据软骨臼顶被推压的形态进行诊断[7]。
1.7 统计学处理
应用SPSS19.0 软件进行分析,计数资料以[n(%)] 表示,采用 χ2检验,计量资料以(x± s)表示,相关性分析采用Pearson 分析。P <0.05 为差异有统计学意义。
2 结果
2.1 筛查一般情况
在2432 例(4864 个)髋关节中,Ⅰ型有4845 个,占99.6%,发育异常的有19 个,占0.4%。发育异常髋关节中Ⅱ a 型 13 个,Ⅱ b 型 2 个,D 型 2 个,Ⅳ型 2 个(见图 3)。
对于Ⅱa 型及Ⅱb 型的15 个髋关节婴儿家长进行健康教育、喂养习惯指导及下肢外展训练等干预后一个月复查,全部转为Ⅰ型,2 个D 型及2 个Ⅳ型髋关节进行Pavlik 吊带治疗定期复查,2 个D 型髋关节逐渐发育成熟,避免了外科手术治疗,2 个Ⅳ型髋关节因早诊断及时进行干预,从而避免可能导致股骨头缺血坏死而进行股骨头置换。
2.2 不同性别的筛查
在 2432 例(4864 个)髋关节,其中男 1037 例(2074 个),女 1395 例(2790 个)。筛查发现的发育异常髋关节中,男2 个,女17 个,髋关节发育异常检出者大多为女婴,男婴和女婴阳性率比较差异有统计学意义(P <0.05)。见表1。

图3 Ⅳ型示意图

表1 不同性别髋关节发育异常阳性率比较[n(%)]
2.3 骨化中心发生率情况
骨化中心在不同月龄中的发生率情况见表2,骨化中心发生率与月龄的关系呈正相关(r=0.996,P < 0.01)。
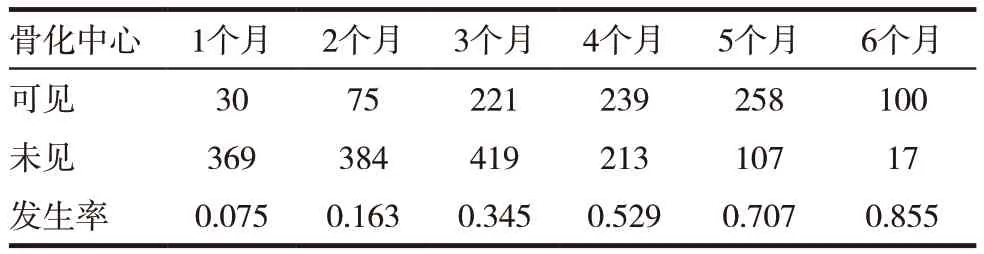
表2 骨化中心发生率情况
2.4 不同性别的骨化中心发生情况
在 2432 例(4864 个)髋关节,其中男 1037 例(2074 个),女 1395 例(2790 个),骨化中心在男婴和女婴中出现不同比较,差异有统计学意义(P <0.05)。见表3。
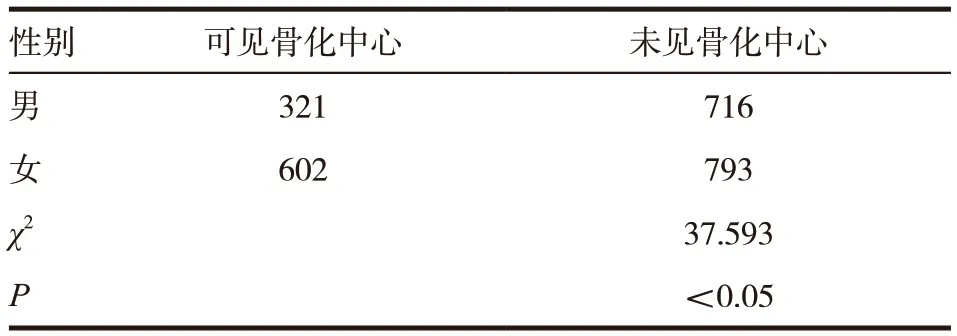
表3 不同性别骨化中心出现情况比较
3 讨论
发育性髋关节异常(developmental dysplasia of hip,DDH)是儿童髋关节脱位、髋关节发育不良的总称,是儿童骨骼关节畸形的主要发病原因,是一种与发育过程有关的髋关节发育性病变。越来越多的学者发现婴儿异常髋关节由于没有得到早期发现和早期治疗,髋关节异常才逐步发展成为髋关节脱位[8],北美骨科年会于1992 年将先天性髋关节脱位(congenital dislocation of the hip,CDH)更名为DDH,由CDH 到DDH 名称的变化,反映了学者们对于该疾病认识的深入,也表明该疾病的多变性和复杂性,早期诊断和早期治疗的共识推动加深对DDH 疾病的认识[9]。
超声波筛查DDH 的发病率差异很大,在世界范围DDH 发病率在0.15% ~2%[10],德国2%,瑞典1%,英国0.7%,而在非洲地区,DDH 几乎不存在[11]。陈博昌等报道从0.337% 到10.9% 不等,新生儿阳性发现率为3.37%[12],初次检查年龄越早,阳性率越高,地区风俗、检查方法、诊断标准等方面影响,所报道的发病率有较大差异,臀位产、羊水过少、阳性家族史、肌性斜颈、捆绑的襁褓式抱养方式是DDH发病的高危因素。
股骨头的骨化是由局部细胞的积聚和新生血管生成,股骨头的骨化中心过大会导致髂骨下缘不能显示时影响Graf 法的标准切面显示,所以婴幼儿的髋关节超声筛查在6 个月内是最佳时间,而且随着月龄的增大,婴儿的脂肪层增厚,图像清晰度降低,相应降低了准确率。对于6 个月及以上婴幼儿的髋关节,有研究认为应以X 线检查为主[13],除非超声仍可清晰显示股骨头与髋臼(Y 形软骨)的关系[14]。股骨头内出现骨化中心提示股骨头发育的成熟,影响骨化中心的出现的因素包括性别、生长发育、宫内体位、喂养方式有关[15],本研究中,骨化中心的发生率在性别中有差异(χ2=37.59,P < 0.05),女性比男性出现骨化中心的比例明显增大,而且随年龄的增长而增高。髋关节发育不良的19 个髋关节中,有18 个未出现骨化中心,占94.7%,仅有一个出现骨化中心,占5.3%。骨化中心在辅助诊断DDH 中提供重要的临床参考。
本研究显示本地区DDH 发病率为0.4%,属于低发病率地区,但表明江门地区仍存在DDH 发病的几率,对13 个Ⅱa 型及2 个Ⅱb 型髋关节进行早期抱养姿势纠正干预治疗,全部趋向发育成熟,而D 型及Ⅳ型的髋关节因早期得到诊断,虽然不得不进行手术,但避免了后期更严重的并发症甚至残疾。超声检查DDH 的目的是尽量在早期采取非手术方式治疗,减少DDH 晚期手术的发生率,而不是减少DDH 的发生[16]。本研究中发现Ⅳ型的婴儿属于双胎妊娠,可能跟宫内空间狭窄受限、相互受压有关,所以多胎妊娠也是DDH 发病的高危因素之一,而传统的襁褓史在本地区已基本消失,观念与普及DDH 高危因素宣传在其中起很大作用。
超声可在早期发现DDH,能有效降低晚期手术,减少残疾发生,而且安全、简便、经济,可随访髋关节发育情况,对提高人口素质、减少儿童残疾有重大意义。
