创伤性骨化性肌炎的SPECT-CT评价
2020-08-03李龙龙张斌青郭会利
李龙龙,王 波,张斌青,郭会利
(1.河南中医药大学,河南 郑州 450046;2.河南省洛阳正骨医院 河南省骨科医院影像中心,河南 洛阳 471002)
创伤性骨化性肌炎是指发生于骨骼系统以外的异位骨化,常继发于创伤或手术。当病灶骨化严重影响关节功能时,手术是唯一的治疗手段[1]。医学影像学检查有助于该病的诊断及病情评估,但目前多采用传统解剖学影像学检查(DR、CT、MRI)[2-3]。随着核医学技术的发展,SPECT-CT融合显像在骨关节疾病中的应用日益增多,而应用于创伤性骨化性肌炎的相关报道较少。回顾性分析2015年1月至2019年1月河南省洛阳正骨医院收治的28例创伤性骨化性肌炎的SPECT-CT资料,探讨SPECT-CT在创伤性骨化性肌炎中的应用价值。
1 资料与方法
1.1 一般资料 28例中,男17例,女11例;年龄16~65岁,平均(34.18±10.75)岁。病灶位于髋关节8例,肘关节7例,肩关节4例,大腿4例,小腿3例,膝关节2例。其中17例有外伤史,7有手术史,2例有脊髓损伤,2例无明显诱因;病程6周~14个月;均经手术病理或6个月以上随访证实。
1.2 仪器与方法 采用Siemens Symbia True Point双探头SPECT-CT扫描仪,配置低能高分辨力平行孔准直器。裂变型钼-锝发生器由北京原子高科股份有限公司提供,MDP为江苏原子医学研究所江原制药厂生产。扫描前患者静脉注射99Tcm-MDP 740~1 110 MBq,3~5 h后行SPECT断层扫描,采集能峰140 keV,窗宽20%,矩阵128×128,放大倍数1,探头旋转360°自动人体轨迹采集,双探头各旋转180°,6°/帧,20 s/帧,连续采集30帧。后行CT扫描,扫描参数:110 kV,50 mA,层厚1.5 mm,层距4 mm,螺距1,矩阵512×512。采用Symbia-T6同机图像融合软件行SPECT与CT图像的融合。
1.3 图像分析 由1位主任医师和2位经验丰富的核医学医师在PACS上共同阅片,观察同机CT、SPECT及SPECT-CT融合图像上病变的影像学特征,并对病变分期及骨化程度进行评价,意见不一致时经协商达成一致。根据病理进程,将创伤性骨化性肌炎的CT表现分为3期:早期,主要为软组织肿胀改变,无钙质沉积;中期,病变由外向内骨化,呈斑片状、絮状、蛋壳样或分层样骨化;晚期,病变几乎完全骨化,边界清,周围水肿消失[2]。骨化程度的SPECTCT评价标准[4]:若显像剂异常浓聚范围局部或全部超过病灶骨化范围,提示骨化未成熟;若骨化团块未见显像剂异常浓聚或浓聚范围小于病灶骨化范围,提示骨化成熟。
2 结果
2.1 CT表现 中期13例,其中7例病灶出现斑片状、絮状稍高密度影,边界欠清(图1a),4例病灶骨化有外周向中心呈高-稍高-等密度的分层现象,2例病灶边缘出现蛋壳样圆弧形钙化;晚期15例,表现为条状、团块状或不规则形的高密度骨块影,边界清楚,邻近骨未见骨质破坏及骨膜反应(图2a,3a),其中9例病灶出现外层为厚的环形致密钙化层,中央镂空。
2.2 SPECT表现 9例无明显显像剂异常浓聚;19例软组织内出现团状放射性显像剂异常浓聚,浓聚程度中央较周缘明显,但无法进行精准的解剖定位。
2.3 SPECT-CT表现 骨化未成熟16例,其中11例显像剂异常浓聚范围局部超过骨化范围(图2b),5例全部超过骨化范围,浓聚程度中央大于周缘(图1b);骨化成熟12例,其中9例骨化病灶内无明显显像剂异常浓聚(图3b),3例异常浓聚范围小于骨化病灶,即骨化病灶周缘无显像剂浓聚而中央浓聚。
2.4 手术及随访结果 16例证实为未成熟骨化性肌炎,随访发现病灶骨化变致密,范围缩小,边界清楚,其中3例SPECT-CT复查示2例显像剂异常浓聚范围明显缩小并小于骨化范围,1例无明显显像剂浓聚。7例行手术治疗,患侧肢体功能明显改善,未见复发;9例行保守治疗,临床症状缓解。
12例证实为成熟骨化性肌炎,其中9例行手术治疗,患侧肢体功能明显改善,未见复发;3例行保守治疗,临床症状缓解,随访6个月以上病灶未见明显增大。
3 讨论
创伤性骨化性肌炎又称局限性骨化性肌炎,是一种自限性的良性非肿瘤性病变[5],多见于青壮年男性。文献[6]报道,该病60%~75%有明确外伤史,好发于肘、肩、膝、大腿、小腿、臀部等肌肉与骨的连接部。创伤性骨化性肌炎的病因机制尚不明确,文献[7]报道与创伤、手术、治疗、活动不当、颅脑或脊髓损伤等因素有关。其临床表现为局部质硬肿物,可迅速增大,多数出现红肿疼痛,后期严重的骨化可引起关节强直、活动功能丧失[8];病理表现有明显的时间规律,早期为创伤后炎症反应、软组织水肿明显,中期病变开始自边缘向中心不断钙化,晚期病变趋于完全骨化。
影像学检查在创伤性骨化性肌炎的诊断与病情评估方面起着重要作用。该病早期影像学表现特异性差,诊断困难;中晚期由于出现钙化,影像学检查结合病史及临床表现不难明确诊断。早、中期治疗以保守治疗为主,晚期如出现严重关节功能障碍,需行手术切除。
严格把握手术时机对创伤性骨化性肌炎的预后十分重要;若在骨化非成熟期行手术治疗,易复发,且在此期行穿刺病理检查易误诊、漏诊,有加速病变进展甚至恶变的可能[2]。目前,主要以X线或CT检查作为判断骨化成熟度的依据,但易受体位摆放及伪影等因素的影响。放射性核素骨显像属于功能影像学,能敏感反映骨质代谢过程,但无法精准解剖定位。SPECT-CT融合显像技术将解剖学影像与功能学影像有机结合,且具备核素骨显像的高敏感性与CT的精准解剖定位优势,可根据骨化病灶显像剂浓聚程度,以及浓聚范围与骨化范围的关系,为创伤性骨化性肌炎骨化成熟度的判断提供更客观、更准确的参考信息,现已越来越多地应用于骨关节疾病的研究和诊断中[9-10]。本研究使用的99Tcm-MDP是一种趋骨性显像剂,主要聚集在骨质代谢活跃的部位。TYLER等[11]曾对创伤性骨化性肌炎中期患者行99Tcm-MDP骨扫描,发现显像剂在病灶处有明显浓聚。创伤性骨化性肌炎中期病变中含有大量的成骨细胞及未成熟的胶原成分,骨质代谢活跃,骨显像表现为大量显像剂异常浓聚,此为创伤性骨化性肌炎核素骨显像的原理;当病变晚期趋向完全骨化、骨质代谢趋于稳定时,显像剂浓聚则降低直至不浓聚。本研究表明,创伤性骨化性肌炎的显像剂浓聚在不同的骨化时期具有一定的特征性表现,即骨化未成熟时,显像剂浓聚范围全部或局部超过骨化范围;骨化成熟时,显像剂浓聚范围小于骨化范围或无异常浓聚,与既往研究[12]结论一致。由于创伤性骨化性肌炎中后期病理变化复杂,创伤、渗出、炎性增生、异位骨化可同时并存,骨化病灶的形态复杂多样,增加了解剖学影像观察的难度,易导致对骨化成熟度的错误判断。本研究CT示晚期15例,而SPECT-CT融合图像显示骨化成熟12例,3例改变了骨化程度的判断,这为临床治疗提供了更可靠的依据。
综上所述,创伤性骨化性肌炎是常见的创伤后并发症,也是关节损伤后功能障碍的重要原因。手术切除是改善关节功能的唯一方法,但易复发。SPECTCT检查在病灶骨化成熟的判断方面具有优势,可为临床选择适当的手术时机提供可靠依据,减少术后复发,值得临床推广应用。
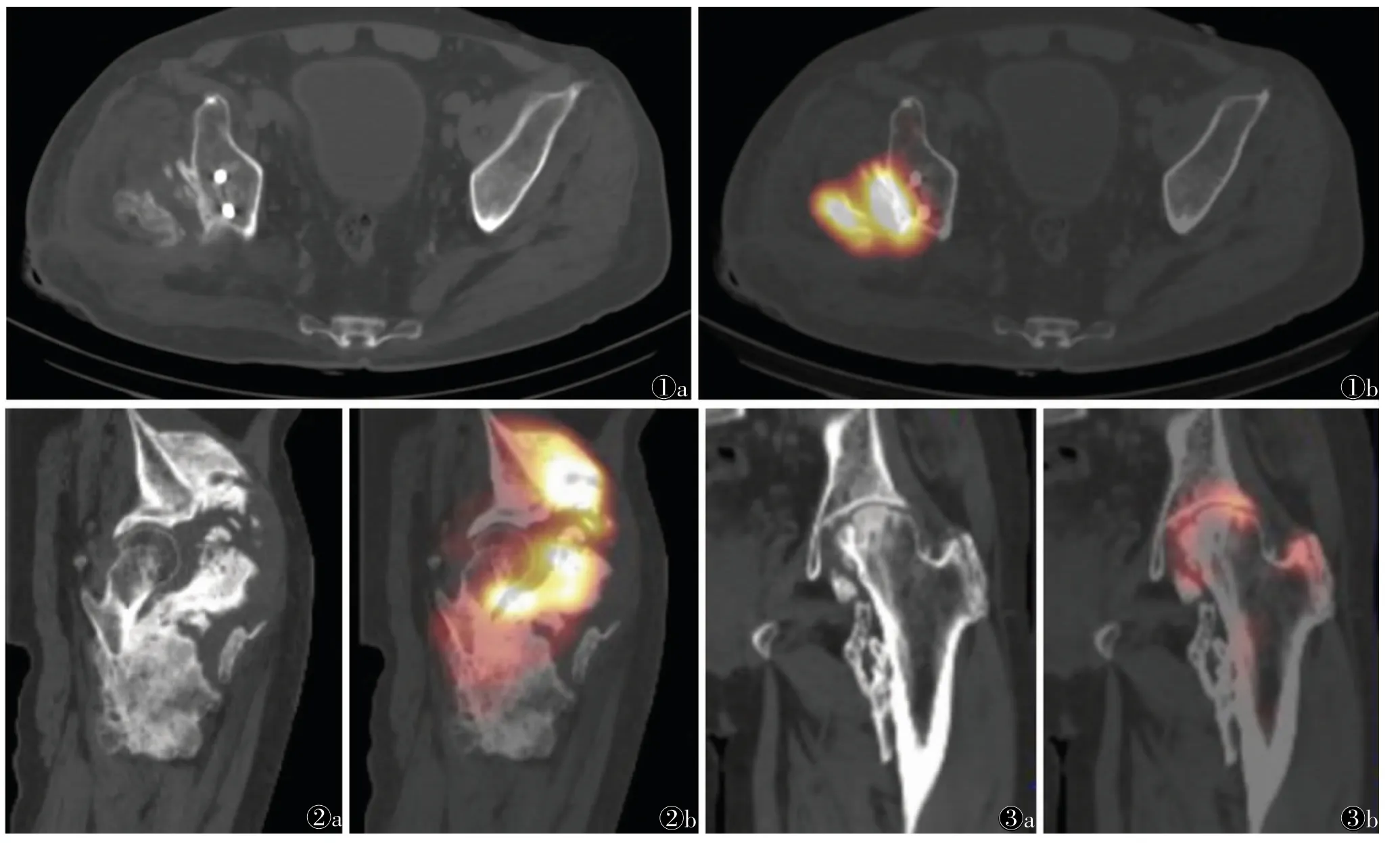
图1 男,65岁,未成熟创伤性骨化性肌炎图1a CT横断面示右髂骨外侧软组织肿胀,内见多发斑片状骨质密度影图1b SPECT-CT融合图像示显像剂异常浓聚范围大于骨化灶图2 男,44岁,未成熟创伤性骨化性肌炎图2a CT矢状面示左髋关节及股骨上段前侧见不规则块状骨质密度影图2b SPECT-CT融合图像示显像剂浓聚范围局部超过骨化范围,提示骨化未成熟图3 男,51岁,成熟创伤性骨化性肌炎图3a CT冠状面示左髋关节周围见散在不规则骨质密度影图3b SPECT-CT融合图像示骨化灶内无放射性显像剂浓聚,提示骨化成熟
