良性阵发性位置性眩晕与骨密度的研究
2020-09-25崔丽萍董文荣
李 云,崔丽萍,董文荣 ,郑 飞
(1.河北省石家庄市第三医院耳鼻喉科,河北 石家庄 050011; 2.河北省石家庄市第三医院放射科,河北 石家庄 050011)
良性阵发性位置性眩晕(benign paroxysmal positional vertigo, BPPV)是指当头部运动到一个特定位置引发的短暂性眩晕,俗称“耳石症”,是周围性眩晕中最常见的疾病,占外周性眩晕的20%~30%,女性多见[1-2],随年龄增大发病率逐渐增加[3]。BPPV是导致眩晕的常见疾病之一,在前庭周围性眩晕中居首位。BPPV是一种自限性的疾病,大部分可通过手法复位治愈,但有10%~30%患者复发,并且BPPV发作时多表现为视物旋转,容易造成恐慌、焦虑等[4],个人和社会经济负担非常大[1]。头部外伤、梅尼埃病、突发性聋、中耳疾病等是BPPV的发病诱因,但大多数为原发性BPPV,50%~70%原因不明[1]。目前对于BPPV发病机制的研究在国内外都是热点问题,尤其是近几年,对BPPV和骨质疏松关系的研究越来越关注[5]。骨质疏松可以表现为骨组织中骨量丢失,也可以表现为骨组织微结构遭到破坏。导致骨质疏松的原因有很多,如年龄增长、钙调节激素及甲状旁腺素分泌失调等。Vibert等[6]研究发现,老年女性BPPV患者骨密度(bone mineral density,BMD)T值远低于同年龄健康女性。但在不同年龄、初发和复发BPPV与BMD的关系尚不明确。本研究旨在探讨不同性别、不同年龄BPPV患者BMD的变化规律及BMD对BPPV的影响。报告如下。
1 资料与方法
1.1一般资料 选取2018年6月—2019年11月河北省石家庄市第三医院耳鼻咽喉科收治的BPPV患者105例为试验组,均符合中华医学会耳鼻咽喉科学分会制定的诊断标准[7]。男性24例,女性81例,年龄33~86岁,平均(56.69±10.81)岁;体重指数24.30±3.10;均为单侧发病,累及后半规管74例,水平半规管31例(29.52%);水平半规管BPPV患者中管石症25例(80.65%),嵴顶结石症6例(19.35%)。并发高血压46例,高脂血症22例,糖尿病20例,听力(受损)25例。排除标准:①有中耳炎、梅尼埃病、突发性聋等中耳、内耳疾病者;②有典型BPPV病史,但无位置性眼震者;③有头部外伤史、噪声接触史、偏头痛继发BPPV者;④有严重颈椎病、脑卒中及重要脏器器质性疾病者(如慢性肝病、慢性肾功能衰竭等);⑤长期口服激素或接受抗骨质疏松治疗者。另选择同期在体检中心体检的性别、年龄与试验组相匹配的健康体检者108例为对照组,近1年内无眩晕发作的病史,也无平衡相关疾病病史。男性33例,女性75例,年龄35~83岁,平均(55.18±11.08)岁;体重指数24.42±3.01;并发高血压40例,高脂血症29例,糖尿病29例,听力(受损)22例。2组性别、年龄、体重指数、并发症差异无统计学意义(P>0.05)。具有可比性。
本研究经医院伦理委员会批准通过,所有受试者均知情同意并签署知情同意书。
1.2方法 所有受试者均进行耳鼻喉科常规专科检查,行眼震视图检查及位置试验,排除前庭神经炎,确诊BPPV,行全身BMD测定(双能X线吸收法,采用T-值评分计算),了解患者骨质疏松的情况,分析不同性别、不同年龄全身BMD T值变化规律。
1.2.1耳鼻喉专科检查 采集基本信息,行耳纤维内窥镜检查;常规神经学查体。采用Itera型纯音听力计(丹麦Madsen公司),测试双耳125 Hz~8 kHz的纯音听阈,测试在标准隔声屏蔽室内进行,保证室内环境噪声≤30 dB;采用OTOflex100型声导抗仪,用频率为226 Hz的探测音测试鼓室导抗图。
1.2.2位置试验及眼震视图检查 采用Chartr 200(丹麦Otometrics公司)前庭功能检测仪,作眼震记录,检查内容:①自发眼震试验;②眼视动系统试验,凝视试验、扫视试验、视动试验和视跟踪试验;③位置试验[8],包括Dix-Hallpike体位试验和Roll-Test试验;④温度试验和固视抑制试验。结果判定标准:自发性眼震、位置性眼震异常为慢相角速度>7 °/s;视跟踪试验中Ⅰ型、Ⅱ型曲线为正常曲线,Ⅲ型、Ⅳ型曲线为异常曲线;扫视试验正常曲线为光滑规则的方波,过冲或欠冲为异常曲线;视动试验出现左右对称性眼震为正常结果,异常结果为视动性眼震减弱、紊乱或左右不对称;温度试验主要检测自发性眼震慢相角速度和位置性眼震慢相角速度,异常结果为一侧半规管轻瘫>24%,优势偏向>30%[9]。前庭功能检查由耳鼻咽喉科同一位有眩晕诊治经验的医生完成。
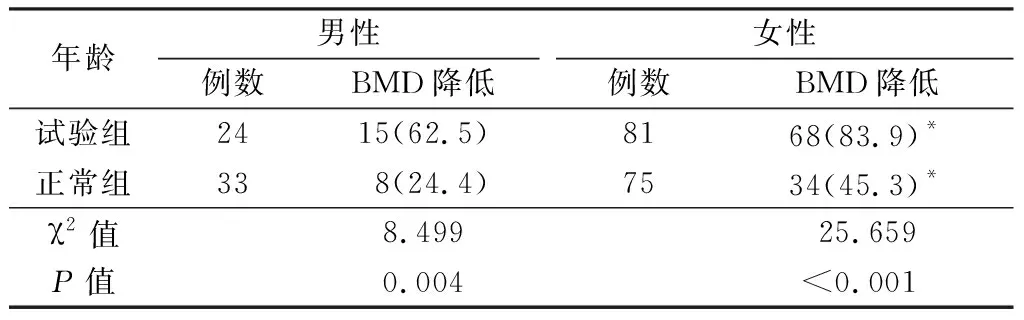
1.2.3BMD 采用美国Hologic双能X线BMD仪(Discovery Wi型号)行全身BMD检查(由专业技术人员进行检测),以T值计量。T值反映的是被检者体内骨矿含量、骨强度及骨结构的情况,以g/cm2为单位。根据原发性骨质疏松诊治指南,确定骨量正常为T值≥-1.0 g/cm2,骨量减低为T值-2.5 g/cm2 1.3统计学方法 应用SPSS 21.0统计软件分析数据。计数资料比较采用χ2检验;计量资料比较采用t检验;危险因素分析采用多因素Logistic回归分析。P<0.05为差异有统计学意义。 2.12组不同性别BMD T值比较 对照组BMD T值为(-0.860±1.099),试验组BMD T值为(-2.120±1.194),试验组BMD T值低于对照组,差异有统计学意义(t=8.018,P<0.001)。男性和女性试验组BMD T值均低于对照组,2组女性BMD T值均低于男性,差异有统计学意义(P<0.01),见表1。 表1 2组不同性别BMD T值比较Table 1 Comparison of bone mineral density T-values between two groups of different genders 表1 2组不同性别BMD T值比较Table 1 Comparison of bone mineral density T-values between two groups of different genders 年龄男性例数BMD T值女性例数BMD T值试验组24-1.667±1.32581-2.254±1.126*正常组33-0.573±0.98575-0.987±1.128*t值3.5777.020P值0.001 <0.001 *P值<0.05与男性比较(t检验) 2.22组不同年龄BMD T值比较 2组按年龄分为≤40岁、41~50岁、51~60岁、61~70岁、≥71岁。41~50岁、51~60岁、61~70岁和≥71岁试验组BMD T值低于对照组,差异有统计学意义(P<0.05或P<0.01),≤40岁试验组和对照组BMD T值差异无统计学意义(P>0.05)。随年龄增加,2组BMD T值呈降低趋势,差异有统计学意义(P<0.05)。见表2。 表2 2组不同年龄段BMD T值比较 Table 2 Comparison of bone mineral density T-values between two groups at different ages 表2 2组不同年龄段BMD T值比较 Table 2 Comparison of bone mineral density T-values between two groups at different ages 组别≤40岁例数BMD T值41~50岁例数BMD T值51~60岁例数BMD T值61~70岁例数BMD T值≥71岁例数BMD T值试验组4-0.850±2.10625-1.396±0.91841-2.005±1.04125-2.812±1.04010-3.180±0.467对照组80.050±1.14531-0.219±0.89937-0.811±0.79524-1.621±0.8518-2.200±1.112t值0.9804.8245.6444.3782.536P值0.350<0.001<0.001<0.0010.022 2.32组不同性别BMD降低发生率比较 对照组BMD降低(骨量减少和骨质疏松)42例(38.89%),试验组BMD降低83例(79.05%),试验组BMD降低发生率高于对照组,差异有统计学意义(χ2=35.413,P<0.001)。男性和女性试验组BMD降低发生率均高于对照组,2组女性BMD降低发生率均高于男性,差异有统计学意义(P<0.01),见表3。 表3 2组不同性别BMD降低发生率比较Table 3 Comparison of incidence of bone mineral density reduction between two groups of different genders (例数,%) 2.42组不同年龄BMD降低发生率比较 41~50岁、51~60岁、61~70岁和≥71岁试验组BMD降低发生率高于对照组,差异有统计学意义(P<0.05或P<0.01),≤40岁试验组和对照组降低发生率差异无统计学意义(P>0.05)。见表4。 2.5多因素Logistic回归分析 以BPPV(是=1,否=0)为因变量,以BMD T值(≤-2.5 g/cm2=0,>-2.5 g/cm2~<-1.0 g/cm2=1,≤-2.5 g/cm2=2)为自变量,进行多因素Logistic回归分析,结果显示,BMD降低是BPPV的危险因素(P<0.05)。见表5。 表4 2组不同年龄BMD降低发生率比较Table 4 Comparison of incidence of bone mineral density reduction in two groups at differernt ages (例数,%) 表5 BPPV的多因素Logistic回归分析Table 5 Multivariate logistic regression analysis of BPPV 近一百多年,学者们一直致力于BPPV病因和发病机制的研究,提出了“管石症”理论和“嵴帽结石症”理论,耳石从囊斑脱落是这2种理论的生理基础。耳石是人体位置觉感受器,存在于内耳的椭圆囊斑和球囊斑上,是碳酸钙结晶,含有少量的有机质[11]。当耳石脱落掉入半规管内,此时头位发生改变,可导致耳石颗粒在内淋巴液内流动,耳石本身的质量可以造成重力作用,从而对壶腹嵴产生兴奋性刺激,引发眼震和眩晕,发生BPPV[12]。耳石脱落可能与耳石退化加速、吸收能力降低及耳石稳定性降低有关系[13],激素水平改变、钙代谢紊乱及骨质疏松等是易患因素[14]。Vibert等[6]测量32例老年女性BPPV患者的BMD T值,并与健康女性比较,结果显示,BPPV患者BMD T值显著低于健康对照组,提示BPPV患者存在骨代谢异常。目前多数研究提示BPPV发生与BMD降低存在相关性[15]。本研究,BMD T值在-0.25~-1.0 g/cm2之间患BPPV的风险是BMD T值≥-1.0 g/cm2的4.241倍,当BMD T值降到-0.25数g/cm2以下患BPPV的风险是BMD T值≥-1.0 g/cm2的9.692倍,BMD T值是BPPV的危险因素。 本研究结果表明,41~50岁、51~60岁、61~70岁和≥71岁试验组BMD T值低于对照组,差异有统计学意义(P<0.05或P<0.01),≤40岁试验组和对照组BMD T值差异无统计学意义(P>0.05)。随着年龄增加2组BMD T值呈降低趋势(P<0.05)。男性和女性试验组BMD降低发生率均高于对照组,差异有统计学意义(P<0.01),男性和女性试验组BMD T值均低于对照组,2组女性BMD T值均低于男性,差异有统计学意义(P<0.01)。BPPV组女性在50岁以后BMD T值降低最明显,提示雌激素缺乏会影响正常骨代谢[16],其机制可能为雌激素水平降低导致钙不足,引起骨骼钙吸收降低,出现骨质疏松或破骨细胞活化,其产生的核因子κB受体激动剂增加,加快骨吸收进程[17]。此外甲状旁腺也会由于雌激素缺乏出现继发功能亢进,这会使骨钙的代谢出现异常。耳石酷似骨组织,和人体内的骨头一样含99% 钙离子,由于耳石为钙储存库,为保持钙平衡,耳石会根据钙离子浓度变化而吸收,当钙离子减少时,会增加钙的吸收,从而使内淋巴液的钙离子浓度增加,使脱落耳石的溶解能力下降[18];且由于雌激素缺乏,会使耳石内部结构出现紊乱,或使耳石间的联系功能紊乱,使黏附于胶状质的功能亦出现异常[19]。这表明钙在耳石形成及维持过程中起主要作用。 总之,BPPV患者BMD T值比较低,并且随年龄增加,BMD T值降低发生越普遍、越严重,并且女性多于男性。因此测量BPPV患者BMD T值,有助于病因的分析;BMD T值降低患者给予抗骨质疏松药物治疗,可预防BPPV的发生[20];并且可预防骨质疏松BPPV患者在复位过程中骨折的发生。但本研究对照组的选择存在局限性,结果可能存在一定偏差,后期需要进行更严格的选样、大样本量及多中心的研究,进一步阐明BMD水平与BPPV发生和复发的关系,从而为BPPV的综合诊治提出更多的思路。2 结 果




3 讨 论
