2019年复旦大学附属华山医院细菌耐药性监测
2020-09-24韩仁如郑永贵蒋晓飞胡付品
韩仁如, 郑永贵, 杨 洋, 郭 燕, 董 栋, 蒋晓飞, 胡付品
近年来,随着抗菌药物在临床的广泛应用,多重耐药菌株出现和流行,给临床抗感染治疗带来极大挑战。不同地区和不同人群中耐药细菌的流行分布存在差异,了解不同地区或不同医院细菌耐药性情况,对指导临床合理用药以及控制耐药细菌传播具有重要意义。现将复旦大学附属华山医院2019年细菌耐药监测结果进行分析,报道如下。
1 材料与方法
1.1 材料
1.1.1 细菌 收集2019年1月1日-12月31日我院临床分离菌株,剔除同一患者分离的重复菌株,共5 176株。
1.1.2 培养基 药物敏感性试验采用Mueller-Hinton(MH)琼脂,肺炎链球菌及各组链球菌使用含5%脱纤维羊血MH琼脂,流感嗜血杆菌采用嗜血杆菌属培养基(HTM)加SR0158营养补充剂。上述培养基均为英国OXOID公司商品。
1.1.3 抗菌药物 抗菌药物纸片购自美国BBL公司或英国OXOID公司。
1.2 方法
1.2.1 抗菌药物敏感性试验(以下简称药敏试验) 采用VITEK 2-Compact全自动微生物鉴定系统及配套的鉴定药敏卡(中国定制药敏卡P639和N335)进行细菌鉴定及最低抑菌浓度(MIC)测定。另外,基于上海市细菌耐药监测统一技术方案的补充试验,采用2019年美国临床和实验室标准化协会(CLSI)推荐的纸片扩散法检测细菌对补充药物的敏感性。金黄色葡萄球菌(金葡菌)ATCC 25923(纸片法)、大肠埃希菌ATCC 25922、铜绿假单胞菌ATCC 27853、肺炎链球菌ATCC 49619和流感嗜血杆菌ATCC 49247为药敏试验质控菌株。判断标准参照2019年CLSI M100第29版推荐的折点标准[1],其中磷霉素的判断标准仅针对尿标本分离的大肠埃希菌和粪肠球菌。替加环素对肠杆菌科细菌的判断标准按美国FDA推荐的折点标准(MIC≤2 mg/L敏感,MIC≥8 mg/ L耐药)。多黏菌素对肠杆菌科细菌的判断标准参考CLSI流行病学界值(MIC≤2 mg/L为野生株,MIC≥4 mg/L为非野生株)。
1.2.2 克林霉素诱导耐药试验(D试验) 葡萄球菌用VITEK 2-Compact P639药敏卡进行D试验。
1.2.3 特殊耐药表型检测 对厄他培南、亚胺培南、美罗培南和多利培南等碳青霉烯类抗生素中任何一种耐药的肠杆菌科细菌即为碳青霉烯类耐药肠杆菌科细菌(CRE),而对于变形杆菌属、摩根菌属、普罗威登菌属,参考除亚胺培南外的其他碳青霉烯类抗生素的敏感性。
1.2.4 数据统计分析 采用WHONET 5.6 软件进行数据统计分析。
2 结果
2.1 细菌分布
2019年共分离到5 176株临床非重复菌株,其中革兰阳性菌1 464株,占28.3%,革兰阴性菌3 712株,占71.7%。住院和门急诊患者分离的菌株分别占75.4%和24.6%。标本来源为呼吸道标本(38.3%)、尿液(28.8%)、血液(9.1%)、伤口脓液(6.2%)、脑脊液(1.8%)、其他无菌体液(5.5%)、生殖道分泌物(1.7%)、粪便(1.3%)、其他来源标本(7.4%)。革兰阳性球菌中最多见者依次为肠球菌属(40.0%)、金葡菌(31.9%)、凝固酶阴性葡萄球菌(14.9%)(只包括血液、脑脊液等无菌体液分离菌)和链球菌属(12.7%)。肠杆菌科细菌占所有分离菌株的43.0%(2 224/5 176),其中最多见者依次为大肠埃希菌(38.5%)、肺炎克雷伯菌(37.1%)、奇异变形杆菌(5.8%)和阴沟肠杆菌(3.2%)。不发酵糖革兰阴性杆菌占所有分离菌株的27.5%(1 422/5 176),其中最多见者依次为铜绿假单胞菌(37.8%)、鲍曼不动杆菌(25.0%)和嗜麦芽窄食单胞菌(20.6%)。主要菌种分布见表1。
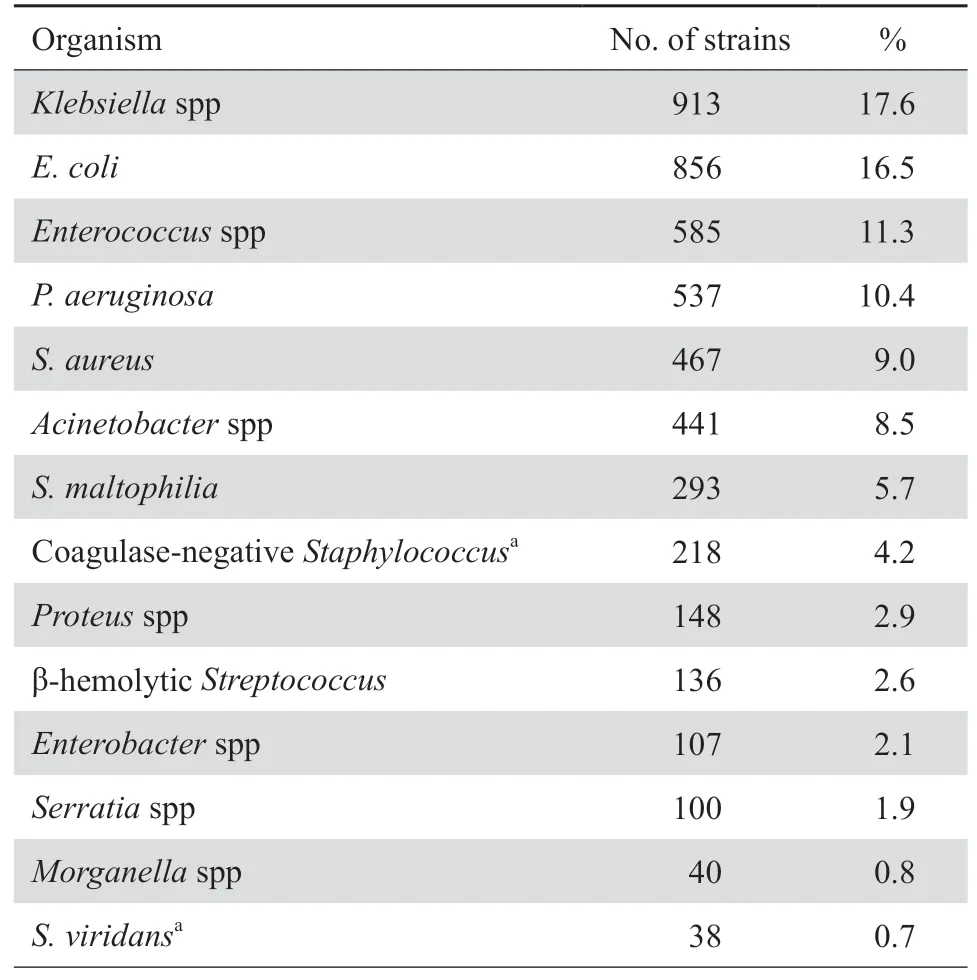
表1 2019年临床分离菌的分布Table 1 Distribution of bacterial species in 2019
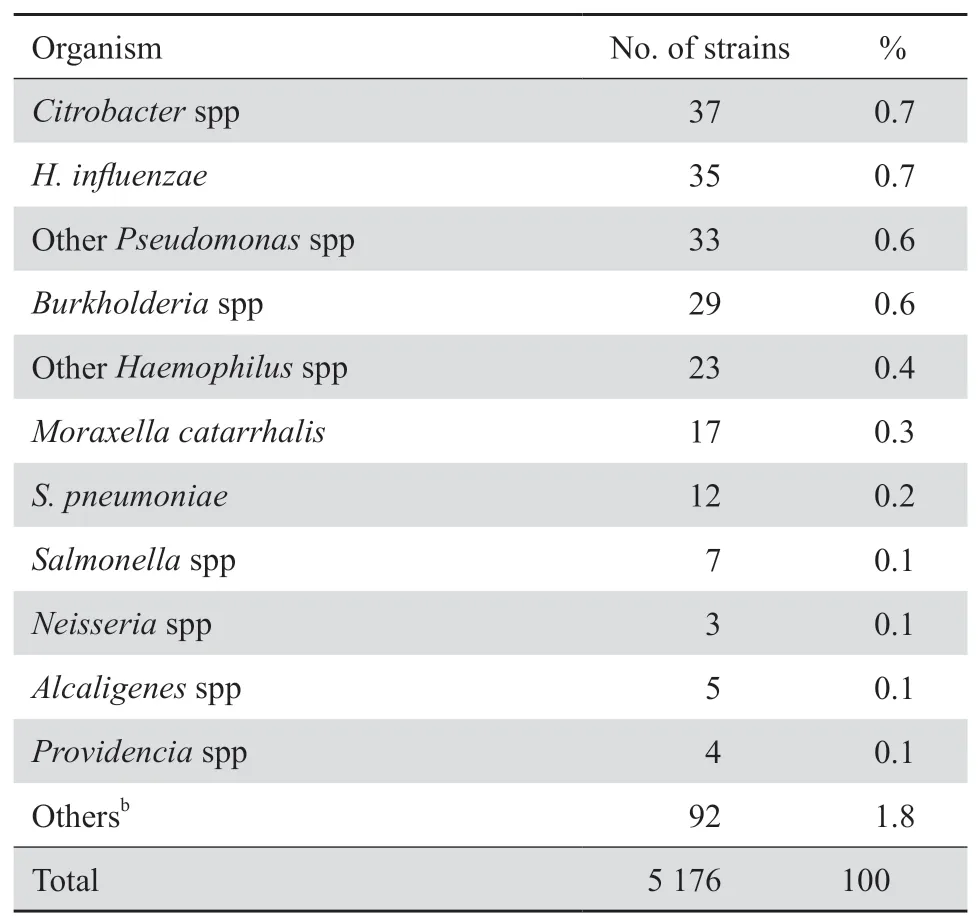
表1(续)Table 1(continued)
2.2 革兰阳性菌对抗菌药物的耐药率和敏感率
2.2.1 葡萄球菌属 金葡菌中甲氧西林耐药株(MRSA)检出率为50.1%,凝固酶阴性葡萄球菌中甲氧西林耐药株(MRCNS)检出率为77.5%。MRSA主要来自神经外科(16.4%)、重症监护室(14.2%)、门诊(10.3%)和皮肤科(8.6%),标本主要来源于呼吸道(5 7.3%)、创伤口(10.3%)和血液(7.8%)。
MRSA和MRCNS对氨基糖苷类、氟喹诺酮类和大环内酯类药物耐药率均分别超过甲氧西林敏感金葡菌(MSSA)和甲氧西林敏感凝固酶阴性葡萄球菌(MSCNS)。见表2。但MRSA对甲氧苄啶-磺胺甲唑的耐药率低于MSSA(4.7%对10.4%)。MRCNS对甲氧苄啶-磺胺甲唑和利福平的耐药率明显高于MRSA(25.5%对4.7%,7.3%对0.4%),对庆大霉素、莫西沙星和克林霉素的耐药率明显低于MRSA(27.9%对42.9%,45.5%对60.1%,29.1%对60.3%);金葡菌和凝固酶阴性葡萄球菌对替考拉宁和头孢洛林(凝固酶阴性葡萄球菌除外)高度敏感,耐药率低于1%。葡萄球菌属中未发现对利奈唑胺和万古霉素耐药菌株。克林霉素诱导耐药菌株在葡萄球菌属中的检出率为21.0%(152/685),在金葡菌和凝固酶阴性葡萄球菌中的检出率分别为21.2%(99/467)和20.6%(45/218)。见表2。
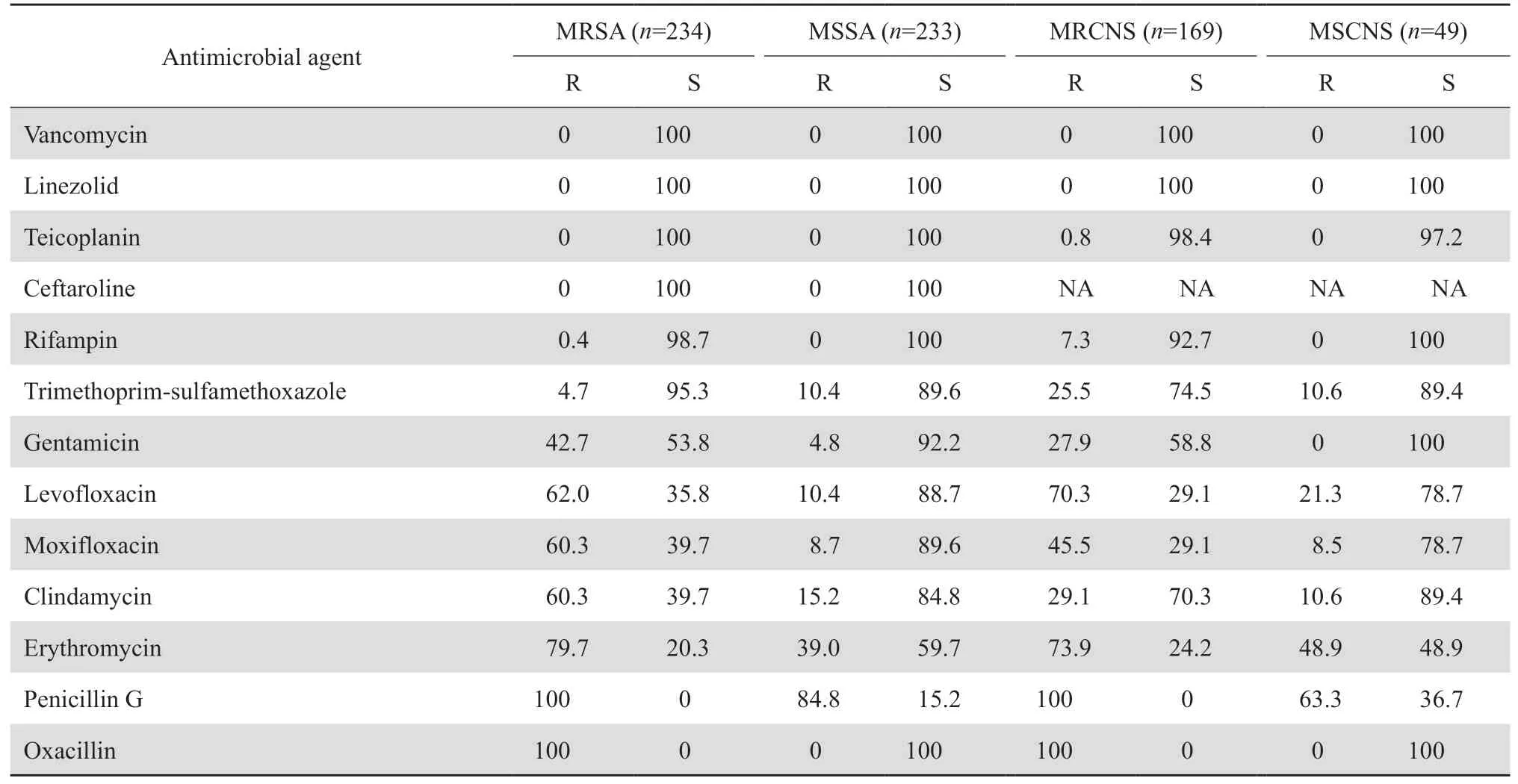
表2 葡萄球菌属细菌对抗菌药物的耐药率和敏感率Table 2 Susceptibility of Staphylococcus to antimicrobial agents(%)
2.2.2 肠球菌属 585株肠球菌属中,粪肠球菌占48.9%,屎肠球菌占45.0%。粪肠球菌对多数测试药物的耐药率显著低于屎肠球菌。粪肠球菌对左氧氟沙星、高浓度庆大霉素和红霉素的耐药率较高,分别为31.1%、40.0%和61.7%,对其他测试药物耐药率均低于7%。屎肠球菌除对替考拉宁耐药率低于1%,对除万古霉素、利奈唑胺以外的其他测试药物的耐药率均超过50%。肠球菌中均未发现利奈唑胺和万古霉素耐药菌株。见表3。
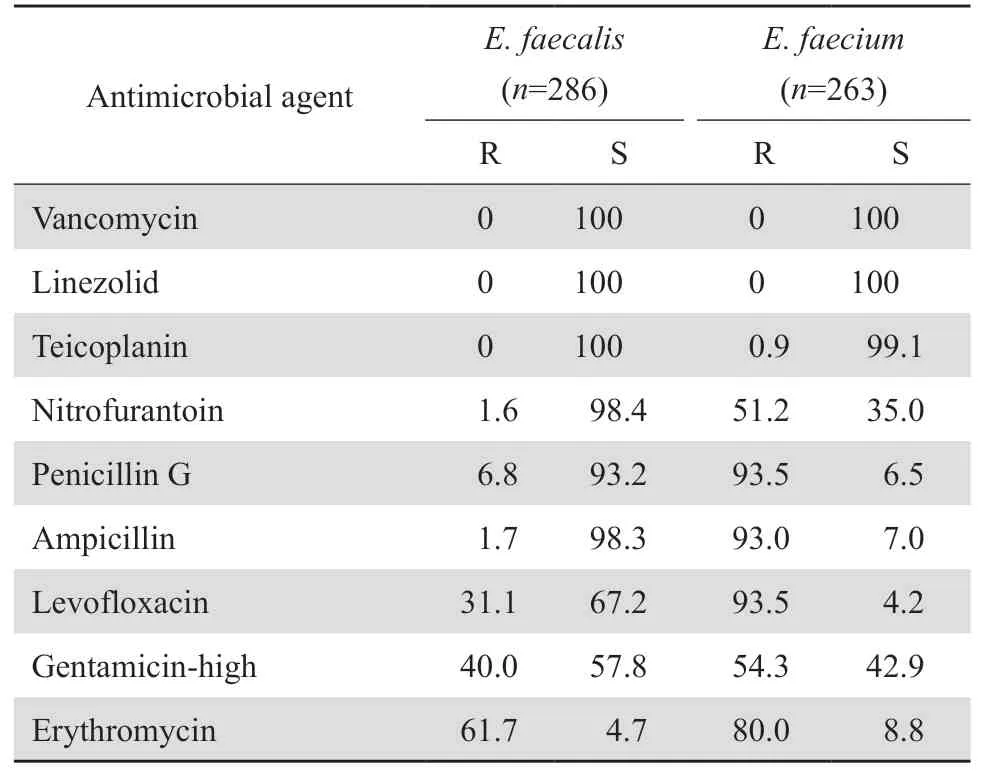
表3 肠球菌属细菌对抗菌药物的耐药率和敏感率Table 3 Susceptibility of Enterococcus species to antimicrobial agents(%)
2.2.3 链球菌属 186株链球菌属中A组链球菌7株(3.8%)、B组链球菌79株(42.5%)、C组链球菌32株(17.2%)和其他链球菌18株(9.7%)。分离自血液或脑脊液等无菌体液标本中的草绿色链球菌38株(20.4%)。各组β溶血链球菌对青霉素和头孢噻肟的耐药率均为0,对红霉素和克林霉素的耐药率均≥45.5%;尤以A组β溶血链球菌对红霉素和克林霉素的耐药率最高,分别为6/7和5/7;B组β溶血链球菌是3组β溶血链球菌中对左氧氟沙星耐药率最高者,为44.2%。草绿色链球菌对青霉素和头孢噻肟的耐药率分别为3.1%和5.4%。12株肺炎链球菌均分离自成人,均为非脑膜炎分离株。药敏试验结果显示,该12株肺炎链球菌对左氧氟沙星的耐药率低,仅为8.3%,而对克林霉素和红霉素耐药率高达83.3%和91.7%。链球菌属中均未发现万古霉素和利奈唑胺耐药株。见表 4。
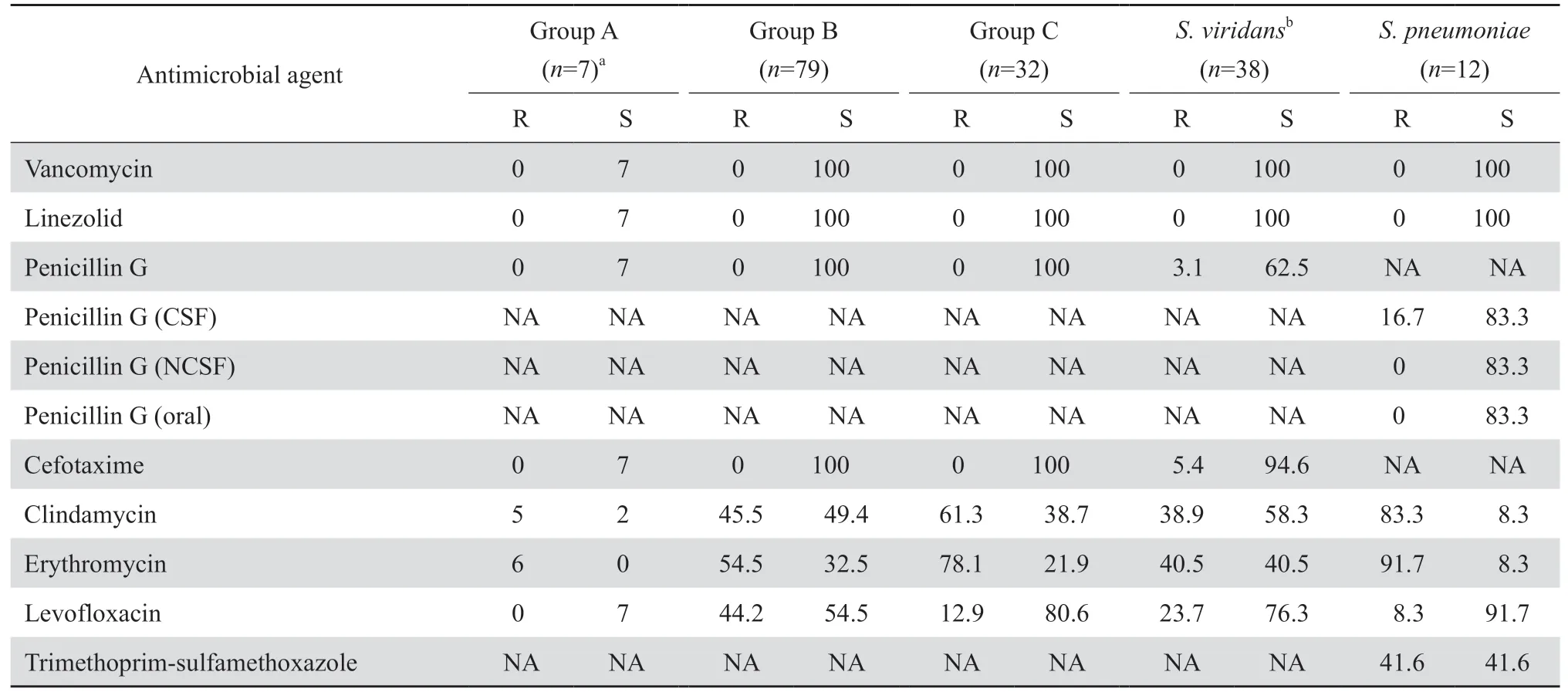
表4 链球菌属细菌对抗菌药物的耐药率和敏感率Table 4 Susceptibility of Streptococcus species to antimicrobial agents(%)
2.3 革兰阴性菌对抗菌药物的耐药率和敏感率
2.3.1 肠杆菌科细菌 不同肠杆菌科细菌对常见抗菌药物的耐药率和敏感率见表5。大肠埃希菌、克雷伯菌属和变形菌属对头孢噻肟的耐药率较高,分别为58.2%、60.0%和52.5%。大肠埃希菌对环丙沙星、左氧氟沙星和甲氧苄啶-磺胺甲唑的耐药率高,均超过50%;对亚胺培南、美罗培南和阿米卡星高度敏感,耐药率均低于3%。尿液标本中分离出的大肠埃希菌对磷霉素和呋喃妥因的耐药率较低,分别为11.4%和8.0%。克雷伯菌属对头孢吡肟、庆大霉素、环丙沙星、左氧氟沙星和甲氧苄啶-磺胺甲唑的耐药率均接近或超过50%。除克雷伯菌属和沙雷菌属对亚胺培南和美罗培南的耐药率高,其他菌属对两种碳青霉烯类药物非常敏感,耐药率低于16%。不同肠杆菌属均对多黏菌素B和替加环素敏感,耐药率低于15%。
CRE在肠杆菌科细菌中的检出率为20.4%(453/2 224),其中以肺炎克雷伯菌(78.1%,354/453)为主,其次是黏质沙雷菌(6.2%,28/453)和大肠埃希菌(5.5%,25/453)。碳青霉烯类耐药的肺炎克雷伯菌和大肠埃希菌占各自菌种的42.9%(354/826)和2.9%(25/856)。CRE的标本来源主要为呼吸道(57.8%)、尿液(19.9%)和血液(7.9%);分离科室来源最多见者依次为神经外科(21.4%)、重症监护室(19.2%)和感染科(18.3%)。CRE对多数测试药物耐药率高,但对替加环素和多黏菌素B敏感,耐药率分别为17.6%和5.5%。见表5。
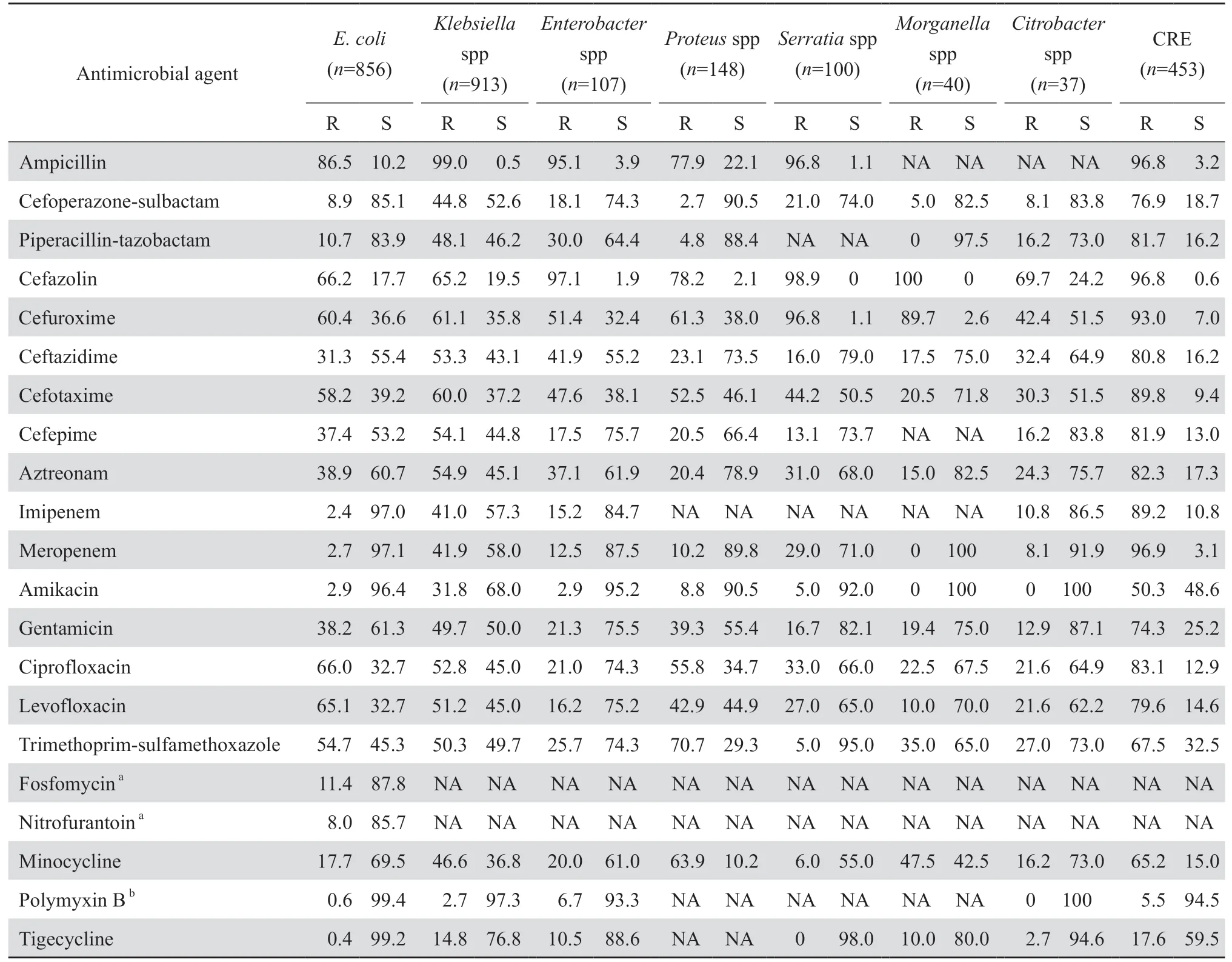
表5 肠杆菌科细菌对抗菌药物的耐药率和敏感率Table 5 Susceptibility of Enterobacteriaceae species to antimicrobial agents(%)
2.3.2 不发酵糖革兰阴性杆菌 铜绿假单胞菌对亚胺培南和美罗培南的耐药率分别为41.9%和3 2.2%,对哌拉西林-他唑巴坦、头孢吡肟、阿米卡星和多黏菌素B的耐药率最低,为3.6%~8.4%。不动杆菌属对亚胺培南和美罗培南的耐药率高,分别为67.5%和68.1%;对多黏菌素B和替加环素的耐药率低,分别为3.3%和7.5%;对其他多数测试药物的耐药率超过50%。嗜麦芽窄食单胞菌对CLSI推荐的左氧氟沙星、甲氧苄啶-磺胺甲唑以及米诺环素等耐药率均低于10%。洋葱伯克霍尔德菌对CLSI推荐的左氧氟沙星、甲氧苄啶-磺胺甲唑和米诺环素等抗菌药物耐药率均 ≤5.3%;对美罗培南和头孢他啶的耐药率分别为16.7%和12.5%,见表6。
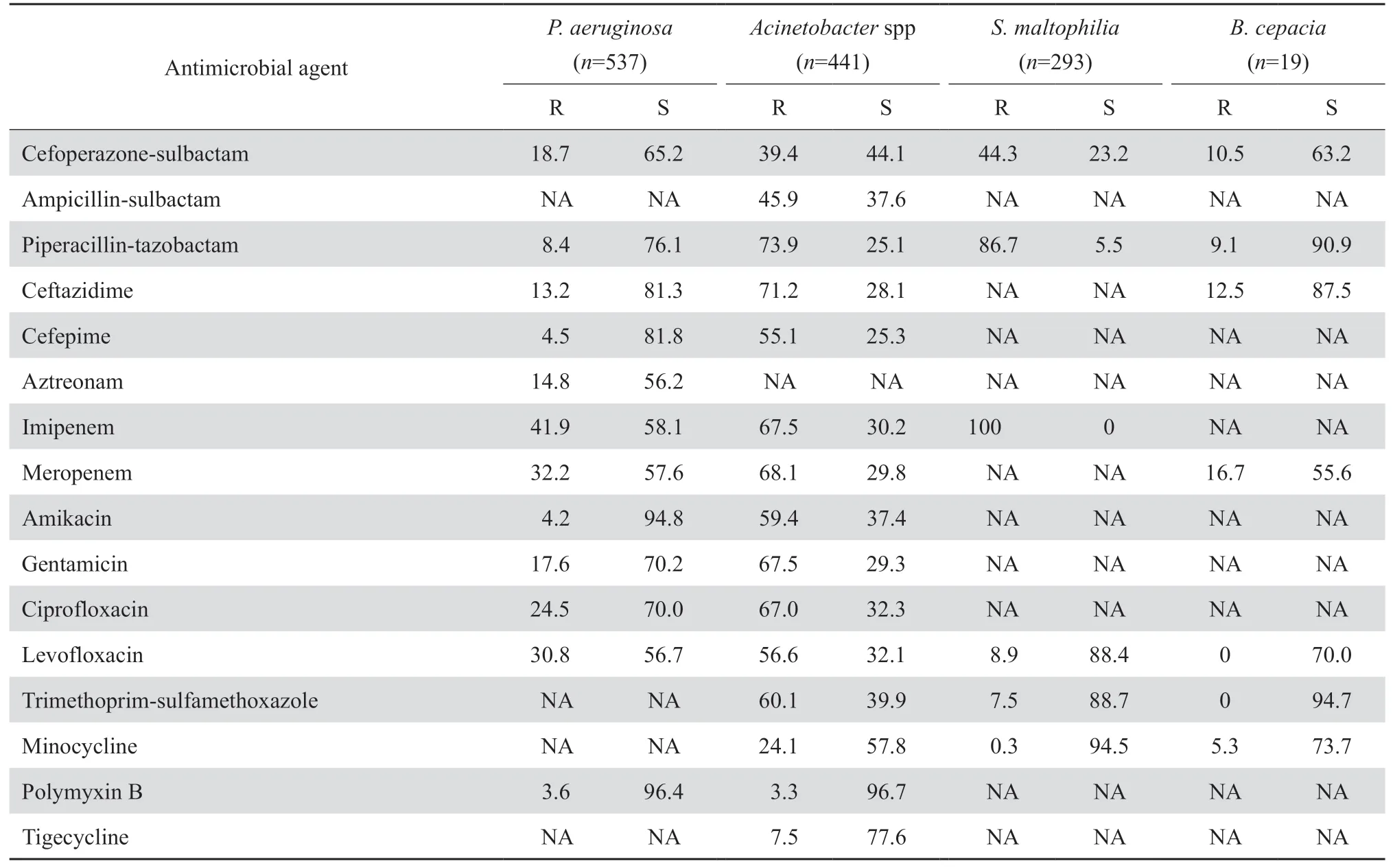
表6 不发酵糖革兰阴性杆菌对抗菌药物的耐药率和敏感率Table 6 Susceptibility of non-fermentative gram-negative bacilli to antimicrobial agent(%)
3 讨论
2019年我院共收集临床分离细菌5 176株,排在前5位的细菌分别为大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌、金葡菌和鲍曼不动杆菌,约占所有菌株的59%。与2018年CHINET报道的数据比较,2019年本院MRSA的检出率高于全国44所医院的平均检出水平(50.1%对34.0%);而MRCNS的检出率略低于平均检出率(77.5%对80.3%);MRSA和MRCNS对利福平的耐药率远低于上述全国的平均水平(0.4%对16.2%,7.3%对13.1%)[2]。MRSA主要分离自外科病房(以神经外科为主)、门急诊和重症监护室,可能与神经外科作为我院优势科室收治的患者多、病情重相关。MRSA作为医院感染常见病原菌,致病性强,病死率高,需要医院加以重视并重点监 测。
肠杆菌科细菌是医院感染的主要病原菌之一[3]。本次监测结果显示,肠杆菌科不同菌属之间的耐药表型存在差异。除克雷伯菌属和沙雷菌属外,其他菌属对碳青霉烯类药物敏感,耐药率低于16%,尤其大肠埃希菌的耐药率低于3%。而肺炎克雷伯菌对亚胺培南和美罗培南的耐药率分别为42.3%和43.2%,明显高于2018年CHINET报道的数据(25.0%和26.3%),提示我院需要加强碳青霉烯类药物应用的管理[2]。由于临床上分离的多重耐药病原菌增加,且多数对β内酰胺类药物耐药,碳青霉烯类药物作为革兰阴性菌感染治疗的“最后一道防线”,在临床治疗中应用广泛,导致CRE出现并且逐年增加[4]。
我院C R E在肠杆菌科细菌中的检出率为20.4%,主要分离自外科病房(以神经外科为主)、重症监护室和感染科病房。肺炎克雷伯菌中碳青霉烯类耐药菌株的检出率高达42.9%。CRE感染和定植的危险因素主要有长期住院、严重的基础疾病、多种医源性侵袭性操作、机械性通气和某些抗菌药物的长期使用,而且免疫功能低下患者感染CRE的预后差,死亡率高[3,5-10]。而我院上述病房患者均具有这些危险因素,特别是碳青霉烯类药物应用。因此,医院有必要在患者入院时做肠道细菌定植筛查、加强住院患者防护管理和术后感染预防以及合理选择抗菌药物,以减少医院获得性耐药细菌的出现。
革兰阴性菌的细菌耐药性问题日趋严重,多重耐药菌株的出现和流行,限制了抗菌药物的选择。CRE,尤其是碳青霉烯类耐药的铜绿假单胞菌和鲍曼不动杆菌等,仅对多黏菌素B或替加环素敏感。然而,与β内酰胺类药物相比,多黏菌素与肾毒性和神经毒性有关,并且容易出现耐药性,而替加环素单一疗法会导致患者死亡率增加[11-12]。因此,在CRE所致血流感染的治疗中,单用高剂量碳青霉烯类或碳青霉烯类药物联合多黏菌素或庆大霉素,可以改善患者的预后[13-14]。此外,基于替加环素的联合方案治疗CRE引起的感染时,细菌的清除率高,死亡率低[15]。头孢他啶-阿维巴坦治疗产KPC-2型碳青霉烯酶CRE所引起感染的预后良好,死亡率低,优于多黏菌素,联合氨曲南对产金属β内酰胺酶CRE有较好的体外抗菌活性[16-17]。碳青霉烯类药物与磷霉素或利福平的联合方案可以作为治疗CRE引起尿路感染的一种选择 [18]。
本次监测显示,克雷伯菌属和鲍曼不动杆菌对替加环素的耐药率均高于2018年北京协和医院报道的数据(14.8%对1.2%,9.1%对4.8%),这与该医院对替加环素中介或耐药株使用MIC测试条(MTS)进行复核确认有关[19]。替加环素体外药敏结果与多种因素有关,对于VITEK 2仪器法和纸片法检测过程中出现的替加环素不敏感菌株,实验室需要采用肉汤微量稀释法或MTS进行确认[20-21]。此外,多黏菌素纸片法及其商品化检测方法均不可靠,对于可能携带mcr-1基因的多黏菌素敏感株,需采用肉汤微量稀释法确认其敏感性[22]。因此,实验室需提高抗菌药物敏感性检测的准确性,为临床合理选择抗菌药物进行抗感染治疗提供参考。
综上,我院临床耐药菌株呈增长趋势,尤其是MRSA和CRE,高于近期国内报道的平均检出水平,需密切关注和主动监测耐药细菌的发生率。另外,医院需要加强院感防控宣传,积极采取措施遏制耐药细菌的传播。
