负压创面技术在颈淋巴结核外科治疗中的应用
2020-09-23江涛薛丽京连贵勇周薇薛宗锡肖泽林曾定科高健齐
江涛,薛丽京,连贵勇,周薇,薛宗锡,肖泽林,曾定科,高健齐
(广州市胸科医院外一科,广东 广州 510095)
淋巴结核居肺外结核的首位,其中以颈部淋巴结核最多,国内报道其在儿童和青少年肺外结核中分别约占68%和90%[1],外科治疗具有重要作用,但淋巴结核术后伤口不易愈合,易导致病程迁延反复。本研究选择2019 年 4月至2020年1月广州市胸科医院外科收治的80例颈淋巴结核患者作为研究对象,旨在探讨负压创面技术对颈淋巴结核术后创面愈合的疗效。
1 资料与方法
1.1 一般资料
(1)纳入标准:①术前规则抗结核治疗2~4周;②有良好的治疗和随访依从性。(2)排除标准:①合并其他系统严重疾病者;②不能耐受常规抗痨治疗或治疗依从性差;③肝、肾功能严重不全者或有手术禁忌证者;④儿童及处于孕期、哺乳期女性患者;⑤合并厌氧菌感染的伤口;⑥术后有活动性出血的创面。
本组颈淋巴结核患者 80 例,随机分为对照组(常规手术+术后常规创面治疗)和研究组(常规手术+术后负压创面治疗),每组各 40 例。其中研究组男 14例,女 26 例;年龄17~77岁,平均年龄(28.55±8.81)岁;左侧病变20例、右侧病变20例。对照组男21 例,女19例;年龄18~64岁,平均年龄(31.9±15.21)岁;左侧病变21例、右侧病变19例。两组患者性别、年龄等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准,患者及家属签署知情同意书。
1.2 手术方式与术后处理
(1)两组均择期在全麻下以常规手术方式行淋巴结核病灶清除术或区域性颈淋巴结清扫,术中吸除脓液,切除缺损或窦道,彻底清除干酪样坏死物和周围肿大淋巴结。
(2)手术结束和术后第7天,两组分别在创缘取3 mm×3 mm×2 mm大小的组织,检测血管内皮生长因子(VEGF)和CD34表达及其标记指数、 微血管密度的变化。
(3)根据创面大小放置引流:①对照组:创口内按常规放置纱块引流,术后每天清洁换药;② 研究组:创口内使用专用聚氨酯PU覆盖,以透明生物半透膜封闭整个伤口后,安放负压吸引装置,持续式低负压吸引(80~120 mmHg),术后第7天撤除NPWT装置。
(4)术后第7天创面达到二期缝合标准予缝合,达不到的予清洁换药至伤口愈合。
1.3 实验室检测
VEGF和CD34检测:检测试剂为鼠单克隆抗体RUT-VEGF-qh 和 RUT-END-qh 试剂(珠海泉辉企业有限公司)。
检测步骤:(1)标本选取及收集;(2)组织切片及常规 HE 染色:①蜡块置于持蜡台,调整角度,固定;②4 ?m 连续切片,贴片,60℃烤片 2 h;③二甲苯脱蜡至水;④苏木素染色 5 min,自来水洗 1 min, 1%盐酸酒精分化20 s,自来水洗返蓝 20 min,伊红染色 5 min;⑤梯度酒精脱水,二甲苯透明,中性树胶封片;(3)免疫组化染色:①石蜡切片常规脱蜡,3%H2O2 室温孵育 5~10 min灭活内源性酶;②用 0.01 mol/L, pH 9.0 的 EDTA 缓冲液,高压 120℃, 3 min 进行热修复;③滴加 VEGF 及 CD34抗体工作液,37℃水浴箱孵育 30 min;④ PBS 冲洗后滴加 EnVision 二步法二抗, 37℃水浴箱孵育 30 min。
1.4 观察指标
(1)VEGF、CD34 表达及其标记指数和微血管计数:①标记指数(LI)[2]:每时相点各取5 张切片免疫组化染色并于显微镜下观察,胞浆呈褐色者为 VEGF, CD34 表达阳性细胞,随机记录 9 个方格内 VEGF 染色阳性和阴性细胞数/高倍视野,计算切片中的标记指数(LI): LI=阳性细胞/阳性细胞+阴性细胞 ×100%;②微血管计数(MVD):以染成棕黄色的单个内皮细胞或内皮细胞簇作为一个血管计数,在低倍镜(×40)下选择微血管密度最高的 3 个区域在高倍镜(目镜×200;物镜×10,每个视野面积为 0.785 mm2)下计数 5 个视野的微血管数,取其平均数为该标本 CD34 表达的微血管计数。
(2)手术时间、术后换药次数、术后住院时间、伤口愈合时间。术后住院时间:手术后至达到出院标准的时间。伤口愈合时间:术后至创面完全愈合的时间,表现为上皮覆盖无开裂无破溃,创口表面敷料干洁良好,愈合创面能耐受一定的张力和压力。
统计学方法
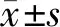
2 结果
2.1 VEGF,CD34表达情况
手术当天,两组创缘组织真皮血管内皮细胞偶见VEGF阳性,CD34免疫组化显示血管呈条索状且大多无管腔,微血管密度低(图1,2);术后第7天,两组创缘标本血管内皮细胞、成纤维细胞VEGF阳性表达均有增加,CD34显示血管腔形成,微血管计数增加,其中研究组较对照组增加更明显(图3,4)。两组术后7 d标记指数和微血管计数水平均高于术前(P<0.01),其中研究组升高幅度高于于对照组(P<0.05),见表1。
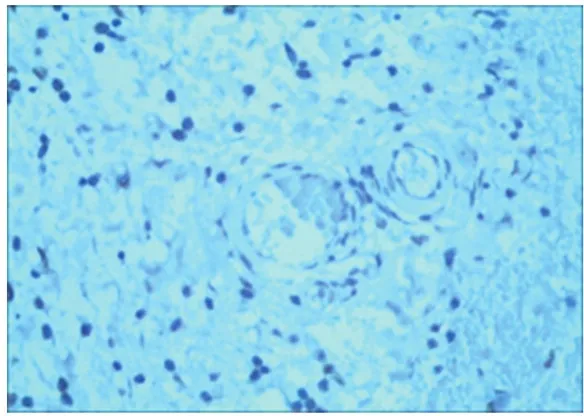
图1 手术当天病灶周围血管内皮细胞成纤维表达为阴性,成纤维细胞散在表达VEGF阳性(VEGF免疫组化染色,20×)
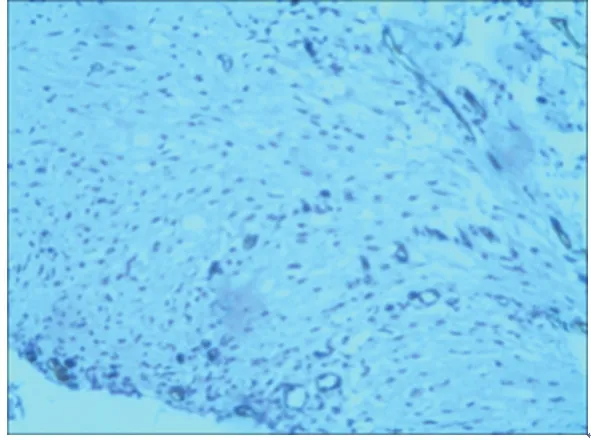
图2 手术当天病灶周围微血管密度较低,部分血管无管腔,血管呈条索状(CD34免疫组化染色,20×)
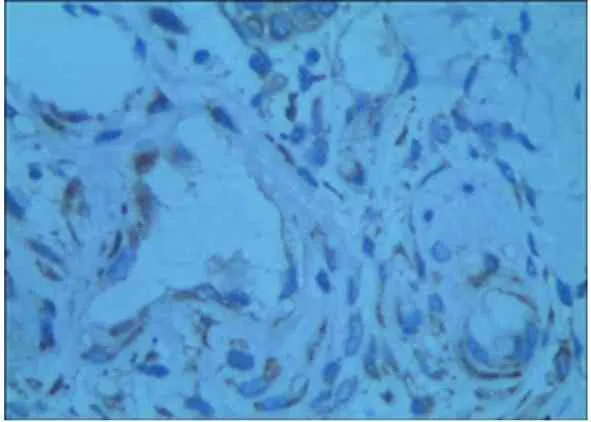
图3 NPWT治疗后创缘组织周围比治疗前细胞密度增加,血管内皮细胞增生,表达明显增加(VEGF免疫组化染色,40×)
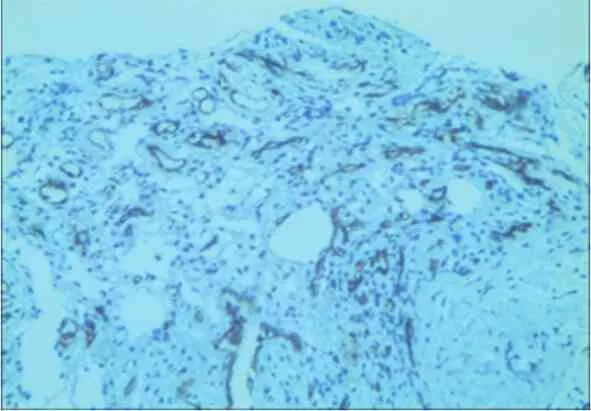
图4 NPWT治疗后创缘组织周围微血管密度明显增加,血管多呈类圆形,血管周围可见炎症细胞(CD34免疫组化染色,20×)
2.2 两组围手术期指标比较结果
两组均无死亡病例,无喉返神经损伤、颈部大血管损伤及乳糜瘘等并发症。研究组伤口愈合时间和术后换药次数明显低于对照组(P<0.01);手术时间和术后住院时间高于对照组(P<0.01)。见表2。
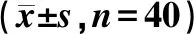
表1 两组VEGF和CD34表达情况比较结果
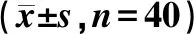
表2 两组患者围手术期观察指标比较
3 讨论
颈部淋巴结核属于肺外结核的一种,是结核杆菌侵入颈部所引起的特异性感染,大多表现为颈部外侧区的无痛性肿块,在临床上依病程的发展将其分为结节型、浸润型、脓肿型、溃疡和溃疡瘘管型。目前外科治疗常采用切开引流、穿刺抽脓注入化疗药物、 病灶清除或区域淋巴结清扫等手术方法[1,3,4],因结核病是感染性疾病,颈淋巴结核术后大多无法进行一期缝合,只能采取伤口开放,长时间伤口内放置引流纱引流换药, 伤口愈合时间长,尤其是术后早期需要每日频繁更换引流纱条,常引起患者强烈的不适感。基于此,我们在手术结束前于创口内安放NPWT装置,形成一个与外界隔绝的封闭环境,术后7天撤除,利用其不用更换敷料优点,既避免了术后早期的每日更换伤口内引流纱给患者带来的不适感,也减少了换药次数,降低医源性感染风险,研究结果表明,研究组伤口愈合时间平均为(23.60±9.57)d,明显短于对照组的(40.38±13.20)d。
创面难愈合的主要原因是因为缺乏内源性生长因子的释放,启动或激活组织修复细胞增殖活动,促使创面从被动愈合过程向主动调控方向转化,是创伤修复研究的主要目的之一[5]。本研究结果表明,经NPWT治疗后VEGF、CD34表达明显增强,说明NPWT增加了创面的血管内皮细胞和成纤维细胞的生长活性,促进创面微血管的形成和数量增加,局部血流量增加,从而缩短了伤口愈合的时间。VEGF可在很多正常动物和人的成熟器官中表达,但一般水平较低,只在组织器官发育及创面修复的血管生成过程中,呈较高表达,其诱导在细胞迁移和血管内皮的形成中起关键作用[6,7];CD34 是一种糖基化跨膜糖蛋白,出现在人类生血祖细胞,其内皮细胞抗原在毛细血管和血管内皮细胞呈稳定阳性,被认为是目前血管内皮细胞的最可靠的标记[8],其存在显著加速伤口闭合及再上皮化和血管生成[9,10]。NPWT促进创伤愈合的原理表现在该技术可及时吸出伤口渗液,防止液体积聚而成为细菌培养基,形成了洁净的伤口床[11,12],同时持续式负压吸引促进伤口处细胞的张力及机械性牵引作用,将物理的牵张力转化成生物化学变化,从而促进细胞增殖、血管生成,修复受损组织进而加速创面愈合[13,14]。但其在抑制细胞凋亡,减轻创伤后免疫抑制等方面的详细机制,还有待于进一步的深入研究。
在NPWT治疗过程中,负压范围一般为 50~200 mmHg[15,16]。但我们认为在颈淋巴结核的治疗过程中,负压调节的范围应在80~120 mmHg为宜,负压<70 mmHg引流液容易凝结阻塞引流管,使引流不畅影响治疗效果;负压>150 mmHg则容易引起患者伤口局部的不适感。本研究中有3例患者因负压不足导致引流管堵塞,不得不更换封闭整个伤口的一次性透明生物半透膜和吸盘式引流管,更换后调高负压,问题得以解决。另外,在术后安放NPWT装置时,创口内的聚氨酯 PU 海绵泡沫应尽可能覆盖整个创面,外露部分应高出皮肤至少0.5 cm,使引流管上的吸盘能与之尽量贴合,以达充分引流之目的。本研究中有2例因聚氨酯 PU外露不足,导致引流不畅,不得已分别在在术后第2天和第3天拆除整个NPWT装置重新安放。
虽然NPWT治疗能够明显减少颈淋巴结核术后换药次数,加速伤口愈合时间,但本研究也显示NPWT的不足之处,主要表现在手术时间和术后住院时间相对较长。原因在于放置NPWT增加了手术操作的步骤,安放装置的熟练程度仍有待进一步提高;常规对照组术后病情稳定即可出院门诊换药,而采用NPWT技术者术后仍需要留院治疗,一定程度上增加了住院时间。相信今后随着NPWT的广泛开展,技术水平和熟练程度的不断提高,手术时间有望缩短。近期,已有厂家开发出轻巧便携式NPWT治疗装置,可在院外进行NPWT治疗且治疗期间不影响患者一般的日常活动,便携式NPWT治疗装置如果未来能够应用,患者术后住院时间应该能够明显缩短。
综上所述,NPWT 是一种新型高效促进伤口愈合的治疗技术,在治疗深度压疮、下肢静脉溃疡、四肢软组织挫裂伤、整形植皮区、糖尿病足溃疡及痈等方面都取得了确切的治疗效果[17,18],在淋巴结核难愈性伤口的上治疗上也表现出较好的应用前景。
